Заболевания поджелудочной железы: лечение и профилактика
Поджелудочная железа — мощнейшая биохимическая фабрика организма. Именно там вырабатывается гормон инсулин, который регулирует не только уровень глюкозы в крови, но и контролирует практически все обменные процессы внутри клеток. Эта функция поджелудочной железы называется эндокринной.
Но в повседневной жизни люди гораздо чаще встречаются с нарушением другой функции поджелудочной железы — экзокринной. Так называется ее способность вырабатывать пищеварительные ферменты, которые затем поступают в тонкий кишечник. Без расщепления крупных и сложных молекул белков, жиров и углеводов на простейшие «кирпичики» усвоение питательных веществ невозможно. А недопереваренные продукты, раздражая слизистую оболочку, вызывают неприятные ощущения, именуемые «несварением»: вздутие живота, бурление, боли и внезапные непреодолимые позывы посетить туалет. Такое состояния называется внешнесекреторной недостаточностью поджелудочной железы.
Диагностика заболеваний, связанных с недостатком ферментов
Поджелудочная железа способна вырабатывать до двух литров панкреатического сока в сутки [1] . Конечно же, это в разы превышает потребности организма. Поэтому недостаток ферментов начинает клинически проявляться только если их количество опускается ниже 10% от первоначального уровня [2] . Чаще всего подобное происходит при хроническом панкреатите или других заболеваниях поджелудочной железы, а также при муковисцидозе, когда нарушается выработка всех секретов внутренних органов. В таком случае ферментная недостаточность называется панкреатической.
Нередко бывает, что поджелудочная железа могла бы вырабатывать пищеварительные соки в нормальных количествах, но нарушается регуляция секреции. Чтобы запустился механизм выделения панкреатического сока нужно, чтобы pH кишечного содержимого упал до 4,5. Это происходит, когда в двенадцатиперстную кишку из желудка поступает очередная «порция» пищи. Тогда клетки кишечника начинают вырабатывать особый гормон секретин, который и запускает секрецию пищеварительных ферментов поджелудочной железы. Если из-за атрофических процессов кислотность желудочного сока недостаточна для того, чтобы повлиять на уровень pH внутри кишечника, секретина вырабатывается меньше, а, значит, не синтезируются и панкреатические ферменты — поджелудочная железа просто не получает «команды» к работе. Эта форма экзокринной недостаточности называется гастрогенной.
Ферментная недостаточность поджелудочной железы может развиться и из-за нарушений функций печени, желчного пузыря и желчевыводящих протоков. Чтобы пищеварительные ферменты могли нормально работать, им нужен определенный pH-уровень (кислотности — щелочности) среды и возможность равномерно перемешаться с субстратом для обработки. Для адекватного расщепления жиров, за которое отвечает панкреатическая липаза, нужно, чтобы они были обработаны желчью, превратившись в особые структуры — мицеллы. Только тогда липаза может «подобраться» к каждой молекуле жира, расщепляя ее на «кирпичики» короткоцепочечных жирных кислот. Если желчи в кишечник поступает недостаточно, для нормальной работы липазы просто не создается условий — а проявляется это симптомами внешнесекреторной недостаточности поджелудочной железы. Такая ситуация наблюдается у более чем 70% пациентов с заболеваниями печени и желчевыводящих путей [3] .
Таким образом, ферментная недостаточность по происхождению может быть:
- Первичной— вызванной заболеванием самой поджелудочной железы.
- Вторичной— из-за изменений в других органах.
По времени возникновения:
- Врожденной— связанной с генетической «поломкой», нарушающей нормальный синтез фермента.
- Приобретенной— вызванной болезнями, появившимися в течение жизни.
Главные симптомы внешнесекреторной недостаточности поджелудочной железы:
- диарея;
- стеаторея (избыточное количество жира в каловых массах);
- полифекалия (более 200 г кала в сутки);
- боли в животе, вздутие;
- снижение массы тела у взрослых, задержка роста у детей.
Чтобы подтвердить или опровергнуть заболевание поджелудочной железы и внешнесекреторную недостаточность, назначают лабораторно-инструментальные исследования, в частности:
- Копрологическое исследование. При изучении кала под микроскопом после окрашивания специальными красителями, выявляются частицы непереваренного жира, а если патологический процесс зашел далеко — непереваренные мышечные волокна и внеклеточный крахмал.
- Определение содержания жира в кале. Кал превращают в однородную массу и центрифугируют при скорости 15 000 об./мин., разделяя таким образом жировую и водную фазы. В норме жировая фаза должна составлять до 10% объема кала.
- Исследование калана содержание эластазы-1. Если количество этого фермента в норме, симптомы внешнесекреторной недостаточности вторичны, а не вызваны заболеванием самой поджелудочной железы. Снижение активности эластазы в кале менее 200 мкг/г обычно трактуется как слабовыраженная экзокринная недостаточность, менее 100 мкг/г — как тяжелая [4] .
- Обычные общеклинические исследования — полный анализ крови с лейкоцитарной формулой, биохимический анализ на содержание в крови белка — позволяют косвенно оценить поступление в организм белка и общее состояние организма. Дело в том, что нарушение переваривания неизбежно влечет за собой нарушение всасывания жизненно важных элементов.
- Анализы на содержание в организме жирорастворимых витаминов (A, D, E, K) назначают по возможности и при необходимости — при нарушении всасывания жиров нарушается и их усвоение. Если содержание витаминов снижено — это показание к заместительной терапии ферментами даже при отсутствии явных жалоб на стеаторею и полифекалию.
- С помощью УЗИ, КТ или МРТ оценивается состояние самой поджелудочной железы.
Лечение при заболеваниях поджелудочной железы
Поскольку основная причина внешнесекреторной недостаточности поджелудочной железы — хронический панкреатит, лечение заболеваний поджелудочной железы будет рассмотрено в контексте именно этой патологии. Остальные проблемы либо встречаются реже, либо, как острый панкреатит, нуждаются в неотложном лечении в хирургическом стационаре.
Традиционно считалось, что начинать лечение заболеваний поджелудочной железы нужно с диеты, резко ограничивающей жиры («Диета №5п» по Певзнеру). Но такая диета обладает низкой энергетической и питательной ценностью, снижая и без того нарушенное поступление жирорастворимых витаминов и других питательных веществ в организм. Это было оправданно в 20-х годах прошлого века, когда и были созданы диетические столы. В те времена просто не было способа восполнить недостаток ферментов поджелудочной железы. Сейчас такая возможность есть. Поэтому современные диетические рекомендации предлагают не ограничивать жиры, а подобрать заместительную ферментную терапию, позволяющую нормально их переваривать, разумеется, при условии отсутствия противопоказаний.
Тем не менее диета при заболеваниях поджелудочной железы необходима, поскольку помогает легче переносить прием пищи и наладить поступление питательных веществ в организм.
- Есть нужно дробно — шесть раз в день небольшими порциями. Они лучше перемешиваются с ферментами и, следовательно, легче усваиваются. К тому же малые порции субъективно проще «переносятся» — многие пациенты с заболеваниями поджелудочной железы боятся есть, опасаясь болей и тошноты.
- Исключить алкоголь. Он угнетает выработку липазы — фермента, расщепляющего жир, и ухудшает его всасывание. К тому же регулярное употребление алкоголя ускоряет прогрессирование экзокринной недостаточности поджелудочной железы.
- Обязательно употреблять блюда с высоким содержанием белка: мясо, рыбу, птицу, творог, яйца, соевые продукты. Чтобы повысить содержание белка в молоке, можно добавлять к нему обезжиренное сухое молоко или протеиновые порошки.
- Не использовать обезжиренные продукты, по возможности и по мере переносимости добавлять мягкие жиры (сливочные сыры, десерты с высоким содержанием жира, такие как мороженое, чизкейки, кремы).
Основной же метод лечения заболеваний поджелудочной железы — уже упоминавшаяся заместительная ферментная терапия. Препараты с ферментами восполняют их недостаток, нормализуя переваривание и усвоение пищи.
Главное требование к средствам с ферментами — особая форма выпуска. Они должны быть в виде микротаблеток или минимикросфер, микрогранул диаметром до 2 мм. Только так пищеварительные ферменты могут равномерно перемешаться с пищевым комком, при этом не потеряв свою активность еще в желудке. Панкреатические ферменты активны только в щелочной среде и, попав в желудок «в чистом виде», инактивируются под воздействием его кислого сока.
Употреблять ферментные препараты следует с каждым приемом пищи, кроме тех случаев, когда продукты не содержат жир. Например, не нужно использовать ферменты с соком, чаем без молока, сухофруктами и подобным.
Если даже высокие дозы ферментов не полностью корректируют нарушения пищеварения, возможно, причина в слишком кислой среде внутри двенадцатиперстной кишки. Панкреатический сок, кроме, собственно, ферментов, вырабатывает и бикарбонаты, нейтрализующие поступающую из желудка кислоту. При нарушении экзокринной функции уменьшается и их количество, из-за чего нейтрализовать до конца поступающую из желудка пищу не удается, а ферменты поджелудочной железы могут работать только в щелочной среде. В подобных случаях рекомендуют антисекреторные препараты: ингибиторы протонной помпы или H2-блокаторы. Они снижают активность синтеза соляной кислоты в желудке, таким образом, нормализуя среду в тонком кишечнике.
Если есть выраженные боли, врач может назначить спазмолитики и обезболивающие средства.
Говоря о профилактике заболеваний поджелудочной железы, нужно отметить, что злоупотребление алкоголем — один из главных факторов развития острого и хронического панкреатита. Для предупреждения внешнесекреторной недостаточности у людей, страдающих патологией желчевыводящих путей, рекомендуют своевременную холецистэктомию (операцию по удалению желчного пузыря). Предупредить генетические патологии не так просто — теоретически существуют тесты на носительство дефектных генов, но на практике подобная диагностика проводится редко и стоит дорого, к ней прибегают обычно уже после рождения больного ребенка.
Характерные симптомы большинства заболеваний поджелудочной железы — проявления, вызванные внешнесекреторной недостаточностью. Сниженное количество пищеварительных ферментов нарушает нормальное усвоение пищи. Чтобы его восстановить, пациентам рекомендуют заместительную ферментную терапию. Важно, чтобы ферментный препарат равномерно перемешивался с пищевым комком и сохранял свою активность, проходя через желудок.
Ферментный препарат при экзокринной недостаточности
Один из популярных ферментных препаратах, рекомендованных при заболеваниях поджелудочной железы, — Микразим ® . Он может использоваться в качестве средства для заместительной ферментной терапии. Пищеварительные ферменты — амилазы, липазы и протеазы — помещены в микрогранулы диаметром менее 2 мм, защищающие их от секрета желудка. Микрогранулы, в свою очередь, упакованы в капсулы, содержащие 10 000 ЕД или 25 000 ЕД активных ферментов.
После того как препарат попадает в желудок, капсула растворяется, высвобождая микрогранулы. Они активно перемешиваются с пищевым комком, после чего вместе с ним поступают в просвет тонкого кишечника. Там, в щелочной среде, микрогранулы растворяются и активные ферменты начинают действовать. Максимальная активность Микразима ® достигается уже через 30 минут после приема. Помимо современной формы выпуска и быстроты действия, Микразим отличается доступной ценой.
Принимать Микразим ® нужно во время еды, запивая достаточным количеством жидкости. Капсулу можно раскрыть, если это необходимо, но ни в коем случае нельзя жевать или как-то еще пытаться измельчить ее содержимое — это разрушит оболочку микрогранулы, тогда ферменты инактивируются в желудке.
Показания к применению Микразима ® — внешнесекреторная недостаточность поджелудочной железы, вызванная такими состояниями, как:
- хронический панкреатит;
- удаление поджелудочной железы;
- муковисцидоз;
- лучевая терапия;
- резекция желудка и тонкого кишечника.
Микразим ® можно использовать людям, не страдающим хронической патологией желудочно-кишечного тракта, при погрешностях в питании — например, при употреблении большого количества жирной пищи.
Микразим ® противопоказан при индивидуальной непереносимости, остром панкреатите и обострении хронического панкреатита. Подробнее с противопоказаниями можно ознакомиться в инструкции.
* Номер регистрационного удостоверения лекарственного средства Микразим ® в Государственном реестре лекарственных средств — ЛС-000995, дата регистрации — 18 октября 2011 года.
** Имеются противопоказания. Перед применением рекомендуется проконсультироваться со специалистом.
Источник
Панкреатит хронический
Обзор
Хронический панкреатит — это заболевание поджелудочной железы, связанное с постоянным повреждением ее тканей под действием воспаления.
Хронический панкреатит может встречаться у людей разного возраста, однако наиболее часто болеют мужчины 45-54 лет. Распространенность хронического панкреатита среди взрослого населения России составляет 3-5 случаев на 10000 человек.
Если воспаление железы носит кратковременный характер, говорят об остром панкреатите. Повторные случаи острого панкреатита, связанного с употреблением алкоголя могут рано или поздно привести к развитию хронического панкреатита.
Злоупотребление алкоголем является причиной 7 из 10 случаев хронического панкреатита. Это связано с тем, что алкоголизм в течение многих лет оказывает многократное повреждающее действие на поджелудочную железу.
Менее распространенные причины:
- курение, которое увеличивает риск связанного с алкоголем панкреатита;
- проблемы с иммунной системой, когда она атакует собственные клетки поджелудочной железы;
- генетическая мутация из-за которой нарушаются функции поджелудочной железы, что может передаваться по наследству.
Примерно в 2 случаях из 10 причину хронического панкреатита определить не удается.
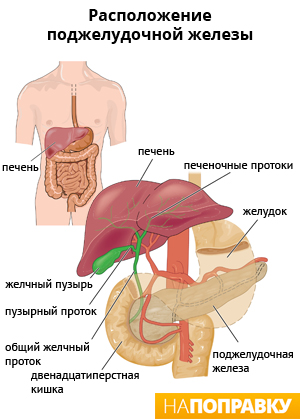
Поджелудочная железа
Поджелудочная железа — это маленький орган, в форме головастика, расположенный позади желудка ниже грудной клетки. Она выполняет 2 важные функции:
- образование пищеварительных ферментов, которые используются в кишечнике для переваривания пищи;
- выработка гормонов, главный из которых — инсулин, регулирующий уровень сахара (глюкозы) в крови.
Лечение, главным образом, направлено на изменение образа жизни (см. ниже) и облегчение боли. Если беспокоят сильные длительные боли, которые не снимаются приемом лекарств, может потребоваться хирургическое вмешательство. Отмечено, что люди, которые не курят и избегают спиртного, как правило, меньше чувствуют боль и живут дольше тех, кто не сумел избавиться от этих вредных привычек после постановки диагноза.
У половины больных хроническим панкреатитом поджелудочная железа повреждается настолько, что не может вырабатывать инсулин, что приводит к развитию диабета. Пациенты с хроническим панкреатитом относятся к группе повышенного риска развития рака поджелудочной железы. Всегда обращайтесь к врачу, если вы испытываете сильную боль в животе — это важный признак того, что что-то не в порядке.
Симптомы хронического панкреатита
Повторные приступы болей в животе являются наиболее характерным симптомом хронического панкреатита. Боль обычно возникает по центру живота или в его левой половине и может распространяться (отдавать) в спину. Большая часть пациентов описывают свою боль как тупую и в то же время очень сильную. Боль длиться несколько часов, а иногда и дней. Боль возникает после приема пищи, чаще — без причины.
Описанные приступы могут сопровождаться тошнотой и рвотой. По мере дальнейшего развития хронического панкреатита приступы становятся более тяжелыми и частыми. В некоторых случаях боль сохраняется и между приступами, лишь меняя характер на легкий или умеренный. Чаще такое случается у людей с панкреатитом, которые не могут отказаться от алкоголя несмотря на свой диагноз. Напротив, люди, которые отказываются от алкоголя и курения, могут наблюдать снижение выраженности и частоты эпизодов боли. Прогрессирующий хронический панкреатит
Со временем при хроническом панкреатите поджелудочная железа теряет способность вырабатывать пищеварительные соки, которые необходимы для расщепления пищи в кишечнике. Как правило, это происходит спустя годы от первых проявлений заболевания. В отсутствии пищеварительного сока плохо перевариваются жиры и определенные белки, что приводит к появлению зловонного стула с жирным блеском, который плохо смывается при сливе воды в туалете. Наблюдаются и другие симптомы:
- снижение веса;
- потеря аппетита;
- желтуха (пожелтение кожи и склер);
- жажда, частое мочеиспускание, слабость,- симптомы присоединившегося диабета.
Всегда обращайтесь к врачу, если испытываете сильную боль — это важный знак того, что что-то не в порядке. Помощь врача потребуется, если у вас появилась желтуха. Помимо панкреатита у желтухи есть много других причин, однако, в любом случае — это признак неправильной работы пищеварительной системы. Вам также следует обратиться к врачу при возникновении постоянной (неукротимой) рвоты.
Причины хронического панкреатита
Изучено множество причин хронического панкреатита, однако, не более чем в 2 случаях из 10 их найти не удается. Наиболее частые факторы, приводящие к развитию хронического панкреатита рассмотрены ниже.
По крайней мере в 7 из 10 случаев развитие панкреатита связано с приемом алкоголя, особенно с длительным злоупотреблением спиртными напитками. Прием алкоголя вызывает эпизоды острого панкреатита. Острый панкреатит обычно быстро проходит, однако повторяясь раз за разом, под действием постоянного приема спиртного, наносит непоправимый вред поджелудочной железе. Частые воспалительные процессы в железе, в конце концов, вызывают развитие хронического панкреатита.
Регулярное употребление алкоголя несет в себе повышенный риск развития хронического панкреатита, однако, к счастью, заболевание развивается лишь у немногих.
В редких случаях возникновение хронического панкреатита связано с заболеванием иммунной системы, при котором иммунитет атакует собственные ткани поджелудочной железы. Это заболевание известно как аутоиммунный панкреатит, его причины до конце не изучены.
Аутоиммунный панкреатит часто сочетается с другими заболеваниями, когда иммунные клетки повреждают здоровые ткани. Например, болезнью Крона или язвенным колитом, которые связаны с воспалением в пищеварительной системе.
Иногда хронический панкреатит передается по наследству. Полагают, что причиной наследственных форм болезни являются мутации (изменения) в ряде генов, включая гены PRSS1 и SPINK-1. Эти мутации нарушают нормальную работу поджелудочной железы. Есть доказательства, что у некоторых людей, под действием генетических мутаций клетки поджелудочной железы становятся более уязвимы перед алкоголем.
Установлены и другие, более редкие причины хронического панкреатита:
- травма поджелудочной железы;
- закупорка или сужение выводных протоков поджелудочной железы;
- курение;
- лучевая терапия области живота.
Диагностика хронического панкреатита
Окончательный диагноз хронического панкреатита может быть установлен только после проведения инструментальных исследований. Но прежде врач расспрашивает о жалобах и проводит простой осмотр. Если по результатам осмотра он подозревает хронический панкреатит, назначается дополнительное исследование для подтверждения диагноза.
Исследования, которые вам могут назначить:
- ультразвуковое исследование (УЗИ), в ходе которого с помощью звуковых волн создается картина внутреннего строения поджелудочной железы;
- компьютерная томография (КТ) — при этом исследовании с помощью серии рентгеновских снимков создается более точное, трехмерное изображение органа; эндоскопическая ультрасонография (см. ниже);
- магнитно-резонансная холангиопанкреатография или МРХПГ (см. ниже).
Во время эндоскопической ультрасонографии в желудок через рот проводится гибкая телескопическая трубка (эндоскоп), на конце которой расположен ультразвуковой датчик. Находясь в непосредственной близости от поджелудочной железы, датчик позволяет создать высокоточное изображение органа и его структуры. Во время процедуры, как правило, дают седативный (успокоительный) препарат, чтобы помочь расслабиться.
Чтобы получить на МРТ-томографе более четкое изображение поджелудочной железы и близлежащих органов, таких как печень и желчный пузырь, перед проведением МРХПГ необходимо введение контрастного вещества. Для создания подробных изображений внутренних органов магнитно-резонансный томограф использует энергию магнитного поля и радиоволн. МРХПГ позволяет оценить, явились ли причиной хронического панкреатита камни в желчном пузыре.
Иногда симптомы хронического панкреатита и рака поджелудочной железы очень похожи. Поэтому при появлении желтухи (желтая окраска кожи и белков глаз) и потери веса для исключения злокачественного новообразования в железе назначается биопсия. Биопсия — это взятие небольших образцов клеток поджелудочной железы и отправка их в лабораторию, где полученный материал изучают под микроскопом в поисках раковых клеток.
Для взятия биопсии используют длинную тонкую иглу, которую вводят в место предполагаемой опухоли через стенку живота. Чтобы проконтролировать точность введения иглы используют ультразвуковое исследование или компьютерную томографию. В качестве альтернативы, возможно проведение биопсии во время процедуры эндоспкопической ультрасонографии (см. выше).
Лечение хронического панкреатита
Излечить хронический панкреатит не возможно, однако с помощью лечения можно контролировать течение заболевания и уменьшить выраженность симптомов. Если вам поставили диагноз хронического панкреатита, рекомендуется некоторые изменения образа жизни.
Самое главное, что вы можете сделать, это исключить из своей жизни спиртные напитки, даже если алкоголь не является причиной вашего панкреатита. Это предотвратит дальнейшее повреждение поджелудочной железы и уменьшит выраженность болей. Продолжающийся прием алкоголя повышает вероятность мучительных болей и риск смерти от осложнений хронического панкреатита.
Людям с алкогольной зависимостью требуется дополнительная помощь и поддержка, чтобы бросить пить. Если это относится к вам, поговорите со своим врачом, чтобы он помог вам найти способ борьбы с алкоголизмом. Для лечения алкоголизма применяют:
- индивидуальные консультации психолога;
- участие в группах взаимопомощи, например, обществе «Анонимные алкоголики»;
- использование лекарственных препаратов, уменьшающих тягу к спиртному.
Если вы подвержены этой вредной привычке, то постарайтесь бросить курить. Курение ухудшает течение хронического панкреатита, ускоряя нарушение функции поджелудочной железы. Врач может порекомендовать антитабачное лечение, например, заместительную терапию средствами, содержащими никотин (НЗТ) или лекарства, снижающие тягу к сигаретам. Людям, кто использует медикаментозную терапию легче бросить курить чем тем, кто рассчитывает только на собственную силу воли.
Поскольку хронический панкреатит приводит к нарушению переваривания пищи, вам, возможно, потребуется изменить характер питания, например, ограничить количество жиров в рационе. Ваш лечащий доктор даст вам соответствующие рекомендации по изменению диеты, а при необходимости направит к диетологу.
Лекарственное лечение хронического панкреатита
Ферментные препараты, содержащие искусственные аналоги ферментов поджелудочной железы применяются для улучшения пищеварения. Побочные эффекты могут включать диарею, запор, тошноту, рвоту и боли в животе. При развитии побочного действия, расскажите об этом вашему лечащему врачу, так как вам может потребоваться коррекция дозы ферментного препарата.
Лечение стероидными (кортикостероидными) гормонами, которые снижают воспаление, повреждающее структуру поджелудочной железы, назначается в тех случаях, если причиной хронического панкреатита стали проблемы с иммунной системой. Однако, прием кортикостероидов в течение длительного времени может привести к развитию осложнений, таких как: остеопороз (хрупкость костей) и увеличение веса.
Обезболивающие. Важной составляющей лечения при хроническом панкреатите является обезболивание. Сначала назначаются слабые обезболивающие средства. Если они не помогают, приходится применять более сильные препараты.
В большинстве случаев первым обезболивающим препаратом назначают парацетамол или препарат из группы нестероидных противовоспалительных средств (НПВС), к примеру, ибупрофен. Длительный прием НПВС увеличивает риск образования язв в желудке, в связи с чем вам могут дополнительно назначить прием ингибиторов протонной помпы, которые защищают от этого.
Если НПВС или парацетамол не достаточно уменьшают боль, вам будет назначен прием опиоидных (наркотических) обезболивающих, к примеру, кодеина или трамадола. Побочные эффекты этой группы препаратов включают запор, тошноту, рвоту и сонливость.
Особенно тяжело переносятся запоры на фоне длительного лечения опиоидными обезболивающими. В таких случаях вам может помочь прием слабительных средств. Прочитайте подробнее о лечение запоров. Если у вы ощущаете сонливость после приема опиоидного анальгетика, избегайте управления машиной или сложными механизмами.
Если вы испытываете приступ сильнейшей боли, вам может потребоваться еще более сильный препарат, к примеру, морфин. Его побочные эффекты сходны с таковыми у вышеупомянутых опиоидных болеутоляющих. Длительный прием сильных наркотических обезболивающих не рекомендуется, так как может вызвать физическую зависимость от лекарств. Поэтому, если вы постоянно испытываете сильные боли, вам предложат хирургическое лечение.
В некоторых случаях в качестве дополнительного лечения назначают амитриптилин. Этот препарат изначально создавался для лечения депрессии, но некоторым людям помогает облегчить боль.
Если лечение не эффективно, сильную боль можно снять с помощью нервной блокады. Эта процедура помогает облегчить состояние на несколько недель или месяцев. Нервная блокада — это инъекция (укол), останавливающая сигналы боли, которые посылает поджелудочная железа.
Ухудшение состояния
При внезапном усилении воспаления в поджелудочной железе необходима госпитализация в больницу на короткое время. Больничное лечение будет включать введение жидкостей в вену, питательная поддержка с помощью зонда (трубки) и дополнительное подведение кислорода к носу по специальным трубочкам.
Хирургическое лечение хронического панкреатита
Для лечения сильных болей при хроническом панкреатите может использоваться хирургическая операция. Выбор хирургической методики в каждом случае зависит причины заболевания. Некоторые из них описаны ниже.
Эндоскопическое вмешательство. Если панкреатит связан с закупоркой выводных протоков поджелудочной железы камнями из желчного пузыря, возможно проведение эндоскопического лечения с литотрипсией. Литотрипсия заключается в разрушении камней с помощью ударных волн на более мелкие части, которые потом извлекаются при помощи эндоскопа (длинная тонкая трубка, оборудованная источником света, видео-камерой и мини-инструментами на одном из концов). Данный вид лечения в некоторой степени облегчает боль, но эффект от операции может быть непостоянным.
Резекция поджелудочной железы. В случаях, когда отдельные части поджелудочной железы воспалены и причиняют сильную боль, их можно хирургически удалить. Такой тип операции называется резекция поджелудочной железы. Резекция используется тогда, когда эндоскопическое лечение неэффективно. Техника резекции зависит от того, какие части поджелудочной железы подлежат удалению. К примеру, некоторые операции включают одновременное удаление части поджелудочной железы и желчного пузыря.
Как правило, все виды резекции имеют приблизительно одинаковую эффективность с точки зрения уменьшения боли и сохранения функции поджелудочной железы. Однако, чем выше сложность операции, тем вероятнее риск осложнений, таких как внутреннее кровотечение или инфекция, и длительнее период восстановления после вмешательства. Обсудите все достоинства и недостатки методов с вашими врачами, прежде чем принимать решение об операции.
Тотальная панкреатэктомия (полное удаление поджелудочной железы). В наиболее тяжелых случаях хронического панкреатита, когда большая часть поджелудочной железы повреждена, может потребоваться удаление всего органа. Эта операция называется тотальная панкреатэктомия (полное удаление поджелудочной железы). Это очень эффективный способ, чтобы избавиться от болевого синдрома. Однако, после удаления поджелудочной железы ваш организм больше не сможет вырабатывать жизненно важный гормон инсулин. Чтобы справиться с данной ситуацией разработана новая методика под названием аутогенная клеточная трансплантация островка Лангерганса.
Она заключается в том, что еще до удаления поджелудочной железы из нее извлекаются клетки островков Лангерганса, отвечающие за выработку инсулина. Затем клетки смешиваются со специальным раствором и вводятся в вашу печень. В случае успеха, островковые клетки приживаются в тканях печени и начинают там вырабатывать инсулин. На короткое время трансплантация эффективна, но возможно вам потребуется лечение препаратами инсулина в дальнейшем.
Осложнения хронического панкреатита
Повреждение поджелудочной железы при хроническом панкреатите часто приводит к развитию осложнений в дальнейшем.
Приблизительно в 50% случаев хронический панкреатит приводит к развитию сахарного диабета. Это осложнение развивается спустя годы после постановки диагноза панкреатита (обычно проходит около 20 лет, прежде чем разовьется сахарный диабет).
Диабет возникает, когда клетки поджелудочной железы больше не способны синтезировать инсулин — гормон, который необходим для расщепления глюкозы с целью получения энергии. Главные симптомы диабета:
Если на фоне хронического панкреатита развивается диабет, вам потребуются регулярные инъекции (уколы) инсулина, чтобы компенсировать его отсутствие в организме.
Любое хроническое заболевание, особенно связанное с постоянной болью может оказывать отрицательный эффект на эмоциональное и психическое здоровье. В ходе исследования пациентов с хроническим панкреатитом выяснили, что у одного из 7 человек развивались психологические и эмоциональные проблемы: стресс, тревога или депрессия.
Другим частым осложнением хронического панкреатита являются псевдокисты — это полости (пузыри), заполненные жидкостью на поверхности поджелудочной железы. Псевдокисты образуются у каждого четвертого больного хроническим панкреатитом. В большинстве случаев псевдокисты не вызывают никаких симптомов и являются случайной находкой при КТ-исследовании (компьютерной томографии). Однако, у некоторых людей псевдокисты вызывают:
- вздутие живота;
- нарушение пищеварения;
- тупые боли в животе.
Если псевдокисты небольших размеров и не вызывают никаких симптомов, то в лечении нет необходимости. Они обычно самостоятельно исчезают. Лечению подлежат псевдокисты более 6 см в диаметре, причиняющие беспокойство. В таких случаях выше риск разрыва кисты, внутреннего кровотечения или присоединения инфекции.
Лечение псевдокисты заключается в удалении из нее жидкости с помощью иглы, введенной через кожу. Альтернативой является эндоскопическое дренирование, когда через рот в пищеварительную системы проводят тонкую гибкую трубку — эндоскоп. Удаление жидкости производится с помощью специальных микроинструментов.
Иногда псевдокисты лечат, удаляя часть поджелудочной железы с помощью малоинвазивной операции — лапароскопической дистальной резекции поджелудочной железы.
Хронический панкреатит связан с повышенным риском развития рака поджелудочной железы. Однако, в целом, этот риск не велик. Считается, что рак поджелудочной железы возникнет лишь у 1-2 человек из 100 больных хроническим панкреатитом. Наиболее распространенные начальные проявления рака поджелудочной железы почти такие же, как при панкреатите. Они включают желтуху, боль в животе и потерю веса.
К какому врачу обратиться при хроническом панкреатите?
С помощью сервиса НаПоправку вы можете найти хорошего гастроэнтеролога, который занимается лечением хронического панкреатита. Если нет возможности обратиться к специалисту, найдите врача широкого профиля, например, терапевта или семейного врача.
Обострение хронического панкреатита обычно лечат на базе гастроэнтерологических отделений больниц и специализированных гастроэнтерологических клиник. Прочитав отзывы, вы можете самостоятельно выбрать их, перейдя по ссылкам.
Если потребуется операция, найдите хорошую клинику абдоминальной хирургии или общей хирургии.
Возможно, Вам также будет интересно прочитать
Localisation and translation prepared by Napopravku.ru. NHS Choices provided the original content for free. It is available from www.nhs.uk. NHS Choices has not reviewed, and takes no responsibility for, the localisation or translation of its original content
Copyright notice: “Department of Health original content © 2020”
Все материалы сайта были проверены врачами. Однако, даже самая достоверная статья не позволяет учесть все особенности заболевания у конкретного человека. Поэтому информация, размещенная на нашем сайте, не может заменить визита к врачу, а лишь дополняет его. Статьи подготовлены для ознакомительной цели и носят рекомендательный характер.
Источник