Дерматовенерология
Дерматовенерология — Дерматология — занимается болезнями кожи. Венерология — симптоматика, диагностика и лечение венерических заболеваний (инфекций, передающихся половым путем).
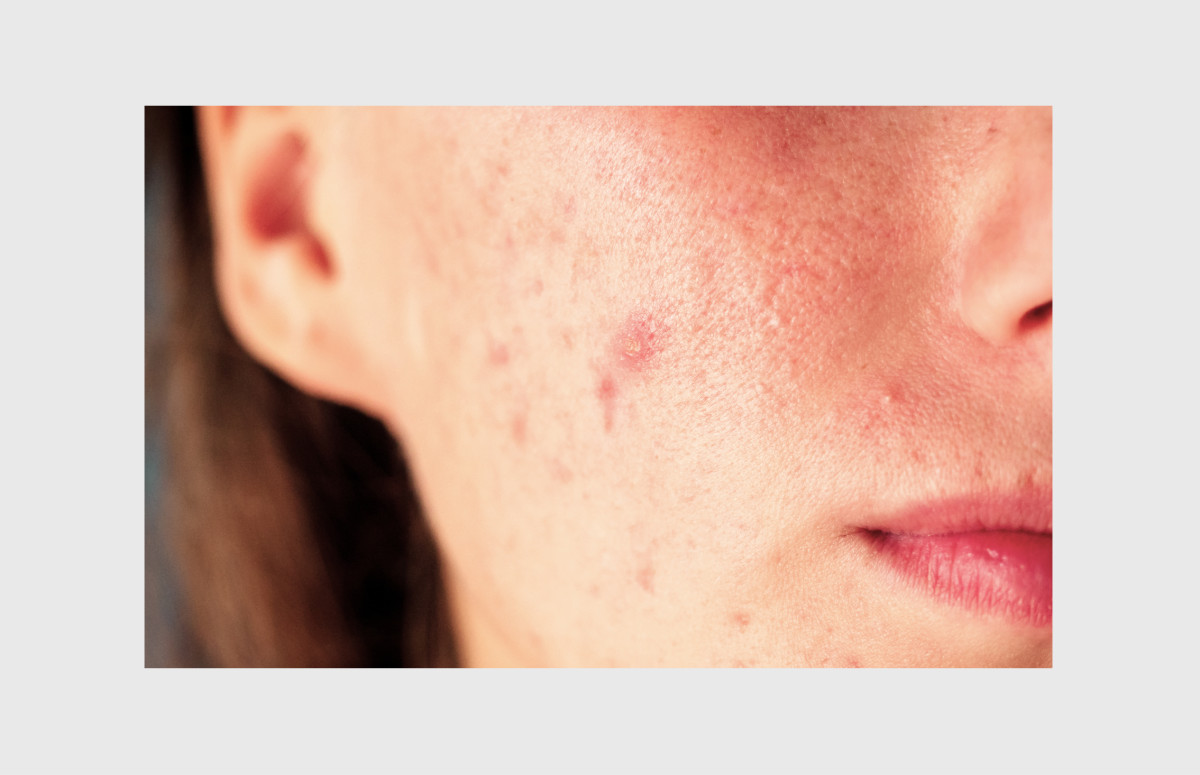
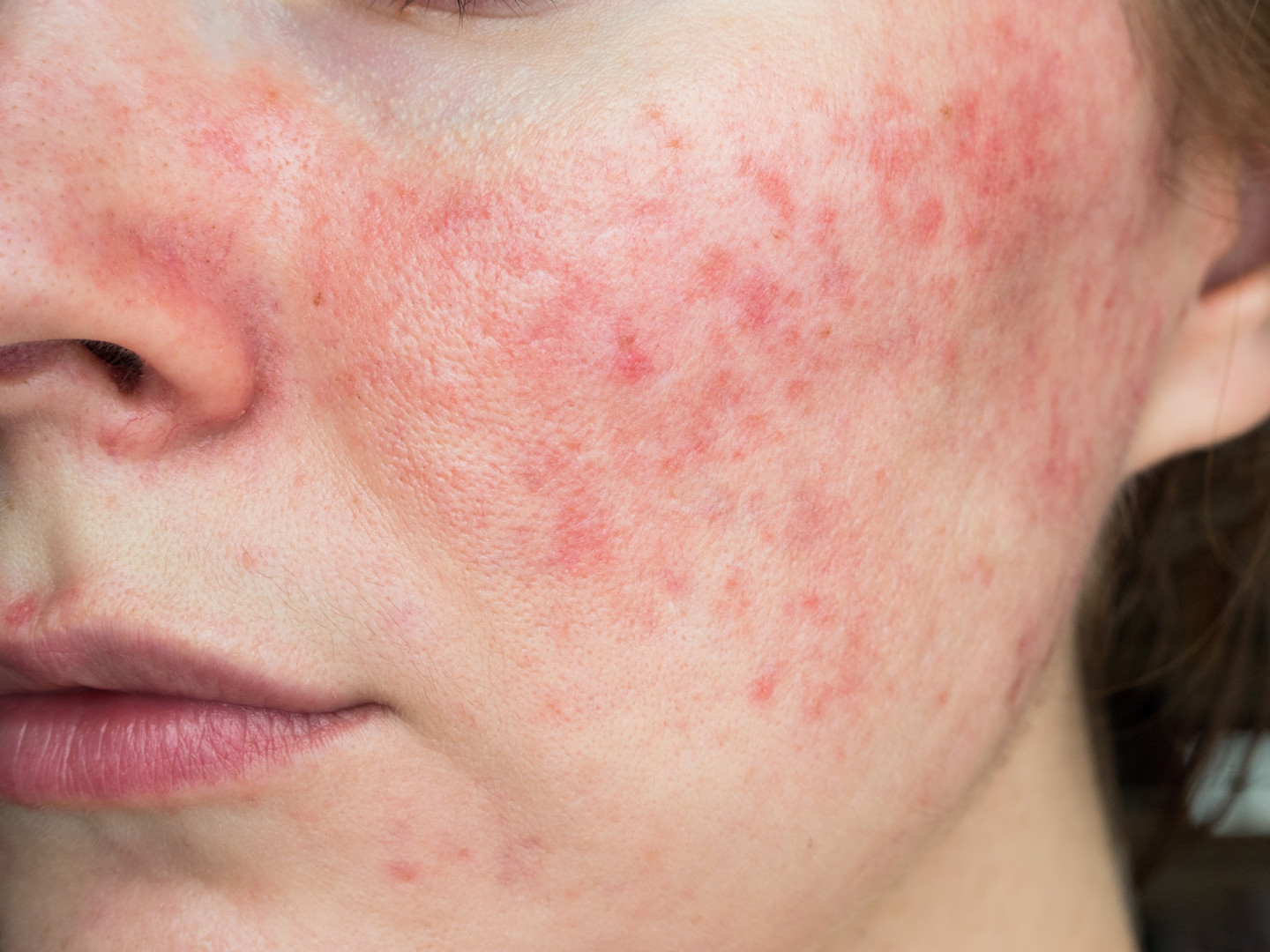
Розацеа – одно из наиболее частых заболеваний кожи лица. Клиническая картина розацеа характеризуется покраснением центральных частей лица, приливами, телеангиэктазиями, реже папулами и пустулами, фиматозными проявлениями.
Метотрексат зарекомендовал себя как высокоэффективное средство для лечения псориаза с 1953 г. Эффективность метотрексата обусловлена его цитотоксическим и противовоспалительным действием. Согласно проекту клинических рекомендаций Российского общества дерм
Диагностика первичной кожной CD4+ плеоморфной Т-клеточной лимфомы кожи из клеток малого и среднего размера сложна ввиду редкой встречаемости данной нозологии. Заболевание необходимо дифференцировать от первичной В-клеточной лимфомы кожи, анапластической к
Дефицит жироподобных компонентов приводит к истончению гидролипидной пленки рогового слоя эпидермиса и повышению его проницаемости, развитию сухости кожи за счет увеличения трансэпидермальной потери влаги.
В статье описана клиническая картина поверхностно-распространяющейся меланомы – самой распространенной формы пигментной опухоли. Несмотря на то, что на ранней стадии эта форма опухоли имеет выраженные клинические признаки, поликлинические врачи не могут е
Проблема особенностей течения аллергических заболеваний на фоне беременности, а также рациональные и безопасные подходы к их лечению находятся в фокусе пристального внимания специалистов.
Врожденный сифилис все еще является проблемой для здравоохранения, сифилис может остаться незамеченным у беременных женщин даже в развитых странах при активном дородовом наблюдении. В настоящее время по Международной классификации болезней (МКБ-10) выделя
Высокая потребность в расширении спектра дерматокосметических средств увлажняющего, питающего и противовоспалительного действия обуславливает необходимость поиска новых композиций с ниацинамидом, аллантоином без компонентов с доказанным аллергическим поте
Хроническая спонтанная крапивница (ХСК) – распространенное заболевание кожи, при котором волдыри и/или ангиоотеки появляются без видимой причины и сохраняются не менее 6 недель. Рекомендуемое лечение ХСК заключается в назначении Н1-антигистаминных препара
Системная красная волчанка (СКВ) – аутоиммунное заболевание, этиология которого остается неизвестной. Кожный синдром при СКВ зачастую имеет первостепенное диагностическое значение – поражение кожи в 20-30% случаев является самым ранним симптомом, а у 60-
Источник
Важно то, что внутри: как внутренние заболевания проявляются на коже
Перед каждым врачом, который сталкивается с пациентом с кожным заболеванием, встает вопрос, считать ли его исключительно дерматологическим или же это проявление внутренней болезни. Кожу не зря называют окном в тело. В некоторых случаях она служит
маркером внутреннего заболевания и демонстрирует характерный для него тип поражения: сыпь, сухость, покраснения и множество других симптомов. Поэтому важно уметь определить характер проявления дерматологических заболеваний и, в конечном счете, их причину.
Маргарита Гехт, врач-дерматолог благотворительного фонда «Дети-бабочки», ведущий спикер онлайн-академии проблем кожи Skill for Skin
Сложность в том, что не все кожные проблемы связаны с нарушением работы какой-то системы или органа. Так, инфекционные дерматозы, например, пиодермия, могут протекать самостоятельно, а могут служить маркером внутреннего заболевания. Акне и акнеподобные заболевания, такие как розацеа, также могут существовать сами по себе или обостряться на фоне нарушения работы органов ЖКТ — желудка или двенадцатиперстной кишки. В свою очередь витилиго — нарушение пигментации, при котором на участках кожи исчезает меланин, — может возникнуть из-за наследственной предрасположенности или появиться на фоне дисфункции щитовидной железы.
Таких примеров много, поэтому важно своевременно получить консультацию врача-дерматолога, чтобы понять, что именно стоит за кожной проблемой.
Когда организм подает знак
Кожные изменения, особенно обширные, — серьезный звонок, который может указывать на внутренние заболевания, связанные с ними осложнения или побочные эффекты лечения. Раннее выявление
причины таких знаков позволяет вовремя принять меры и предотвратить серьезные последствия. Для этого в первую очередь важны точная диагностика и оценка поражений. Самое главное здесь — тщательное и полное исследование кожи с рассмотрением прилегающих слизистых оболочек и придатков, например, слизистой оболочки глаз и ротовой полости. На первом этапе осмотра врач должен определить особенности и расположение кожного поражения, а затем оценить его распределение. В результате такого осмотра часто выявляются различные симптомы, позволяющие на ранней стадии выявить внутреннее заболевание. Далее дерматолог озвучивает предварительный диагноз. Это позволит начать лечение как можно раньше.
На какие внутренние проблемы реагирует кожа
Самые распространенные внутренние причины кожных проявлений можно разделить на три основные группы:
- Заболевания органов желудочно-кишечного тракта;
- Дефицит питательных веществ, связанный с недостатком витаминов;
- Заболевания желез внутренней секреции.
Заболевания органов ЖКТ
Кожа и желудочно-кишечный тракт — взаимосвязанные органы, поэтому патологические процессы в одном влияют на работу другого. Кожные проявления часто служат первыми признаками желудочно-кишечных заболеваний.
Как проявляется связь между кожными проявлениями и нарушениями в работе органов ЖКТ
- Гангренозная пиодермия может свидетельствовать о воспалительном заболевании кишечника. Классическая язвенная гангренозная пиодермия имеет две стадии — язвенную и стадию эпителизации. Язвенная стадия представляет собой быстро прогрессирующую рану с красной каймой с приподнятыми красно-пурпурными краями. Поражения часто сопровождаются сильной болью, особенно при быстром прогрессировании. Поздняя кожная порфирия может сигнализировать о гепатомегалии, то есть патологическом увеличении размеров печени, и жировой дистрофии печени. При поздней кожной порфирии на открытых участках кожи — кистях, лице, шее, ушных раковинах — появляются зудящие пузыри величиной до 10 мм в диаметре, наполненные прозрачным содержимым. Пузыри быстро вскрываются с образованием эрозий, которые покрываются корками. Кожа ранится при малейшей травме. На месте пузырей остаются атрофические поверхностные рубцы.
- Узловатая эритема может являться признаком воспалительных заболеваний кишечника, например, болезни Крона или колита. При эритеме происходит воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
- Эруптивные ксантомы могут свидетельствовать о повышенном уровне триглицеридов в сыворотке крови. Визуально ксантомы представляют собой высыпания красно-желтых папул на покрасневшей коже.
- Гемохроматоз может быть признаком цирроза печени. При гемохроматозе по всему телу возникает бронзовая гиперпигментация, в том числе синие полумесяцы на ногтях.
- Сухая и пигментированная кожа локтевых суставов может быть признаком дискинезии желчевыводящих путей, то есть нарушения оттока желчи.
- Гастрит и язвенная болезнь желудка и двенадцатиперстной кишки, которые провоцирует широко известная бактерия Helicobacter pylori, могут вызывать следующие кожные заболевания:
— склеродермию, при которой для кожи характерны прогрессирующая стянутость и уплотнение;
— угревую сыпь;
— идиопатическую крапивницу, вызывающую спонтанное
появление волдырей, а также ярко-красных и
розовых пятен.
Кроме того, ученые установили, что инфекция Helicobacter pylori также
связана с атопическим дерматитом и пруриго, или почесухой. При пруриго на коже образуются папулы с серозно-геморрагическими
корочками.
- Герпетиформный дерматит представляет собой зудящую хроническую сыпь из папул, пронизанных волосами, которая может оставлять пигментацию и рубцы. Такие поражения характеризуются симметричными высыпаниями на разгибательных поверхностях тела и могут быть признаком целиакии, то есть непереносимости глютена.
Дефицит питательных веществ
При дефиците жирорастворимых витаминов встречаются следующие состояния:
- Дефицит витамина А вызывает фолликулярный гиперкератоз — появление на разгибательной поверхности кожи бедер и плеч папул, пронизанных волосами.
- Дефицит витамина D у младенцев и детей приводит к замедленному прорезыванию зубов с плохой эмалью. У взрослых он предрасполагает к кариесу.
- Дефицит витамина К влияет на свертываемость крови, приводит к кровотечениям, замедленной остановке кровотечения, спонтанным синякам.
Также доказана связь пониженного уровня витамина D и обострения атопического дерматита и псориаза, а также длительного течения у детей инфекционного кожного заболевания — контагиозного моллюска. При нем на коже появляются очаги инфекции, которые поначалу представляют собой небольшие (2-4 мм) телесные папулы полушаровидной формы, несколько возвышающиеся над поверхностью кожи. Они могут слегка блестеть или иметь более розовый цвет по сравнению с окружающей кожей. Иногда папулы отращивают тонкую ножку. По мере роста очаги достигают размеров до 1 см в диаметре и приобретают отличительную черту — небольшое вдавление в центре. Через данное отверстие при надавливании происходит высвобождение белесоватых творожистых масс.
При дефиците водорастворимых витаминов часто диагностируются следующие кожные состояния:
- Острый дефицит витамина В2 приводит к:
— темно-красной эритеме (покраснению кожи);
— стоматиту;
— длительному шелушению кожи;
— угловому хейлиту, или «заедам»;
— себорейному дерматиту. - Дефицит витамина В3 вызывает:
— пеллагру, характеризующуюся фоточувствительностью кожи, то есть появлением очагов пигментации на солнце;
— хейлит, или воспаление красной каймы губ;
— глоссит, или воспаление языка. - Дефицит витамина В6 провоцирует:
— себорейные дерматитоподобное высыпания, для которых характерны красноватые пятна с чешуйками желтого цвета;
— глоссит;
— угловой хейлит («заеды»). - Дефицит витамина В9/В12 может быть связан с:
— угловым хейлитом;
— депигментацией волос;
— гиперпигментацией (диффузной и симметричной) рук, ногтей, лица, ладонных складок, кожи в местах сгибов. - Дефицит витамина С вызывает цингу. Она характеризуется отеком десен, пурпурными поражениями. Пораженные области склонны к подкожным кровоизлияниям;
- Дефицит биотина приводит к:
— периоральному дерматиту — хроническому рецидивирующему заболеванию, при котором в основном вокруг рта возникает сыпь из мелких прыщей;
— негенетической алопеции, для которой характерны участки с отсутствием роста волос;
— интертриго, то есть бактериальному или микотическому (грибковому) поражению складок кожи. Для этого заболевания характерны зуд, боль, запах, покраснение, отслойка и белые полосы скатанного эпидермиса.
Заболевания желез внутренней секреции
- Поджелудочная железа. У пациентов с сахарным диабетом может наблюдаться:
— Черный акантоз — выраженная гиперпигментация вплоть до черного цвета, когда происходит окрашивание кожи преимущественно в подмышечной области.
— Липоидный некробиоз. Поражения кожи при классическом липоидном некробиозе начинаются в виде хорошо очерченных папул размером от 1 до 3 мм, которые расширяются с образованием бляшек с активными, более уплотненными границами и восковидными строфическими центрами.
— Склеродерма — прогрессирующие стянутость и уплотнение кожи. - Заболевания щитовидной железы — как гипотиреоз, так и гипертиреоз, — могут влиять на волосы, ногти и кожу;
- При синдроме поликистоза яичников возможны следующие дерматологические проявления:
— гиперандрогения, главным образом гирсутизм, то есть избыточный рост терминальных — темных, жестких и длинных волос — у женщин и детей по мужскому типу;
— вульгарные угри;
— андрогенетическая алопеция, то есть патологическое выпадение волос, приводящее к их поредению или полному исчезновению.
— черный акантоз, то есть гиперпигментация, которая обычно проявляется на шее, в подмышечной впадине, в паху.
Иногда при самообследовании человек считает свою кожную проблему очевидной, например, решает, что появление угрей связано с перееданием сладкого. Поэтому, сверяясь с интернетом, он начинает самолечение, которое может привести к усугублению состояния кожи и дальнейшему развитию спровоцировавшей его внутренней болезни. Поэтому обязательно обращайтесь за консультацией к врачу.
Источник
Российский журнал кожных и венерических болезней
Российский журнал кожных и венерических болезней
Основан в 1998 г.
Периодичность — 6 номеров в год
В журнале освещаются проблемы дерматологии, венерологии, дерматоонкологии . Журнал использует различные формы подачи материала, выделены такие разделы, как: пиококковые заболевания кожи, микозы, дерматоонозы, пузырные дерматозы, дерматокосметоло гия. Регулярно публикуется информация о новых книгах и руководствах по дерматовенеролог ии, вопросы тестового характера, клинические задачи и многое другое.
Журнал рассчитан на дерматовенеролог ов, косметологов, урологов, гинекологов, педиатров и других специалистов.
Объявления
Смена издателя журнала — официальный пресс-релиз
С 2020 года журнал «Российский журнал кожных и венерических болезней» издается в Эко-Вектор — одном из крупнейших издательств в России. Журнал выходит под руководством главного редактора профессора О.Ю. Олисовой и прежнего коллектива редакционной коллегии, но располагается на новом сайте и с новым адресом в сети интернет: https://rjsvd.com/ и/или https://journals.eco-vector.com/1560-9588/.
Уникальный архив медицинских исторических научных материалов уже доступен!
Впервые в России создан уникальный по сути и содержанию медицинский портал архива научных журналов, монографий, лекций и докладов российских ученых за историю развития науки http://медархив.эко-вектор.рф
Текущий выпуск
Том 23, № 6 (2020)
Весь выпуск
Аннотация
В статье обобщены данные этиопатогенеза и клинической картины, а также представлена классификация кератоакантомы. Описаны сложности диагностики заболевания. Кератоакантома – одна из распространённых эпителиальных опухолей – характеризуется быстрым ростом, сходной с плоскоклеточным раком кожи гистологической картиной и склонностью к спонтанной инволюции. Трудности в дифференциации типичных и атипичных кератоакантом связаны с их схожим развитием на ранних этапах. Особую актуальность приобретает перспективность использования иммуноморфологических и иммуногистохимических методов выявления атипично протекающих кератоакантом, что позволяет надёжно дифференцировать их от плоскоклеточного рака кожи. Многолетний опыт ведения больных кератоакантомой, а также данные ряда зарубежных исследователей свидетельствуют о том, что подход к лечению должен быть дифференцированным, основанным на выделении клинических особенностей типичных и атипичных кератоакантом.
Приведено описание клинического случая гигантской кератоакантомы.
 |  |
Аннотация
ОБОСНОВАНИЕ. Несмотря на наличие широкого спектра терапевтических возможностей дерматологов при среднетяжёлом и тяжёлом псориазе, лечение этого дерматоза по-прежнему остаётся нелёгкой задачей. В настоящее время наиболее часто назначаемым системным препаратом во всём мире является метотрексат (МТХ), который благодаря низкой стоимости и неплохой эффективности смог сохранить своё место в арсенале врачей наряду с вновь появившимися высокоэффективными биологическими препаратами и, согласно мировым рекомендациям, является препаратом выбора при псориазе тяжёлой и средней степени тяжести.
ЦЕЛЬ – изучить эффективность и безопасность метотрексата в лечении псориаза.
МАТЕРИАЛ И МЕТОДЫ. Мы провели ретроспективное исследование с участием пациентов с псориазом, находившихся на стационарном лечении в клинике кожных и венерических болезней имени В.А. Рахманова Сеченовского Университета в период с августа 2018 по октябрь 2020 г. На основании электронных медицинских карт пациентов были проанализированы демографические характеристики, длительность заболевания, коморбидности, степень тяжести псориаза на момент госпитализации и после лечения МТХ, побочные эффекты терапии МТХ.
РЕЗУЛЬТАТЫ. В исследование было включено 655 больных со среднетяжёлым (373; 57%) и тяжёлым (282; 43%) течением псориаза, из них (279; 42,6%) женщин в возрасте от 18 до 79 лет и (376; 57,4%) мужчин в возрасте от 18 до 86 лет (средний возраст 44,9 и 41,6 года соответственно). Период пребывания пациентов в стационаре длился от 17 до 21 дня. Во всех случаях в дополнение к системным препаратам или фототерапии проводилась местная терапия. Наиболее часто назначаемым медикаментозным средством был МТХ в дозе 25 мг/нед внутримышечно – у 326 (49,7%). В виде монотерапии МТХ получали 29 пациентов. Однако чаще всего препарат назначали в комбинации с фототерапией: МТХ + ПУВА (n = 140), МТХ + UVB-311 нм (n = 157). В результате на момент выписки из стационара в группе МТХ у 53% пациентов достигнуто улучшение, у 47% – значительное улучшение; в группах МТХ + ПУВА и МТХ + UVB-311 нм – у 10,3; 75,7; 14 и 17,4; 71,2; 11,4% пациентов соответственно. Наблюдаемые побочные эффекты были незначительными и не послужили причиной досрочного прекращения лечения.
ЗАКЛЮЧЕНИЕ. Метотрексат продемонстрировал высокий уровень эффективности при неплохой безопасности, в очередной раз подтвердив статус препарата выбора в лечении среднетяжёлой и тяжёлой форм псориаза.
 |  |
Аннотация
ОБОСНОВАНИЕ. Витилиго – хроническое заболевание, характеризуемое появлением депигментированных пятен на различных участках тела. Яркие белые пятна на коже становятся для человека причиной психосоциальной дезадаптации. Современная медицина на данный момент не имеет эффективных методов объективной и доступной диагностики данного заболевания, однако такой метод исследования, как дерматоскопия, может быть полезен при постановке диагноза витилиго и определения его стадии.
ЦЕЛЬ – выявление основных дерматоскопических паттернов витилиго и установление связи с активностью процесса.
МАТЕРИАЛ И МЕТОДЫ. Для участия в исследовании было обследовано 63 пациента с диагнозом витилиго. Пациенты, включённые в исследование, были разделены на три группы: 34 пациента с нестабильной стадией (прогрессирующее витилиго), 11 – со стабильной стадией (стабильное витилиго), 18 – в стадии репигментации. В рамках работы было произведено дерматоскопическое исследование с помощью дерматоскопа Delta 20T. Статистическую обработку материалов исследования осуществляли с помощью пакета программ SPSS Statistics.
РЕЗУЛЬТАТЫ. Наиболее значимые изменения проявляются в перифолликулярной области. Для прогрессирующего витилиго характерны перифолликулярная пигментация (91,2%), изменённая пигментная сеть (97,1%), размытые границы пятна (94,1%), а также специфические структуры – звёздчатые образования и «хвост кометы». Для стабильного процесса витилиго характерны перифолликулярная депигментация (81,8%) и резкие границы пятна (72,7%), для стадии репигментации – краевая гиперпигментация (100%), перифолликулярная депигментация (72,2%), размытые границы пятна (77,8%) и «островки пигментации» (77,8%).
ЗАКЛЮЧЕНИЕ. Благодаря проведённым исследованиям впервые были разработаны диагностические дерматоскопические паттерны витилиго, доказана их ценность. Дерматоскопия является перспективным вспомогательным неинвазивным методом, применяемым для диагностики витилиго и определения стадии заболевания.
 |  |
Аннотация
Вульгарные угри – широко распространённое воспалительное заболевание кожи с участием сальных фолликулов. Хотя патогенез акне до конца не изучен, считается, что кожные микробы Cutibacterium acnes играют важную роль в развитии вульгарных угрей. Колонизация C. acnes, их чрезмерное размножение с последующим воспалением, как давно признано, способствуют развитию болезни. Более того, Staphylococcus epidermidis и Malassezia также синергетически взаимодействуют с C. acnes. Таким образом, с учётом растущего числа пациентов, устойчивых к лечению, необходима оценка фенотипических изменений микробиома кожи под воздействием ретиноидов и антибактериальной терапии. Ожидается, что дальнейшее исследование роли микробов в патогенезе угрей и взаимосвязи между патогенными микробами обеспечит новую теоретическую основу для терапевтических подходов к акне.
 |  |
Аннотация
Актуальность. Псориаз — распространенный мультифакториальный хронический дерматоз. Несмотря на многочисленные исследования, патогенез его до сих пор остается изученным не до конца. В настоящее время большое значение отводится нарушениям в регуляции иммунной системы. Знания ключевых звеньев патогенеза, основных цитокинов позволяют целенаправленно действовать именно на них, приводя к остановке каскада реакций иммунноопосредованного воспаления. Именно для лечения псориаза в дерматологии впервые стали использовать биологические препараты.
Цель работы — провести оценку развития теоретических и практических подходов к применению биологических препаратов для лечения псориаза. Проведен анализ данных литературы. Изучались источники отечественной и зарубежной литературы по вопросам биологической терапии псориаза, опубликованные с 2004 по 2019 гг.
Результаты. На основании систематической оценки опыта применения биологической терапии псориаза, по мере внедрения препаратов в клиническую практику, изучено таргентное воздействие на клетки-мишени. Мишенью первых препаратов были Т-клетки, которым отводилась ведущая роль в развитии псориаза, затем — провоспалительные цитокины: TNFa, позднее — ингибиторы IL-12 и IL-23. Однако, неуправляемое ингибирование базовых звеньев иммунной защиты могло привести к побочным эффектам в виде реактивации инфекционных процессов в организме, снижению противоопухолевой активности. Современные препараты стали высокоселективными, их механизм действия — ингибирование рецептора А-17. Проведена оценка эволюции лекарственных средств, зарегистрированных в РФ и в США.
Заключение. Сравнительная оценка терапевтического ответа на биологическую терапию по индексу PASI показала, что нетакимаб, наряду с секукинумабом и иксекизумабом, демонстирует низкую иммуногенность как ингибитор IL-17 и высокий терапевтический эффект у пациентов со среднетяжёлой и тяжёлой степенью бляшечного псориаза и псориатического артрита.
 |  |
Аннотация
ОБОСНОВАНИЕ. Микозы стоп – значимая междисциплинарная проблема здравоохранения.
ЦЕЛЬ – провести анализ и систематизировать причины, способствующие высокому уровню заболеваемости населения микозами стоп в России.
МАТЕРИАЛ И МЕТОДЫ. Методом анонимного анкетирования изучено отношение больных к своему здоровью и мнение дерматологов и смежных специалистов о причинах, способствующих высокому уровню заболеваемости микозами стоп населения России.
РЕЗУЛЬТАТЫ. Причины, способствующие высокому уровню заболеваемости населения микозами стоп в России, ранжированы на четыре группы: (1) зависят от деятельности дерматологической службы; (2) связаны с уровнем профессиональной подготовки врачей смежных специальностей; (3) объективные причины организационного характера у врачей смежных специальностей; (4) зависят от отношения пациента к своему здоровью.
ЗАКЛЮЧЕНИЕ. Полученные данные можно использовать для разработки комплекса лечебно-профилактических мероприятий по совершенствованию медицинской помощи данному контингенту больных.
 |  |
Аннотация
ОБОСНОВАНИЕ. Красный плоский лишай (КПЛ) встречается у 0,51% населения. Точная эпидемиология генитального КПЛ неизвестна: по разным данным, составляет 4–9% всех случаев поражения вульвы. При КПЛ полости рта поражение вульвы встречается в 19–57% случаев. При КПЛ аногенитальной области у женщин клинически различают эрозивную, папулосквамозную и реже гипертрофическую форму. Отсутствуют чёткие клинические рекомендации по лечению КПЛ вульвы. Рандомизированных контролируемых исследований, касающихся лечения эрозивной формы КПЛ вульвы, не проводилось, за исключением использования фотодинамической терапии (ФДТ). В литературе отражены результаты исследований, подтвердивших эффективность метода при КПЛ полости рта.
ЦЕЛЬ – изучить эффективность использования метода ФДТ в сравнении с местными глюкокортикоидами при генитальной локализации КПЛ у женщин.
МАТЕРИАЛ И МЕТОДЫ. В группу исследования вошли 15 пациенток с диагнозом красного плоского лишая вульвы. Пациенток разделили на 2 группы в зависимости от метода лечения. Пациентки 1-й группы получали ФДТ, пациентки 2-й группы – местное лечение глюкокортикоидным кремом, содержащим бетаметазон 0,05% 1 раз/сут в течение 1,5 мес.
РЕЗУЛЬТАТЫ. Через 6 мес после последней процедуры у пациенток 1-й группы регрессия по шкале оценки генитального КПЛ составила 32%, у пациенток 2-й группы – 25%. Выраженность болевых ощущений, согласно визуальной аналоговой шкале, составила 29% в 1-й группе и 22% во 2-й. В 1-й группе нежелательные явления наблюдались у 4 пациенток (ощущение жжения и сухости в течение 2–3 дней после каждой процедуры), у 1 пациентки после второй процедуры появились кровяные выделения, которые прошли через 1 день. Во 2-й группе 5 пациенток жаловались на жжение и сухость во время лечения, у 2 пациенток обострился кандидоз во время лечения, у 1 пациентки – бактериальный вагиноз.
ЗАКЛЮЧЕНИЕ. Полученные нами результаты являются обнадеживающими. Использование метода ФДТ способно снизить частоту применения глюкокортикоидных препаратов в генитальной области и, соответственно, снизить частоту вызываемых ими нежелательных явлений, таких как атрофия и вторичное инфицирование.
 |  |
Аннотация
ОБОСНОВАНИЕ. Гнёздная алопеция (ГА) – нерубцовое выпадение волос, характеризующееся потерей иммунной привилегии волосяного фолликула, что приводит к развитию Т-клеточного инфильтрата вокруг луковицы волоса и его последующему выпадению. Разный возрастной контингент пациентов, вероятность неоднократных рецидивов и изменение внешнего вида, способствующего психоэмоциональным нарушениям, позволяет относить ГА к разряду социально значимых дерматозов. По данным литературы, влияние коморбидных состояний (атопии, аутоиммунные заболевания, эндокринопатии) на течение ГА позволяет акцентировать внимание практикующих врачей на сопутствующие заболевания и их возможное отягчающее действие на очаговое выпадение волос. В публикации приведены данные собственных исследований.
ЦЕЛЬ – изучение сопутствующей патологии и её влияния на течение ГА, особенно на содержание витамина D, для оптимизации дальнейшего лечения.
МАТЕРИАЛ И МЕТОДЫ. Обследование проведено на клиническом анализе 132 пациентов с различной тяжестью ГА и сопутствующими нозологиями. Проведён анализ результатов ультразвукового исследования ряда органов; выявлен ряд нозологий аутоиммунного и аллергического генеза, сопутствующих и влияющих на течение ГА; сообщается о влиянии витамина D в сыворотке крови на клиническую тяжесть заболевания.
РЕЗУЛЬТАТЫ. Отмечена роль как аллергических (атопический дерматит, экзема, поллиноз – у 18,46%), так и аутоиммунных заболеваний (витилиго – 1,54%, заболевания щитовидной железы – 11,76%) заболеваний, имеющих общие с ГА патогенетические механизмы развития. Отмечено сниженное содержание витамина D при среднетяжёлом течении (32,67 ± 0,91 нмоль/л; р > 0,5) и тяжёлом (32,9 ± 0,84 нмоль/л) течении в сравнении с лёгкой степенью тяжести ГА (56,75 ± 0,62 нмоль/л). Полученные данные о наличии патологии гепатобилиарной системы у значимого количества пациентов (39%) требуют дальнейших исследований. Приведено описание клинических случаев пациентов с различной тяжестью ГА и сопутствующей патологией.
ЗАКЛЮЧЕНИЕ. Полученные данные свидетельствуют об изменении содержания витамина D в сыворотке крови пациентов как предиктора отягощения заболевания. Анализ выявленной сопутствующей патологии коррелирует с данными литературы и предполагает их коррекцию у врачей смежных специальностей. Обозначена роль трихоскопии как инструмента визуализации, верификации диагноза и определения активности течения алопеции.
 |  |
Аннотация
ОБОСНОВАНИЕ. Бактериальный вагиноз является одним из наиболее распространённых заболеваний, встречающихся у женщин репродуктивного возраста. Основной проблемой бактериального вагиноза является низкая эффективность традиционных методов лечения с частым (до 50%) возникновением рецидивов.
МАТЕРИАЛ И МЕТОДЫ. Обследованы и пролечены 59 пациенток с диагнозом бактериального вагиноза (БВ), подтверждённым с помощью критериев Амселя. В основную группу вошли женщины с БВ и их партнёры-мужчины, в группу сравнения – только женщины с БВ. Всем женщинам лечение проводили метронидазолом системно и клиндамицином местно, на втором этапе были назначены свечи с молочной кислотой. Лечение мужчин – системно метронидазолом и местно клиндамицином.
РЕЗУЛЬТАТЫ. Чаще всего во влагалищном отделяемом были идентифицированы Gardnerella vaginalis, Atopobium vaginae и Prevotella. У мужчин в области крайней плоти головки полового члена и дистальной части уретры были выявлены БВ-ассоциированные бактерии. Было определено сходство микрофлоры половых органов женщин и их партнёров-мужчин. У женщин, пролеченных вместе с половыми партнёрами, через 6 мес после терапии количество БВ-ассоциированных бактерий было в ≥2 раза меньше, чем у пациенток группы сравнения. У мужчин после лечения достоверно снизилось число предъявляемых жалоб и клинических симптомов; достигнуто значимое снижение в области крайней плоти Gardnerella vaginalis, Atopobium vaginae, Prevotella spp., Leptotrichia amnionii и Mobiluncus, а в уретре – гарднерелл. В основной группе у женщин частота рецидивов БВ регистрировалась в 2,3 раза реже, чем в группе сравнения.
ЗАКЛЮЧЕНИЕ. Лечение партнёров женщин с БВ оказалось эффективно за счёт уменьшения роста БВ-ассоциированных бактерий и значимого снижения частоты рецидивов.
 |  |
Аннотация
ОБОСНОВАНИЕ. Лечение келоидных и гипертрофических рубцов является сложной задачей, так как существующие методы терапии не всегда приводят к оптимальному результату и нередко сопровождаются осложнениями и требуют применения дорогостоящего оборудования.
ЦЕЛЬ – исследовать эффективность и безопасность внутрирубцового введения комбинации 5-фторурацила (5-FU) и бетаметазона для лечения келоидных и гипертрофических рубцов.
МАТЕРИАЛ И МЕТОДЫ. В исследовании участвовали 26 пациентов, разделённых на две равные группы. Пациентам группы A проводили внутрирубцовые инъекции бетаметазона, пациентам группы В – комбинацию 5-FU и бетаметазона. Курс лечения включал 3 инъекции с интервалом 3 нед. Оценку состояния рубцов проводили до лечения, на 3-й и 6-й нед во время лечения, через 4 и 16 нед после курса лечения. Динамика состояния рубцов оценивалась по среднему снижению высоты и плотности рубца, изменению субъективных ощущений, наличию или отсутствию осложнений.
РЕЗУЛЬТАТЫ. Через 4 нед после окончания терапии суммарная эффективность снижения начальной высоты рубца была выше в группе В у 10 (76,9 %) пациентов, чем в группе А у 6 (46,1%). При сравнении отдалённых результатов через 16 нед после проведённого лечения у 92,3% пациентов группы В и 53,8% пациентов группы А отмечалось прекращение роста рубца, его уплощение и размягчение, исчезновение зуда и болезненных ощущений, сглаживание контура рубца, уменьшение цветовой границы между рубцом и окружающими тканями.
ЗАКЛЮЧЕНИЕ. Комбинация бетаметазона с 5-FU является более безопасной и эффективной, чем монотерапия бетаметазоном или 5-FU при лечении келоидных и гипертрофических рубцов, с более быстрым и выраженным уменьшением высоты и плотности рубца, эритемы, субъективных ощущений. Данный метод терапии характеризуется более низкой частотой рецидивов даже при длительном наблюдении. Статья представляет интерес для практикующих косметологов, дерматологов и пластических хирургов.
 |  |
Аннотация
В ноябре 2020 года прошёл международный конкурс профессора Marc Larregue при поддержке Лаборатории Урьяж для дерматологов на лучший клинический случай (https://collectionmarclarregue.fr). Участие в нём принимали несколько десятков врачей со всего мира, а в состав жюри вошли ведущие эксперты. Уже совсем скоро будет открыт приём новых клинических случаев для участия в конкурсе профессора Marc Larregue 2021. Подробную информацию и инструкции можно найти на официальном сайте https://collectionmarclarregue.fr. С разрешения организаторов конкурса публикуем клинические фотографии участников, занявших призовые места, и наиболее интересные случаи.
 |  |
ЖУРНАЛЫ
ПРАВОВАЯ ИНФОРМАЦИЯ
ИНФОРМАЦИЯ
СЕРВИСЫ
Реклама на сайте
Реклама в журналах
КОНТАКТЫ
191186, Санкт-Петербург, Аптекарский переулок, д.3, литера А, помещение 1Н
Телефон: +7 (812) 648 8367
+7 (495) 409 8339 (подписка)
Источник