Развитие зародыша человека
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Для понимания индивидуальных особенностей строения тела человека необходимо познакомиться с развитием человеческого организма во внутриутробном периоде. Каждый человек имеет индивидуальные особенности внешнего облика и внутреннего строения, наличие которых определяется двумя факторами. Прежде всего это наследственность — черты, унаследованные от родителей, а также результат влияния внешней среды, в которой человек растет, развивается, учится, работает.
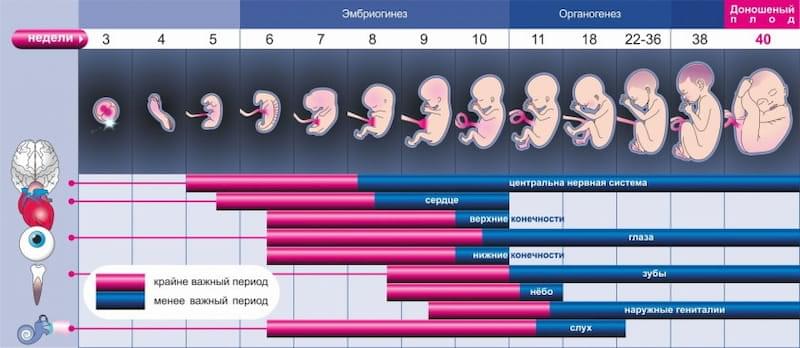
Индивидуальное развитие, или развитие в онтогенезе, происходит во все периоды жизни — от зачатия до смерти. В онтогенезе человека выделяют два периода: до рождения (внутриутробный, пренатальный; от греч. natos — рожденный) и после рождения (внеутробный, постнатальный). Во внутриутробном периоде, от зачатия и до рождения, зародыш (эмбрион) располагается в теле матери. В течение первых 8 нед происходят основные процессы формирования органов, частей тела. Этот период называется эмбриональным, а организм будущего человека — эмбрион (зародыш). Начиная с 9-й недели, когда уже начали обозначаться основные внешние человеческие черты, организм называют плодом, а период — плодным.
После оплодотворения (слияние сперматозоида и яйцеклетки), которое происходит обычно в маточной трубе, слившиеся половые клетки образуют одноклеточный зародыш — зиготу, обладающую всеми свойствами обеих половых клеток. С этого момента начинается развитие нового (дочернего) организма.
Первая неделя развития зародыша
Это период дробления (деления) зиготы на дочерние клетки. В течение первых 3-4 дней зигота делится и одновременно продвигается по маточной трубе в сторону полости матки. В результате деления зиготы образуется многоклеточный пузырек — бластула с полостью внутри (от греч. blastos — росток). Стенки этого пузырька состоят из клеток двух видов: крупных и мелких. Из наружного слоя мелких светлых клеток формируются стенки пузырька — трофобласт. В дальнейшем клетки трофобласта образуют внешний слой оболочек зародыша. Более крупные темные клетки (бластомеры) образуют скопление — эмбриобласт (зародышевый узелок, зачаток зародыша), который располагается кнутри от трофобласта. Из этого скопления клеток (эмбриобласта) развиваются зародыш и прилежащие к нему внезародышевые структуры (кроме трофобласта). Между поверхностным слоем (трофобластом) и зародышевым узелком скапливается небольшое количество жидкости.
К концу 1-й недели развития (6-7-й день беременности) зародыш внедряется (имплантируется) в слизистую оболочку матки. Поверхностные клетки зародыша, образующие пузырек — трофобласт (от греч. trophe — питание, trophicus — трофический, питающий), вьщеляют фермент, разрыхляющий поверхностный слой слизистой оболочки матки. Последняя уже подготовлена к внедрению в нее зародыша. К моменту овуляции (выделение яйцеклетки из яичника) слизистая оболочка матки становится толще (до 8 мм). В ней разрастаются маточные железы и кровеносные сосуды. На трофобласте появляются многочисленные выросты — ворсинки, что увеличивает поверхность его соприкосновения с тканями слизистой оболочки матки. Трофобласт превращается в питательную оболочку зародыша, которая получила название ворсинчатой оболочки, или хориона. Вначале хорион имеет ворсинки со всех сторон, затем эти ворсинки сохраняются только на стороне, обращенной к стенке матки. В этом месте из хориона и прилежащей к нему слизистой оболочки матки развивается новый орган — плацента (детское место). Плацента — это орган, который связывает материнский организм с зародышем и обеспечивает его питание.
Вторая неделя развития зародыша
Это стадия, когда клетки эмбриобласта разделяются на два слоя (две пластинки), из которых образуется два пузырька. Из наружного слоя клеток, прилежащих к трофобласту, образуется эктобластический (амниотический) пузырек, заполненный амниотической жидкостью. Из внутреннего слоя клеток зародышевого узелка эмбриобласта формируется эндобластический (желточный) пузырек. Закладка («тело») зародыша находится там, где амниотический пузырек соприкасается с желточным. В этот период зародыш представляет собой двухслойный щиток, состоящий из двух зародышевых листков: наружного — эктодермы (от греч. ektos — вне, derma — кожа) и внутреннего — энтодермы (от греч. ёntos — внутри). Эктодерма обращена в сторону амниотического пузырька, а энтодерма прилежит к желточному пузырьку. На этой стадии можно определить поверхности зародыша. Дорсальная поверхность прилежит к амниотическому пузырьку, а вентральная — к желточному. Полость трофобласта вокруг амниотического и желточного пузырьков рыхло заполнена тяжами клеток внезародышевой мезенхимы. К концу 2-й недели длина зародыша составляет всего 1,5 мм. В этот период зародышевый щиток в своей задней (каудальной) части утолщается. Здесь в дальнейшем начинают развиваться осевые органы <хорда, нервная трубка).
Третья неделя развития зародыша
Период образования трехслойного щитка. Клетки наружного, эктодермального, листка зародышевого щитка смещаются к заднему его концу, в результате чего образуется валик, вытянутый в направлении оси зародыша. Этот клеточный тяж получил название первичной полоски. В головной (передней) части первичной полоски клетки растут и размножаются быстрее, в результате чего образуется небольшое возвышение — первичный узелок (узелок Гензена). Первичная полоска определяет двустороннюю симметрию тела зародыша, т.е. его правую и левую стороны. Место первичного узелка указывает на краниальный (головной) конец тела зародыша.
В результате быстрого роста первичной полоски и первичного узелка, клетки которых прорастают в стороны между эктодермой и энтодермой, образуется средний зародышевой листок — мезодерма. Клетки мезодермы, расположенные между листками щитка, называются внутризародышевой мезодермой, а выселившиеся за его пределы — внезародышевой мезодермой.
Часть клеток мезодермы в пределах первичного узелка особенно активно растет вперед, образуя головной (хордальный) отросток. Этот отросток проникает между наружным и внутренним листками от головного до хвостового конца зародыша и образует клеточный тяж — спинную струну (хорду). Головная (краниальная) часть зародыша растет быстрее, чем хвостовая (каудальная), которая вместе с областью первичного бугорка как бы отступает назад. В конце 3-й недели кпереди от первичного бугорка в наружном зародышевом листке выделяется продольная полоска активно растущих клеток — нервная пластинка. Эта пластинка вскоре прогибается, образуя продольную борозду — нервную бороздку. По мере углубления бороздки ее края утолщаются, сближаются и срастаются друг с другом, замыкая нервную бороздку в нервную трубку. В дальнейшем из нервной трубки развивается вся нервная система. Эктодерма смыкается над образовавшейся нервной трубкой и теряет с ней связь.
В этот же период из задней части внутреннего (энтодермального) листка зародышевого щитка во внезародышевую мезенхиму (в так называемую амниотическую ножку) проникает пальцевидный вырост — аллантоис, который у человека определенных функций не выполняет. По ходу аллантоиса от зародыша через амниотическую ножку к ворсинкам хориона прорастают кровеносные пупочные (плацентарные) сосуды. Содержащий кровеносные сосуды тяж, соединяющий зародыш с внезародышевыми оболочками (плацентой), образует брюшной стебелек. Таким образом, к концу 3-й недели зародыш человека имеет вид трехслойного щитка. В области наружного зародышевого листка видна нервная трубка, а глубже — спинная струна, т.е. появляются осевые органы зародыша человека.
Четвертая неделя развития зародыша
Является периодом, когда зародыш, имеющий вид трехслойного щитка, начинает изгибаться в поперечном и продольном направлениях. Зародышевой щиток становится выпуклым, а его края отграничиваются от амниона глубокой бороздой — туловищной складкой. Тело зародыша из плоского щитка превращается в объемное, экзодерма покрывает тело зародыша со всех сторон.
Энтодерма, оказавшаяся внутри тела зародыша, свертывается в трубку и образует эмбриональный зачаток будущей кишки. Узкое отверстие, посредством которого эмбриональная кишка сообщается с желточным мешочком, в дальнейшем превращается в пупочное кольцо. Из энтодермы формируются эпителий и железы пищеварительного тракта и дыхательных путей. Из эктодермы образуются нервная система, эпидермис кожи и ее производные, эпителиальная выстилка полости рта, анального отдела прямой кишки, влагалища. Мезодерма дает начало внутренним органам (кроме производных энтодермы), сердечно-сосудистой системе, органам опорно-двигательного аппарата (кости, суставы, мышцы), собственно коже.
Эмбриональная (первичная) кишка вначале замкнута спереди и сзади. В переднем и заднем концах тела зародыша появляются впячивания эктодермы — ротовая ямка (будущая полость рта) и анальная (заднепроходная) ямка. Между полостью первичной кишки и ротовой ямкой имеется двухслойная (эктодерма и энтодерма) передняя (ротоглоточная) пластинка (мембрана), между кишкой и заднепроходной ямкой — клоакальная (заднепроходная) пластинка (мембрана), также двухслойная. Передняя (ротоглоточная) мембрана прорывается на 4-й неделе развития. На 3-м месяце прорывается задняя (заднепроходная) мембрана.
В результате изгибания тело зародыша оказывается окруженным содержимым амниона — амниотической жидкостью, которая выполняет роль защитной среды, предохраняющей зародыш от повреждений, в первую очередь механических (сотрясения). Желточный мешок отстает в росте и на 2-м месяце внутриутробного развития имеет вид небольшого мешочка, а затем полностью редуцируется. Брюшной стебелек удлиняется, становится относительно тонким и в дальнейшем получает название пупочного канатика.
В течение 4-й недели продолжается начавшаяся в конце 3-й недели развития зародыша дифференцировка его мезодермы. Дорсальная часть мезодермы, расположенная по бокам от хорды, образует парные выступы — сомиты. Сомиты сегментируются, т.е. делятся на метамерно расположенные участки. Поэтому дорсальную часть мезодермы называют сегментированной. Сегментация сомитов происходит постепенно в направлении спереди назад. На 20-й день образуется 3-я пара сомитов, к 30-му дню их уже 30, а на 35-й день — 43-44 пары. Вентральная часть мезодермы на сегменты не подразделена, а представлена с каждой стороны двумя пластинками (не сегментированная часть мезодермы). Медиальная (висцеральная) пластинка прилежит к энтодерме (первичной кишке) и называется спланхноплеврой, латеральная (наружная) — к стенке тела зародыша, к эктодерме, и получила название соматоплевры. Из спланхно- и соматоплевры развиваются эпителиальный покров серозных оболочек (мезотелий), а также собственная пластинка серозных оболочек и подсерозная основа. Мезенхима спланхноплевры идет также на построение всех слоев пищеварительной трубки, кроме эпителия и желез, которые формируются из энтодермы. Энтодерма дает начало железам пищевода, желудка, печени с желчевыводящими путями, железистой ткани поджелудочной железы, эпителиальному покрову и железам органов дыхания. Пространство между пластинками несегментированной части мезодермы превращается в полость тела зародыша, которая подразделяется на брюшную, плевральную и пери кардиальную полости.
Мезодерма на границе между сомитами и спланхноплеврой образует нефротомы (сегментарные ножки), из которых развиваются канальцы первичной почки. Из дорсальной части мезодермы — сомитов — образуется три зачатка. Вентромедиальный участок сомитов — склеротом — идет на построение скелетогенной ткани, дающей начало костям и хрящам осевого скелета — позвоночника. Латеральнее его лежит миотом, из которого развивается исчерченная скелетная мускулатура. В дорсолатеральной части сомита находится дерматом, из его ткани образуется соединительнотканная основа кожи — дерма.
На 4-й неделе в головном отделе на каждой стороне зародыша из эктодермы формируются зачатки внутреннего уха (вначале слуховые ямки, затем слуховые пузырьки) и будущий хрусталик глаза, который располагается над боковым выпячиванием головного мозга — глазным пузырем. В это же время преобразовываются висцеральные отделы головы, группирующиеся вокруг ротовой бухты в виде лобного и верхнечелюстных отростков. Каудальнее этих отростков видны контуры нижнечелюстной и подъязычной (гиоидной) висцеральных дуг.
На передней поверхности туловища зародыша выделяются сердечный, а за ним печеночный бугры. Углубление между этими буграми указывает на место образования поперечной перегородки — одного из зачатков диафрагмы.
Каудальнее печеночного бугра находится брюшной стебелек, включающий крупные кровеносные сосуды и соединяющий эмбрион с плацентой (пупочный канатик).
Период с 5-й по 8-ю неделю развития эмбриона
Период развития органов (органогенез) и тканей (гистогенез). Это период раннего развития сердца, легких, усложнения строения кишечной трубки, формирования висцеральных и жаберных дуг, образования капсул органов чувств. Нервная трубка полностью замыкается и расширяется в головном отделе (будущий головной мозг). В возрасте около 31-32 дней (5-я неделя, длина зародыша 7,5 см) на уровне нижних шейных и I грудного сегментов тела появляются плавникоподобные зачатки (почки) рук. К 40-му дню образуются зачатки ног (на уровне нижних поясничных и верхних крестцовых сегментов).
На 6-й неделе заметны закладки наружного уха, с конца 6- 7-й недели — пальцев рук, а затем ног.
К концу 7-й недели начинают формироваться веки. Благодаря этому глаза обрисовываются более четко. На 8-й неделе заканчивается закладка органов зародыша. С 9-й недели, т.е. с начала III месяца, зародыш принимает вид человека и называется плодом.
Период развития зародыша с 3 по 9 месяц
Начиная с III месяца и в течение всего плодного периода происходят рост и дальнейшее развитие образовавшихся органов и частей тела. В это же время начинается дифференцировка наружных половых органов. Закладываются ногти на пальцах. С конца V месяца становятся заметными брови и ресницы. На VII месяце открываются веки, начинает накапливаться жир в подкожной клетчатке. На 9 месяце плод рождается. Возрастные особенности развития отдельных органов и систем органов излагаются в соответствующих разделах учебника.
Источник
Этапы развития плода
В норме беременность длится около 40 недель. Срок делится на три триместра, и на каждом этапе развития плода есть особенности.
Когда наступает беременность?
Началом беременности принято считать первый день последней менструации, примерно за две недели до фактического зачатия. От этой точки начинается акушерский срок. Большинству женщин это покажется странным, но дата первого дня менструации очень важна при определении срока беременности.
Как происходит зачатие?
Начиная с подросткового возраста и до менопаузы (около 50 лет) женский организм ежемесячно проходит репродуктивный цикл, который может завершиться одним из двух способов:
В последнем случае проходят следующие этапы развития плода:
- Группа яйцеклеток (ооцитов) готовятся к выходу из яичника (овуляции). Яйцеклетки развиваются в небольших заполненных жидкостью фолликулах. Один из этих ооцитов созреет и продолжит развитие. Главный фолликул подавляет все остальные, и они перестают развиваться в этом месяце. Овуляция обычно происходит примерно за две недели до начала следующего менструального цикла.
- Овуляция – в середине менструального цикла созревший фолликул открывается и высвобождает яйцеклетку из яичника.
- Разорванный фолликул превращается в желтое тело, продуцирующее гормоны прогестерон и эстроген, готовя эндометрий (слизистую оболочку матки) к прикреплению яйцеклетки. Если беременность не наступает, эндометрий отслаивается во время месячных.
- Если же в яйцеклетку проникает сперматозоид, в белковой оболочке происходят изменения, предотвращающее проникновение других сперматозоидов.
В момент оплодотворения формируется генетический набор, в том числе, пол будущего ребенка.
Кем будет малыш – мальчиком или девочкой – определяет сперматозоид, оплодотворивший яйцеклетку. Как правило, у женщин комбинация хромосом XX, а у мужчин – XY. Соответственно, сперматозоид может быть X или Y. Если при оплодотворении получилась комбинация X и Y, это мальчик, а если XX – девочка.
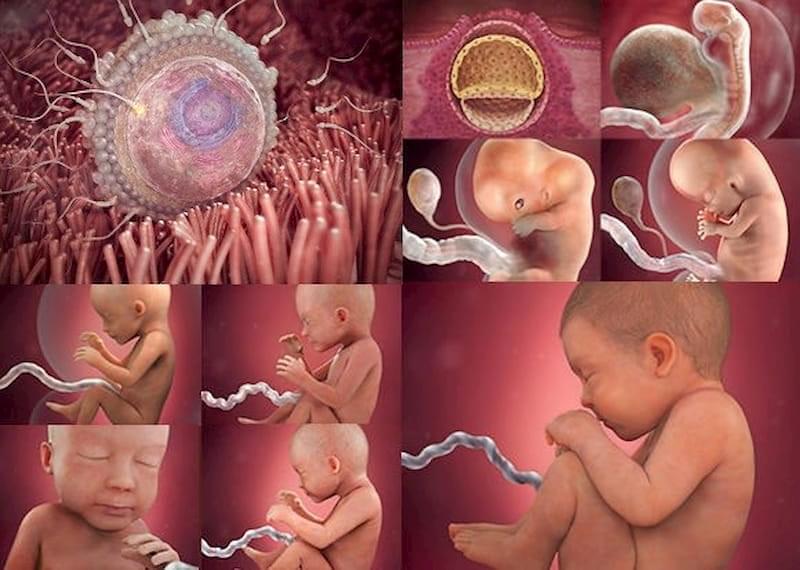
Что происходит сразу после зачатия?
В течение 24 часов после оплодотворения яйцеклетка, из которой в будущем сформируется ребенок, быстро делится на множество клеток. Через 3 дня бластоциста медленно проходит из маточной трубы в матку и имплантируется в эндометрий. Возможны кровянистые выделения из влагалища женщины. Шейка матки закрывается слизистой пробкой.
В течение трех недель клетки образуют малюсенький шарик (эмбрион). Формируются первые нервные клетки. После восьмой недели и до рождения будущего ребенка правильно называть плодом.
Сроки и этапы развития плода
Каждый триместр — это набор примерно из трех месяцев. В общем понимании беременность – это девятимесячный процесс. Но это не совсем так. Доношенной считается плод на 40 неделе (280 дней), в норме этот около 10 месяцев.
Первый триместр
Первый триместр длится условно 3 месяца – от зачатия до 12 недель.
1 месяц
Вокруг плодного яйца образуется водонепроницаемая оболочка с жидкостью (амниотический мешок), защищая растущий эмбрион. Одновременно развивается плацента – округлый плоский орган, через который плод получает питательные вещества от матери.
На лице эмбриона появляются большие темные круги вместо глаз, рот, нижняя челюсть и горло. Клетки крови обретают форму, и запускается кровообращение. К концу четвертой недели сердце уже бьется 65 раз в минуту.
За первый месяц ребенок вырастет около 6 мм в длину — меньше рисового зерна.
2 месяц
На голове появляются небольшие складки кожи в районе ушей, глаза. Формируются крошечные ручки, ножки, пальцы.
Полная сформирована нервная трубка (головной, спинной мозг и другие элементы центральной нервной системы). Начинают развиваться пищеварительный тракт и органы чувств. Хрящи заменяются костями.
Появляется сердцебиение, а голова ребенка гораздо больше по отношению к остальному телу.
К концу второго месяца ребенок вырастает примерно на 2,5 см в длину.
3 месяц
Плод начинает понемногу открывать и сжимать кулачки, приоткрывает рот. Вырастают ногти на руках и ногах, формируется наружное ухо, зачатки зубов. Репродуктивные органы ребенка также развиваются, но пол ребенка на УЗИ пока трудно определить.
К концу третьего месяца ребенок полностью сформирован. Все органы и конечности присутствуют и продолжают развиваться. Полноценно работает кровеносная и мочевыделительная системы, печень вырабатывает желчь.
Заканчивается опасный период, значительно снижается вероятность выкидыша.
Второй триместр
«Экватор» считается самым приятным этапом: исчезает токсикоз и другие неприятные симптомы ранней беременности. В этом месяце у ребенка начнут развиваться черты лица, будущая мама чувствует движения малыша. Уже можно узнать пол ребенка на УЗИ (после 20 недель).
4 месяц
Сердцебиение прослушивается через допплер. Есть даже домашние приборы. Пальцы рук и ног четко очерчены. Формируются веки, брови, ресницы, ногти и волосы. Уплотняются зубы и кости. Малыш начинает сосать большой палец, потягиваться и гримасничать.
5 месяц
Движения плода сильно ощущаются – развиваются и тренируются мышцы. На голове появляются волосы. Плечи, спина и виски покрываются лануго – мягкими тонкими волосами для защиты кожи и выпадают в конце первой недели жизни ребенка.
На коже также содержится белесый налет (сыровидная смазка), защищающий кожу плода от длительного воздействия околоплодных вод. Этот налет отшелушивается незадолго до рождения.
К концу пятого месяца плод достигает длины 25 см, и весит от 200 до 500 грамм.
6 месяц
Кожа плода красноватого цвета, морщинистая и полупрозрачная, просматриваются вены. На этом этапе веки начинают раздвигаться, а глаза открываются.
Малыш уже реагирует на звуки движением или учащением пульса. Часто икает, и мама чувствует при этом легкие толчки. Если ребенок рождается на 23 неделе, у него появляется шанс выжить при интенсивной терапии.
Длина плода – около 30 см, вес – около 1 кг.
7 месяц
На этом этапе слух ребенка полностью развит. Малыш часто меняет положение и реагирует на раздражители (звук, свет и боль). Количество амниотической жидкости уменьшается.
После седьмого месяца шансы ребенка на выживание при преждевременных родах очень высоки. Весит он от 1 до 2 кг.
Третий триместр
Заключительный, непростой период беременности. Каждая последующая неделя помогает ребенку подготовиться к жизни вне лона матери. Плод быстро набирает вес, накапливает жировые отложения.
Доношенная беременность составляет 40 недель, но 41 или 42 неделя – тоже норма. Акушер-гинеколог внимательно следит за мамой и малышом по мере приближения срока родов. Если женщина «перехаживает», роды стимулируют при помощи специальных медикаментов.
8 месяц
Малыш продолжает развиваться, чаще пинается. Мозг быстро развивается, малыш может видеть и слышать. Большинство внутренних систем хорошо развиты, но легкие еще незрелые.
Ребенок уже около 45 см в длину, и весит до 2,5 кг.
9 месяц
Легкие почти полностью развиты, рефлексы ребенка скоординированы. Он или она может моргать, поворачивать голову, крепко хвататься и реагировать на звуки, свет и прикосновения.
10 месяц (по 40 неделю)
Роды могут начаться в любое время. Ребенок меньше двигается из-за ограниченного пространства. Его положение должно измениться, малыш должен находиться головой по направлению к родовым путям.
Все системы и органы ребенка готовы к самостоятельной жизнедеятельности. Вес может достигать 5 кг, но в среднем это 2,5-3,5 кг.
Ведущий врач постоянно отслеживает состояние плода и его готовность к родам на каждом этапе. По программе ведения беременности вы можете быть уверены в пристальном внимании к вашему состоянию здоровья. Врачи московских клиник готовы в любой момент помочь вашему ребенку увидеть мир.
Источник