Здоровье работников скорой медицинской помощи
Служба скорой медицинской помощи (СМП) является неотъемлемым звеном здравоохранения во всем мире [1, 2]. Деятельность данного подразделения сопряжена с риском возникновения физических и психических патологий, так как на сотрудниках лежит большая ответственность за жизнь пациентов, за принятые сложные решения в дефиците времени, и постоянно действует тяжелая физическая нагрузка [3, 4].
Целью работы является анализ проблемы влияния условий труда на средний медицинский персонал службы скорой помощи, выявление возможных последствий для здоровья (в том числе на психоэмоциональное состояние) работников, создание мер профилактики для предотвращения возникновения профессиональных заболеваний.
Новизна работы заключается в более широком рассмотрении данной проблемы возникновения профессиональных патологий, их корреляция с условиями труда, с приведением данных статистики о численности работников в стране и регионе.
Психофизиологическая особенность труда в бригадах скорой медицинской помощи заключена в «необходимости быстрого реагирования (действия) на фоне ожидания в обстановочной монотонности». На фельдшеров оказывают неблагоприятное воздействие химические, физические, биологические факторы производственной среды, а также факторы трудовой деятельности (напряжённость и тяжесть труда). Химические загрязнения воздуха рабочих зон выездных бригад обусловлены чаще всего автомобильным выхлопом, уличным смогом, а также потенциальными опасностями при работах в чрезвычайных ситуациях. Биологический фактор – это возможность заражения бактериальными, вирусными и иными инфекциями. К физическим факторам, влияющим на здоровье работников, относят шум, вибрацию, недостаточную освещённость, неблагоприятные климатические параметры, запылённость. Действие перечисленных вредностей эпизодично, относительно кратковременно и, как правило, реализуется только в выездах на места. В служебных и бытовых помещениях станций скорой помощи нет источников негативного производственного воздействия [5].
В нашей стране лишь единичные работы посвящены анализу деятельности фельдшеров скорой медицинской помощи [6, 7]. По данным исследования некоторых авторов, почти в 60 % случаев служба скорой медицинской помощи выполняет несвойственные ей функции, подменяя обязанности амбулаторно-поликлинической службы по оказанию помощи на дому и транспортировке больных. По данным СМИ, с каждым годом число нападений на медицинских работников увеличивается. Из этого следует, что актуальность данной проблемы состоит в том, что аспекты деятельности представителей столь важной профессии недостаточно исследуемы. Все нарастающая с каждым годом нагрузка, как физическая, так и психическая, неизбежно приведет к омоложению профессиональных заболеваний, а это значит, что создание профилактических мер, направленных на снижение количества и качества стрессовых факторов и улучшение здоровья, является первоочередной задачей в отношении законодательного регулирования в этом вопросе.
Задачи:
1. Изучить особенности кадрового обеспечения служб скорой медицинской помощи в стране, регионе.
2. Оценить факторы рабочей среды и трудового процесса среднего медицинского персонала службы скорой медицинской помощи.
3. Выявить и проанализировать влияние условий труда на на психоэмоциональное состояние и здоровье фельдшеров СМП.
4. Обосновать применение эффективной системы профилактики профессиональной патологии у работников станции скорой медицинской помощи.
Материалы и методы исследования
В процессе проведения научного исследования нами было обследовано 30 фельдшеров линейных выездных бригад в начале и в конце рабочей смены. Использовались: метод социологического опроса (индивидуально разработанная анкета), методы функциональных исследований (тест Люшера, корректурная проба, САН-тест), метод санитарного описания (оценка условий труда), статистический метод (база данных и анализ данных в MO Excel).
Результаты исследования и их обсуждение
Основной задачей службы СМП является организация и оказание скорой и неотложной медицинской помощи гражданам при состояниях, требующих срочного медицинского вмешательства, как на месте происшествия, так и во время транспортировки в стационар в адекватном объеме по показаниям, в соответствии с профилем бригады [8].
Система оказания скорой медицинской помощи в нашей стране по данным 2016 г. насчитывает 2458 станций и отделений скорой медицинской помощи, в том числе 184 самостоятельные. Число бригад скорой медицинской помощи составило 53686, в том числе 33199 фельдшерских. Число врачебных бригад увеличилось на 4 017 (на 27,8 %), фельдшерских – на 7 775 (на 28,4 %). Обеспеченность врачебными бригадами скорой медицинской помощи возросла с 0,09 до 0,12 на 1 000 населения, фельдшерскими – с 0,19 до 0,24 на 1 000 населения. В службе скорой медицинской помощи работает 15107 врачей, 90975 медицинских работников со средним медицинским образованием [9].
В Омской области станции скорой медицинской помощи представлены 9 подстанциями, 100 бригадами, работающими в круглосуточном режиме, из которых 11 специализированных реанимационных бригад (в том числе 2 детские реанимационные бригады), 8 кардиологических, 14 педиатрических, линейные врачебные и фельдшерские бригады. Коллектив представлен 1280 сотрудниками, из которых 170 имеют высшее медицинское образование, 800 – среднее медицинское образование по направлениям «фельдшер» и «медицинская сестра» [10].
Фельдшер является важным членом общепрофильных и специализированных бригад скорой помощи. В его обязанности входит подготовка рабочего места в транспорте, включающая проверку аппаратуры и наличия медикаментов; диагностика состояния пациентов и оказание экстренной помощи на догоспитальном этапе; иммобилизация и транспортировка пострадавших; введение лекарственных средств; умение проводить диагностические манипуляции и исследования с последующей их расшифровкой. Фельдшер должен вести соответствующую документацию, проводить санитарно-просветительную работу среди пациентов и их родственников по укреплению здоровья и профилактике заболеваний [11]. В составе врачебной бригады фельдшер выполняет указания врача, а в составе фельдшерской – принимает все решения самостоятельно и полностью несет ответственность за все действия.
К медицинскому персоналу, работающему в системе скорой медицинской помощи, предъявляются особенно высокие этические требования, ведь в течение трудовой смены они постоянно общаются с пациентами и их родственниками, сталкиваются с человеческим горем, трагизмом ситуаций, тяжелым состоянием больного и пострадавшего, внезапной смертью. Это обязует фельдшера быть особенно тактичным и внимательным в своих словах и действиях.
Для качественного выполнения своих обязанностей фельдшер СМП должен обладать нервно-психической устойчивостью, аналитическим мышлением, хорошей памятью, физической выносливостью, умением управлять собой и другими людьми, способностью рационально действовать в экстремальных ситуациях. Работа фельдшера не рекомендуется людям с нервно-психическими, сердечно-сосудистыми, хроническими инфекционными заболеваниями, повреждениями опорно-двигательного аппарата [12].
Специфика трудовой деятельности медицинских работников связана с воздействием на организм совокупности неблагоприятных факторов. К ним относятся: большая продолжительность рабочих и ночных смен, тяжелая физическая нагрузка, высокое нервно-эмоциональное напряжение, чрезмерное напряжение анализаторных систем, воздействие лекарственных препаратов, высокий риск травматизма, работа по совместительству и др. [12, 13].
Фельдшера скорой помощи в соответствии с особенностью своих профессиональных обязанностей находятся в состоянии особой ответственности и высоких эмоциональных нагрузок, вызванных постоянным длительным общением с другими людьми (профессия категории «человек – человек»), что приводит к возникновению стресса и, как следствие, возникновению феномена эмоционального выгорания [13].
Персонал бригад скорой помощи ежедневно подвергается интенсивным стрессовым воздействиям в связи с необходимостью оказывать экстренную медицинскую помощь и принимать важные решения. Доказано, что все экстремальные воздействия приводят к повышенному выбросу стрессовых гормонов надпочечников, повышению содержания адреналина в крови, что в свою очередь приводит к потере таких химических элементов, как магний и калий. Дефицит магния и калия может стать причиной снижения умственной активности, расстройства мышления, появлению раздражительности, слабости, нарушению функционирования сердечно-сосудистой и нервных систем. На фоне дефицита магния повышается риск инфаркта миокарда, инсультов, внезапной смерти, на фоне дефицита калия – повышен риск аритмий [14].
Возможность инфицирования при контакте с больными, их кровью и биологическими жидкостями является одним из ведущих факторов эмоционального напряжения [15].
Выездной характер работы с постоянным нарушением режима питания и приемом несбалансированной пищи может привести к заболеваниям желудочно-кишечного тракта. Нарушенное питание создает благоприятную почву для развития иммунодефицитных состояний, увеличению числа случаев возникновения «болезней цивилизации»: ожирение, диабет, атеросклероз [15].
Длительное статическое напряжение мышц, значительное физическое напряжение, связанное с вынужденным положением тела и тяжелыми нагрузками, приводит к заболеванию костно-мышечного аппарата. Существенное влияние на возникновение болезней опорно-двигательного аппарата оказывает транспортная низкочастотная вибрация и толчки – возникает так называемая «болезнь водителей», для которой характерны изменения в пояснично-крестцовом отделе, что влечет за собой возникновение радикулопатий, любмалгий и люмбоишалгий. Данные заболевания сопровождаются стойкой болью, приносящей постоянный дискомфорт.
Особенностью работы сотрудников службы скорой помощи является постоянное воздействие факторов химической природы, наиболее распространенными из которых являются взвешенные в воздухе частицы лекарственных средств, в том числе наркотических, дезинфицирующих веществ, концентрация которых нередко превышает допустимые. Раздражающее и сенсибилизирующее действие данных веществ вызывает аллергические заболевания, токсические поражения.
Согласно Р 2.2.2006-05 «Гигиенические критерии оценки и классификация условий труда по показателям вредности и опасности факторов производственной среды, тяжести и напряженности трудового процесса» условия труда фельдшеров СМП классифицируются как вредные.
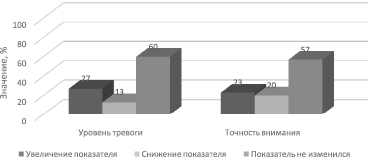
При проведении анкетирования установлено, что симптомы профессионального выгорания у себя отмечали 23 % фельдшеров, частую удовлетворенность трудом испытывали 40 % опрошенных, 60 % респондентов удовлетворенность трудом испытывают иногда. При анализе уровня тревожности в течение смены отмечено, что увеличение тревожности наблюдалось у 27 % фельдшеров, уменьшение – у 13 %, у 60 % опрошенных уровень тревоги в течение дня оставался на исходном уровне. У 17 % испытуемых уровень тревоги не определялся в течение рабочей смены, что говорит о высокой стрессоустойчивости. Точность внимания увеличивалась у 23 % респондентов, уменьшалась в процессе работы у 20 %. У 57 % респондентов показатели точности внимания в начале и конце смены были константны (рис. 1).
Рис. 1. Изменение уровня тревожности и точности внимания в течение рабочей смены
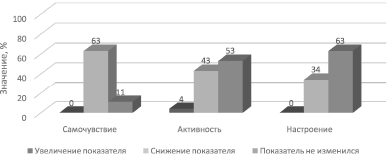
Рис. 2. Изменение показателей самочувствия, активности, настроения в течение рабочей смены
При исследовании самочувствия, активности и настроения установлено: к концу рабочей смены самочувствие ухудшалось у 63 % фельдшеров СМП, не изменялось – у 11 %. Улучшение самочувствия не наблюдалось ни у одного респондента. Показатель активности увеличился у 4 % испытуемых, снизился у 43 %, остался неизменным у 53 %. Среди участников опроса ухудшение настроения определялось у 34 %, у 63 % настроение не изменилось, улучшение настроения не прослеживалось (рис. 2).
Выводы
1. Постоянные физические и психические нагрузки – неотъемлемый спутник профессиональной деятельность фельдшеров службы скоро медицинской помощи.
2. При оценке факторов рабочей среды и трудового процесса среднего медицинского персонала службы скорой медицинской помощи нами было установлено, что условия труда относятся к классу вредных третьей степени.
3. У половины испытуемых наблюдалось ухудшение психоэмоционального состояния как минимум по одному из параметров исследования, что в совокупности с вредными условиями труда способствует возникновению профессиональных заболеваний.
4. Необходимо выработать эффективную систему мер профилактики и борьбы с профессиональными заболеваниями работников СМП.
Для снижения рисков заболевания у фельдшеров службы скорой медицинской помощи необходимо разработать комплекс управленческих решений, заключающий в себе:
– тщательный анализ факторов, влияющих на здоровье работников, для установления четких санитарно-гигиенических требований к условиям труда, с последующим их соблюдением;
– нормализация физиологических и психических состояний: соблюдение режимов работы и отдыха; рациональное питание; сбалансированность витаминно-минерального питания; введение методов, позволяющих снять эмоциональное напряжение;
– обязательная диспансеризация для раннего выявления заболеваний, своевременное лечение заболеваний;
– обязательное санаторно-курортное лечение, периодическое реабилитационное лечение у сотрудников с хроническими заболеваниями;
– просветительная деятельность о здоровом образе жизни, важности отказа от вредных привычек и самостоятельном поддержании здоровья.
Условия труда у фельдшеров станций скорой медицинской помощи предусматривают наличие стрессовых факторов. Данные специалисты постоянно общаются с тяжелобольными пациентами, видят их страдания, являются свидетелями смертельных случаев. Это вызывает хроническое эмоциональное напряжение, депрессии, тяжелые неврозы.
Здоровье фельдшеров станций скорой медицинской помощи отражается на качестве оказания профессиональной помощи населению. Поскольку существует прямая зависимость уровня заболеваемости персонала от условий труда, необходимо обращать внимание на организацию и планирование работы, сохранение кадрового потенциала.
Усилия работодателей должны быть направлены на раннее и своевременное выявление и предотвращение случаев заболеваний фельдшеров станций скорой медицинской помощи. Кроме того, использование средств индивидуальной защиты и соблюдение правил санитарно-эпидемиологического режима, в том числе и за счет улучшения материального оснащения, позволяет в разы снизить риск возникновения профессиональных заболеваний у фельдшеров станций скорой медицинской помощи.
Источник
Здоровье работников скорой медицинской помощи
Скорая медицинская помощь – это система круглосуточной экстренной помощи населению при угрожающих жизни состояниях на дому и/или в местах чрезвычайных происшествий, на путях транспортировки больных и поражённых в лечебно-профилактические учреждения [1].
Цель исследований состояла в изучении взаимосвязей ведущих компонентов производственного воздействия и состояния здоровья работников станций скорой медицинской помощи для разработки подходов к формированию клинических и гигиенических моделей профессионального риска.
В исследованиях использовали санитарно-химические и физические методы, а также методики клинического обследования работников.
Психофизиологическая особенность работы в бригадах скорой медицинской помощи заключена в «необходимости быстрого реагирования (действия) на фоне ожидания в обстановочной монотонности». На медицинских работников оказывают вредное воздействие химические, биологические и физические факторы производственной среды, а также факторы трудовой деятельности (напряжённость и тяжесть труда).
Химические загрязнения воздуха рабочих зон выездных бригад обусловлены чаще всего автомобильным выхлопом, уличным смогом, а также потенциальными опасностями при работах в чрезвычайных ситуациях. Биологический фактор определён возможностью заражения бактериальными, вирусными и иными инфекциями. К физическим факторам, влияющих на здоровье работников, следует отнести шум, вибрацию, недостаточную освещённость, неблагоприятные климатические параметры, запылённость. Действие перечисленных вредностей эпизодично, относительно кратковременно и, как правило, реализуется только в выездах на места. В служебных и бытовых помещениях станций скорой помощи нет источников негативного производственного воздействия.
Интенсивность действия профессиональных вредностей на работников зависит от назначения и состава бригады, размеров участков обслуживания, праздничных дней, сезонов года и других причин [1,5,6]. Соответственно назначению бригады различают три класса специальных автомобилей скорой помощи: А, В и С [6] (общая помощь, специализированная и экстренная).
Хронометраж рабочего времени (наблюдали 10 смен + опрос работников) показал, что средняя длительность обслуживания вызовов составляет более 80 % времени от всей суточной вахты (20 часов из 24 часов смены). При этом работники находятся в салоне (кабине) движущегося автомобиля не менее 8 часов или 33 % от времени смены (или: 40 % от затрат времени на обслуживание вызовов). В поездках на персонал бригад в первую очередь влияет зашумление кабины (салона) и транспортная вибрация, зависящая не только от работы двигателя, но и от состояния дорожного покрытия, а также технической исправности автомобиля.
В целом, для «скорой помощи» существует множество требований по соблюдению противоэпидемического, дезинфекционного режима, к порядку работы и другие. Однако специфические документы, содержащие более конкретные санитарно-гигиенические требования к условиям труда работников скорой помощи, чем в действующих правилах и приказах [5,9], а также физиологически обоснованные режимы труда и отдыха, рациональные меню питания, меры профилактики болезней работников и другие вопросы – до сих пор не разработаны и отсутствуют в санитарном законодательстве.
В последние десять лет, вместо известных («трясучих») медицинских УАЗов, используют медицинские автомобили типа «Газель» на шасси ГАЗ–32214/ГАЗ–322174 [6]. Это – автомобили с высокой пластиковой крышей и улучшенным интерьером. Просторный салон (внутренняя высота 1850 мм) соответствует европейским требованиям (начала 2000 годов) и создаёт более комфортные условия для работников. Большое количество полок и ящиков, специальные места креплений, предусмотренные конструкцией, позволяют поместить все необходимое оборудование и материалы для оперативной работы с пациентом.
Вместе с отраслевым стандартом [6] на специальный медицинский транспорт существует ГОСТ 52567-2006, который содержит ссылки на документы по условиям испытаний для оценки шумовибрационных характеристик. Шум в кабинах автомашин нормируется действующим ГОСТ 51616-2000: уровень фактора – не более 87 дБА (категория М1 – не более 8 пассажиров). Однако требования этого документа не распространяются на машины, находящиеся в эксплуатации.
Замеры в салонах и кабинах обследованных автомашин показали, что шум широкополосный, постоянный – на холостых оборотах (измерения проводили на 2/3 от максимальной нагрузки) и непостоянный – при передвижении по городским улицам. Дозная оценка шумового воздействия характеризует величину получаемой человеком акустической энергии за заданную экспозицию [4,10]. Расчёты доз шума, получаемых работниками станции скорой помощи (на восемь часов за суточную смену), показали следующее. При стаже работы от 1 до 4 лет доза составляет 87,1 дБА, от 5 до 9 лет — 91,5 дБА, от 10 до 14 лет — 93,8 дБА, от 15 до 19 лет — 95,3 дБА, от 20 до 25 лет работы — 96,5 дБА. Приращение дозы по интервалам стажа достаточно полно описывается полиномом четвёртой степени (достоверность коэффициента аппроксимации – 1.0 усл. ед.). Данное обстоятельство существенно влияет на оценки риска развития «шумовой болезни» медицинских работников, вынужденных проводить в кабинах и салонах машин скорой помощи не менее 8 часов за суточную смену.
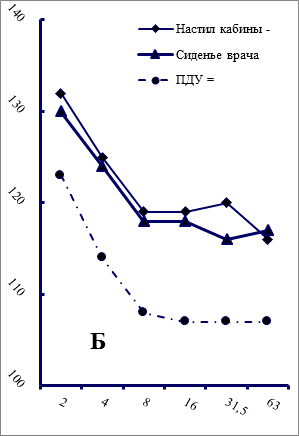
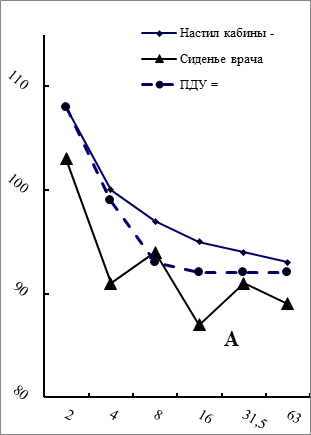
Технологическая и транспортная вибрация нормируется санитарными нормами [7,10] – измерения проводятся по ГОСТ ИСО 10326-1-99. Рисунок содержит два графика А и Б. Первый характеризует результаты замеров виброскорости в кабинах и салонах 10 обследованных автомашин скорой помощи для линейных бригад на холостых оборотах двигателя (технологическая вибрация, кат. 3а, 3б). Второй – характеризует значения виброскорости (транспортная вибрация, кат. 1) на тех же машинах при их движении по городским улицам.
Соблюдение нормативов вибрации в салонах специальных автомобилей скорой помощи (вертикальной ось на графиках характеризует интенсивность виброскорости в дБ, на горизонтальной оси показаны среднегеометрические частоты Гц в октавных полосах)
Сравнение двух графиков (А и Б) на рисунке приводит к выводу, что на холостых оборотах двигателя интенсивность вибрации на настиле кабины незначительно превышает предельно-допустимый уровень при сохранении виброгасящих свойств сиденья (график А). При передвижении (график Б) вибрация настила и виброгасящие свойства сидений значительно превышают требуемые нормативы (в среднем до 10 дБ). Дело в том, что к вибрации, создаваемой двигателями, добавляются вибрации («толчки, сотрясения»), возникающие от неровностей грунта, скорости движения, а также технических и прочих причин и обстоятельств.
Исходя из семантики специфического термина, принятого в гигиене труда – «ведущей вредности», можно предполагать следующее. Последствия от воздействия (общей) транспортной вибрации чаще всего проявляются в болезнях костно-мышечной системы – страдают межпозвонковые диски. Нервно-эмоциональная напряжённость трудовой деятельности работников выездных бригад наряду со сменным характером работы и зашумлением кабин может обусловить развитие болезней кровообращения, вегетативных расстройств центральной нервной системы. Кроме того, разъездной характер работы с постоянным нарушением режима питания, его несбалансированностью также может приводить к заболеваниям желудочно-кишечного тракта.
Эти предположения, выделяющие ведущие профессиональные вредности в труде медицинского работника скорой помощи, нашли клиническое подтверждение.
Для оценки здоровья работников на одной из подстанций скорой медицинской помощи провели углублённый медицинский осмотр с участием терапевта, невролога, оториноларинголога, офтальмолога, гинеколога с применением лабораторно-инструментальных методов.
Оказалось, что заболеваемость в обследованной когорте в 1,2 раза превышает фоновые показатели заболеваемости трудоспособного населения в мегаполисе (соответственно: 2083 и 1774 случая на 1000 чел.).
Всего обследовано 57 врачей и 79 средних медицинских работников (55 мужчин и 81 женщина – всего 136 человек). Средний возраст врачей 40,2±2,4 лет, фельдшеров – 42,2±2,4 года (различия не достоверны). Наибольшую долю в обследованной когорте занимают лица от 30 до 49 лет (67 % от числа обследованных). Их распределение по стажу: до 5 лет – 7 % от числа обследованных, 6–10 лет – 18 %, от 11 до 15 лет – 28 %, 16–20 лет – 21 % и более 20 лет – 26 % (или: до 10 лет – 25 %, от 11 до 20 лет – 49 %, и более 20 лет – 26 %). Величина стажа сильнее влияет на частоту заболеваний (от 5 до 8 случаев на 100 работающих по отдельным нозологическим формам), чем возрастные показатели обследованных.
В группе лиц со стажем до 5 лет преобладают заболевания нервной системы преимущественно в форме вегетативных расстройств, затем следуют болезни костно-мышечной системы (люмбалгии, радикулопатии) и болезни органов пищеварения. При увеличении стажа на первое место выходят заболевания костно-мышечной системы, на второе место – нервной системы и на третье место – вегетативной нервной системы. На четвёртом месте находятся сердечнососудистые болезни.
Профессиональный фактор также обуславливает различия в структуре заболеваемости персонала. Так, у врачей более распространены болезни системы кровообращения, у фельдшеров и медсестёр – болезни органов пищеварения. Должны отметить, что рабочие места врачей находятся в кабине водителя, а средних медработников – в салоне автомобиля, и соответственно отличаются по интенсивности шумовибрационного воздействия. Данное обстоятельство также может оказать влияние на характер и частоту заболеваний в группах медицинских работников высшего и среднего звена.
Поскольку распределение выявленных болезней в первую очередь связано со стажем работы, затем с профессиональными причинами и далее – с возрастными изменениями, то уместно утверждать, что большая часть обнаруженных патологий обусловлена неблагоприятным производственным воздействием.
В целом, преобладают следующие рубрики международной классификации болезней (МКБ-10, 2015 г.): болезни системы кровообращения (i00-i99), костно-мышечной системы (М00-М99), органов пищеварения (К00-К93 %) и нервной системы (G00-G99).
Болезни системы кровообращения, выявлены у 52 % осмотренных лиц и представлены: гипертонической болезнью (i11 –i49), ишемической болезнью сердца (i25.9 – i25.90), а также – болезнями этой рубрики с цереброваскулярной патологией (i99, i67.90). Электрокардиография выявила изменения в сердечно-сосудистой системе у 40 % осмотренных работников (16 врачей и 38 фельдшеров). Функциональное исследование сердца обнаружило признаки гипертрофии левого желудочка (у 21 врача и 20 фельдшеров), сенсорной тахикардии (у 4 врачей и у 27 фельдшеров), нарушения процессов реполяризации (у 3 врачей и у 34 фельдшеров), а также единичные нарушения проводимости пучка Гисса. Можно предполагать, что перечисленные факты обусловлены нервно-эмоциональными нагрузками, биологическим и социальным десинхронозом, характерным для сменных режимов труда и отдыха.
Заболевания костно-мышечной системы обнаружены у 52 % обследованных лиц. Представлены радикулопатиями (М54.1) и люмбалгиями (люмбаго с ишиасом М51.4) – именно теми болезнями, которые более всего связаны с воздействием транспортной вибрации («болезни водителей») на межпозвонковые диски.
Диагнозы, входящие в рубрику «Болезни органов пищеварения» установлены у 49 % обследованных работников и представлены: холециститами (К81), гастритами (К29-К29.7), язвами желудка (К25-К25.9) и двенадцатиперстной кишки (К26-К26.9), панкреатитами (К86.1). Известно, что перечисленные болезни связаны чаще всего с нерациональным питанием, режимом питания. Биохимические исследования выявили нарушения липидного обмена у 45 % обследованных, которые проявлялись в гиперхолестеринемии (55 %), гипертриглицеридемии (33 %), а также в преобладании липопротеидов низкой плотности (31 %) с повышенным содержанием глюкозы крови. Индекс атерогенности более 3,5 установлен у каждого третьего обследованного.
Болезни нервной системы выявлены у 45 % осмотренных лиц и представлены расстройствами вегетативной нервной системы (g99.0) и энцефалопатиями (j67.3, j67.30, j67.4). Эта патология, наверное, является суммарным эффектом от всех обнаруженных нарушений здоровья, обусловленных производственными причинами и обстоятельствами.
«Оценка профессионального риска здоровью» – это сравнительный анализ и оценка рассчитанных вероятностей, произошедших или будущих случаев расстройства здоровья. Материалом для этого служат измеренные значения действующих производственных и иных вредностей, а также статистика заболеваемости, итоги профессиональных осмотров.
Исходная медико-математическая гипотеза: часть существующей общей заболеваемости работников может быть связана с влиянием производственных вредностей, и может быть не связана с этим воздействием и иметь иные причины (например, генетические, возрастные). Задача – выявить долю заболеваний («дополнительных»), обусловленных производственными обстоятельствами, и дать прогноз появления новых случаев этого генеза.
Анализ риска – процедура выявления и изучения причин, реализующих вероятность ущерба здоровью работников. Прогноз риска исходит из дозоэффективной зависимости: недостаточно знать величины превышения норматива фактора, необходимо учитывать и время его воздействия (экспозицию). Профессиональные риски – это медико-математические модели вероятности последствий для здоровья работников, обусловленных производственными причинами и обстоятельствами [8].
Математическая теория вероятностей в концепции профессиональных рисков [8] – это, прежде всего, вероятностно-детерминированная статистика. В наших исследованиях чаще всего применяем две модели: на основе методик доказательной медицины (клинические данные) [11] и методик, обоснованных теорией нормального распределения Гаусса (результаты гигиенических исследований) [2,3].
Таблица 1 содержит результаты вычисления рисков заболеваний на основе методов доказательной медицины [11] – по вышеописанным результатам медицинского осмотра. Рассчитывали относительные риски заболеть по отдельным нозологическим группам МКБ-10 и их этиологический (причинный) вклад в совокупность выявленных заболеваний. В целом у обследованных работников – 41 (сорок одно!) «дополнительное» заболевание на 100 человек определено производственными причинами и обстоятельствами.
Характеристика рассчитанных относительных рисков заболеваний
(описательная клиническая модель профессионального риска)
Источник