Удаление селезенки
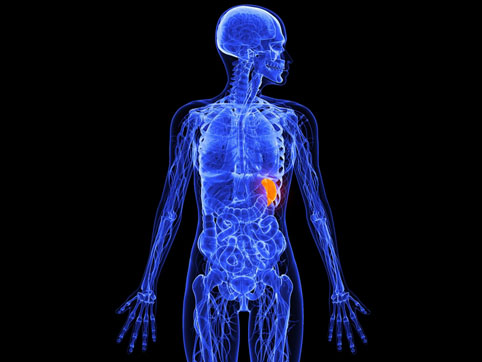
Операция по удалению селезенки называется спленэктомией. Селезенка – это орган размером с кулак, расположенный в левом подреберье за желудком. Селезенка является важной частью иммунной системы организма. Она содержит белые клетки крови (лейкоциты), которые уничтожают бактерии и помогают организму бороться с инфекциями. Кроме того, в ней происходит разрушение отработавших красных кровяных клеток (эритроцитов).
Если удаляется только часть селезенки, такая операция называется частичной спленэктомией.В отличие от печени, селезенка не регенерирует после частичного удаления.
Когда делается спленэктомия?
Удаление селезенки прежде всего бывает необходимо при серьезных травмах живота, когда происходит разрыв ее капсулы. Разрыв селезенки может привести к опасному для жизни внутреннему кровотечению. Повреждение селезенки чаще всего происходит при дорожно-транспортных происшествиях и сильных ударах в живот во время занятий спортом (футболом, хоккеем).
Кроме того, спленэктомию рекомендуется проводить при раке селезенки и некоторых формах рака крови. При одних заболеваниях селезенка увеличивается в размерах (спленомегалия), что делает орган более хрупким и чувствительным к разрывам. А при других болезнях – системной красной волчанке и серповидно-клеточной анемии – селезенка уменьшается в размерах, сморщивается и перестает функционировать.
Самое распространенное заболевание, при котором проводится удаление селезенки – идиопатическая тромбоцитопеническая пурпура. Это аутоиммунное заболевание, при котором антитела разрушают тромбоциты. Эти кровяные тельца необходимы для свертывания крови, поэтому при идиопатической тромбоцитопенической пурпуре отмечается повышенный риск кровотечений. Поскольку селезенка участвует в образовании антител и разрушении тромбоцитов, ее удаление улучшает состояние пациентов с таким диагнозом.
Другие причины удаления селезенки:
- Болезни крови – наследственный сфероцитоз, наследственная гемолитическая анемия, талассемия
- Болезни сосудов – аневризма артерии селезенки, тромбоз сосудов селезенки
- Рак крови – лейкоз, некоторые типы лимфом
- Другие заболевания – киста селезенки, абсцесс селезенки
Перед операцией
При подозрении на разрыв селезенки, появлении признаков сильного внутреннего кровотечения и резком падении артериального давления удаление селезенки проводится немедленно.
В остальных случаях сначала проводится врачебный осмотр, обследуются органы грудной клетки и брюшной полости, а также делаются анализы крови. В зависимости от возраста и состояния пациента обследование может включать рентген грудной клетки, ЭКГ, магнитно-резонансную томографию и компьютерную томографию.
Возможно, перед операцией будет необходимо употреблять только жидкую пищу или принять слабительное, чтобы очистить кишечник. Об этом расскажет лечащий врач. Кроме того, пациенту нередко назначаются соответствующие лекарства или делается вакцинирование, чтобы предотвратить развитие инфекции после удаления селезенки.
Как проводится операция
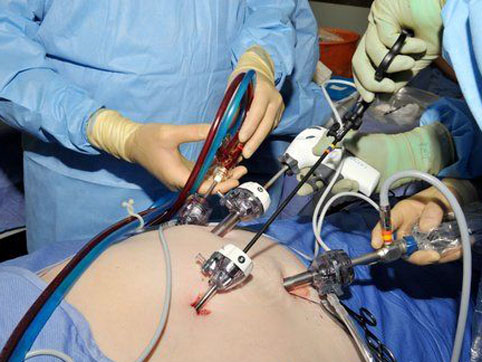
Удаление селезенки проводится под общей анестезией, и во время операции человек спит и ничего не чувствует. Существует 2 способа спленэктомии: лапароскопическая операция и полостная операция. Лапароскопическое удаление селезенки делается с помощью инструмента, который называется лапароскоп. Он представляет собой тонкую трубку, на конце которой находится миниатюрная видеокамера и источник света. Хирург делает 3-4 небольших разреза на животе и вставляет в один из них лапароскоп. Это позволяет ему видеть брюшную полость и селезенку. Через остальные отверстия вводятся другие медицинские инструменты. Один из них предназначен для того, чтобы раздуть брюшную полость углекислым газом. Это отделяет органы друг от друга и дает хирургу пространство для манипуляций. Хирург изолирует селезенку от окружающих тканей и кровотока и затем вынимает орган через самый большой разрез. Затем все разрезы зашиваются.
В ходе операции хирург проверяет наличие дополнительных селезенок. Около 15% больных имеют более одной селезенки. Это особенно характерно при идиопатической тромбоцитопенической пурпуре. У таких пациентов должны быть удалены все дополнительные селезенки.
Что лучше: лапароскопия или полостная операция?
Лапароскопия менее травматична и болезненна, чем открытая операция. После лапароскопической операции человек быстрее восстанавливается и меньше времени проводит в больнице. Но лапароскопия рекомендуется не всем. Какой метод выбрать, зависит от общего состояния здоровья и размера селезенки. Сильно увеличенную селезенку невозможно удалить с помощью лапароскопии. Кроме того, такая операция противопоказана при сильном ожирении и рубцовых изменениях в области селезенки от предыдущих операций.
Восстановление после спленэктомии
После операции нужно какое-то время оставаться под контролем врача в больнице. Пациенту ставится капельница и внутривенно вводятся необходимые лекарства, а для снятия болевых ощущений назначаются обезболивающие. Продолжительность нахождения в больнице зависит от типа выполненной операции: после полостной спленэктомии пациента выписывают через неделю, а после лапароскопической – как правило, раньше.
Полное восстановление после спленэктомии занимает 4-6 недель. Возможно, врач порекомендует в течение какого-то времени не принимать ванну, чтобы операционная рана лучше заживала (это не относится к принятию душа). Кроме того, врач может посоветовать в течение определенного периода избегать какой-либо деятельности, например, не садиться за руль.
Осложнения
Человек может жить без селезенки. Но поскольку селезенка играет важную роль в защите организма от болезнетворных бактерий, после ее удаления у пациента возрастает риск инфекционных заболеваний, вызываемых бактериями, такими как Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae. Эти бактерии вызывают тяжелую пневмонию, менингит и другие серьезные инфекции. Поэтому после спленэктомии необходима вакцинация против этих инфекций.
Как правило, после удаления селезенки инфекции развиваются быстро и протекают тяжело. Они имеют общее название – генерализованная постспленэктомическая инфекция и приводят к смерти почти в 50% случаев. Наибольший риск развития таких жизнеугрожающих инфекций отмечается у тех, кто перенес спленэктомию в течение последних двух лет, а также у детей до 5 лет.
После спленэктомии возможны и другие осложнения:
- Тромбоз печеночных вен
- Грыжа в месте рассечения тканей
- Инфицирование хирургического шва
- Воспаление поджелудочной железы (панкреатит)
- Ателектаз легкого
- Повреждение поджелудочной железы, желудка, кишечника
Необходимо немедленно обратиться к врачу, если после спленэктомии возник любой из перечисленных симптомов:
- Кровотечение
- Озноб
- Кашель, одышка
- Затруднения при глотании или питье
- Чувство тяжести, набухания и распирания в животе
- Боль, которая не прекращается после принятия назначенных лекарств
- Покраснение, нагноение, боль в области постоперационного шва
- Постоянная тошнота и рвота
- Повышение температура тела выше 38-38,5˚С
Профилактика инфекций после спленэктомии
Детям после удаления селезенки необходимо принимать антибиотики каждый день, чтобы предотвратить развитие бактериальных инфекций. Взрослые, как правило, не нуждаются в ежедневном приеме антибиотиков – только если риск заболевания высок.
После удаления селезенки при планировании поездок за границу или в места, где медицинская помощь недоступна, рекомендуется брать антибиотики с собой, чтобы при необходимости сразу начать их принимать.
После спленэктомии нужно делать прививку от гриппа каждый год. Врач может порекомендовать вакцинироваться и от других болезней, например, от пневмонии.
Источник
Здоровье после удаления селезенки
Как при любом хирургическом лечении, риск кровотечения существует и после спленэктомии или спленорафии. Риск кровотечения из паренхимы селезенки после ее ушивания очевиден. Когда селезенка полностью мобилизована для спленорафии, существует также риск кровотечения из ложа селезенки или, чаще, из коротких желудочных сосудов.
Постспленэктомическое кровотечение может быть из ложа селезенки, коротких желудочных сосудов или сосудистой ножки селезенки. Как и после любой хирургической операции, важно внимательно наблюдать за пациентом и выполнить релапаротомию при подозрении на кровотечение. Пациенты с несколькими сочетанными повреждениями и коагулопатией обычно должны подвергаться спленэктомии, а не спленорафии.
В этих случаях лечат коагулопатию, но учитывают вероятность хирургического кровотечения в послеоперационном периоде при ухудшении состояния пациента.
После операций на селезенке также может развиться парез желудка, и в раннем периоде после спленэктомии или спленорафии оправдана кратковременная декомпрессия. Когда короткие желудочные сосуды пересечены и перевязаны, растяжение желудка может привести к соскакиванию лигатуры с желудочного конца короткого сосуда и кровотечению. Хотя эта опасность скорее теоретическая, чем реальная, вероятно, рационально выполнить кратковременную декомпрессию.
Также был описан некроз части большой кривизны желудка, наиболее часто связанный с включением стенки желудка в лигатуры, наложенные с желудочной стороны пересеченных коротких сосудов. Образующаяся перфорация приводит к контаминации живота, особенно левого верхнего квадранта, и может вызвать образование абсцесса.
Повреждение поджелудочной железы — еще одно возможное осложнение. Это может быть следствием как первоначальной травмы, так и ятрогенного воздействия на поджелудочную железу в ходе мобилизации или удаления селезенки. Такие повреждения поджелудочной железы проявляются повышением панкреатических ферментов, медленным разрешением пареза кишечника и генерализованным воспалительным синдромом. Диагноз ставится на основании комбинации клинических и данных КТ.
Очень редкое осложнение в виде артериовенозного свища в перевязанных воротах селезенки было также описано как опасность спленэктомии. Лучшим способом предотвращения является раздельная перевязка максимально большего числа сосудов в воротах и избегание совместной перевязки структур ворот, если это вообще возможно. Взвешенный подход к перевязке ворот также помогает предотвратить повреждения поджелудочной железы.
Тромбоцитоз реже бывает после спленэктомии по поводу травмы, чем после спленэктомии по поводу других заболеваний. Нет четких доказательств того, что спленэктомия при травме повышает риск тромбоэмболических осложнений. Профилактика тромбоза глубоких вен должна быть стандартной процедурой у всех пациентов с травмами, покрывая любой теоретический риск, связанный с преходящим тромбоцитозом после спленэктомии.
По некоторым данным ранние послеоперационные осложнения более часты после спленэктомии, чем таковые у пациентов, которым селезенка не была удалена. Однако эти данные противоречивы, и трудность в анализе литературы по теме состоит в проблеме соотнесения тяжести повреждения в случаях после спленэктомии с таковыми без нее.
Некоторые из серий, в которых указывалось на увеличение риска осложнений после спленэктомии, включали пациентов после спленэктомии в более тяжелом состоянии, чем контрольные пациенты, которые не перенесли удаления селезенки. Попытки установить, что риск легочных и инфекционных осложнений выше после спленэктомии оказались трудно доказуемыми. Наиболее часты легочные осложнения, связанные с переломами ребер и критическим заболеванием.
Обезболивание чрезвычайно важно, когда имеется сочетанная травма грудной стенки, так же как и хорошая гигиена респираторного тракта. Пневмония относительно часта после травмы и лапаротомии, а увеличивается ли частота пневмоний после спленэктомии, все еще неясно.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Спленэктомия
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Спленэктомия – это хирургическая операция по удалению селезенки. Рассмотрим основные показания, методику проведения, возможные осложнения и процесс восстановления.
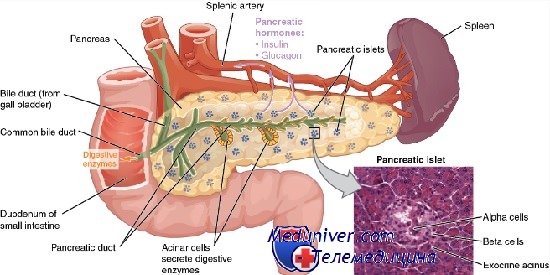
Селезенка является непарным органом, который находится за желудком в левой верхней части брюшины. Она выполняет несколько функций одновременно:
- Иммунологическую
- Кроветворную
- Фильтрационную
Кроме того, орган участвует в обмене веществ (железо, белки). Хирургическое вмешательство показано при неэффективной консервативной терапии определенных аутоиммунных поражений системы крови, а также при травмах, инфарктах, опухолях, разрывах и абсцессах.
Доступ к повреждению осуществляется из верхней срединной лапаротомии, косого разреза, который идет параллельно реберной дуге с левой стороны или торако-абдоминальным методом в восьмом межреберье с левой стороны с переходом на переднюю стенку брюшины. Функционирование удаленного органа компенсируется за счет работы лимфатических узлов. Но в некоторых случаях наблюдается увеличение уровня лейкоцитов и эритроцитов в крови, набухание лимфатических узлов в подмышечных и паховых областях, на шее.

Показания
Хирургическая операция проводится при различных заболеваниях и травмах органа. Рассмотрим детальнее показания к ее проведению:
- Травмы.
- Разрывы из-за опухоли, инфекции, воспаления, применения медикаментов.
- Спленомегалия (увеличение органа).
- Заболевания крови.
- Абсцесс или опухоль.
- Поражения печени.
- Аномальное образование фиброзной ткани в костном мозге.
- Лейкемия.
- Лимфома.
- Повреждение кровеносных сосудов селезенки.
- Заболевания, связанные с иммунными нарушениями (ВИЧ-инфекция).
- Синдроме Фелти.
- Болезнь Гоше
Травмы, полученные в результате повреждения при хирургическом вмешательстве или из-за несчастного случая, являются показанием к операции. Поэтапно выполненная процедура это основной диагностическим методом при подозрениях на лимфогранулематоз, то есть болезнь Ходжкина. Подобный метод диагностики эффективен и при волосато-клеточном лейкозе типа В.
Спленэктомия при тромбоцитопении
Патологическое уменьшение количества эритроцитов в крови – это заболевание, требующее медицинской помощи. Тромбоциты участвуют в процессе свертывания крови, что очень важно при инфекционных поражениях или ранениях. Если тромбоцитопения имеет незначительный характер, то она не вызывает серьезных проблем, но глубокая форме может стать причиной серьезных осложнений.
Спленэктомия при тромбоцитопении используется в таких случаях, как:.
- Отсутствие положительного эффекта от лекарственной терапии и при уровне тромбоцитов от 10 х 109/л. При этом длительность недуга должна быть не менее двух месяцев, но геморрагические симптомы могут отсутствовать.
- При уровне тромбоцитов менее 30 х 109/л, который сохраняется в течение трех месяцев и не нормализуется. Активная терапия в виде внутривенного введения иммуноглобулина, глюкокортикостероидов и антител к резус-D-фактору не эффективна. Операция проводится как при наличии кровоточивости, так и при ее отсутствии.
- Отсутствие терапевтического эффекта о любых лечебных методов у пациентов с затяжной геморрагией, которую удается остановить только с помощью регулярной трансфузии тромбоцитной массы. При этом удаление селезенки считается радикальным и последним методом для восстановления организма.
Спленэктомию не используют как метод первого лечения. Хирургическое вмешательство объясняется тем, что селезенка уничтожает тромбоциты, когда они подвергаются атаке аутоантител. То есть, теоретически, это должно привести к устранению иммунной тромбоцитопенической пурпуры. Но используется методика редко, и назначается только в том случае, когда все другие способы оказались неэффективными.
Техника операции спленэктомии
Любое хирургическое вмешательство – это алгоритм определенных действий, от точности выполнения которых зависит исход процедуры. Техника операции спленэктомии основа на факторах вызвавших поражение. Так как при разных заболеваниях, операция проводится различными методами.
- Перед процедурой врач проводит медицинский осмотр, берет анализы крови и мочи, проводит обзор используемых лекарственных средств.
- В обязательном порядке проводится рентген брюшной полости, КТ, УЗИ, электрокардиограмма и другие тесты, позволяющие оценить функции селезенки.
- При тромбоцитопении необходимо исследование определяющее скорость разрушения красных кровяных клеток и тромбоцитов.
- Больной проходит вакцинацию против некоторых инфекций, так как без селезенки организм более чувствителен к вредоносным микроорганизмам.
- За неделю до процедуры нужно прекратить принимать некоторые лекарственные средства. Прежде всего, препараты, разжижающие кровь (Варфарин, Плавикс, Клопидогрель) и противовоспалительные (Аспирин и другие).
Хирургическое вмешательство проводится под общей анестезией, которая поддерживается пациента в состоянии сна. Существует несколько методов удаления органа, рассмотрим их подробнее:
Над селезенкой в животе делают разрез. Мышцы и кожу разводят в стороны, отсекают кровеносные сосуды для освобождения органа. В брюшную полость могут быть помещены специальные губки, которые впитывают жидкость и кровь. Если после удаления органа дополнительные хирургические манипуляции не проводятся, то губки удаляют, рану очищают. Мышцы и кожу закрывают скобками и швами. На рану накладывают операционную повязку.
В животе делают небольшой разрез, через который в брюшную полость вставляют лапароскоп. Аппарат представляет собой тонкую трубку с небольшой камерой на конце, которая позволяет врачу рассмотреть внутренние органы. В брюшину закачивается углекислый газ, что увеличивает объем живота и делает проведение операции более удобным. После этого на животе делается 2-3 маленьких разреза, в которые вставляют специальные инструменты. Все кровеносные сосуды, идущие от органа, связывают и отрезают. Удаление происходит через один из разрезов. Если орган разорван, то брюшную полость проверяют на повреждение кровеносных сосудов и других органов. Разрезы зашивают.
Сразу после операции селезенку отправляют на тестирование в лабораторию, а больного в послеоперационную палату. Если во время процедуры возникала большая потеря крови, то требуется переливание. Сама операция занимает от 45-60 минут. Около 2-4 дней пациенту придется побыть в стационаре, если есть осложнения, то срок пребывания в больнице увеличивается.
Дистальная гемипанкреатэктомия со спленэктомией
В некоторых случаях одной медикаментозной терапии для лечения внутренних органов недостаточно. Так, при поражениях поджелудочной железы может проводиться дистальная гемипанкреатэктомия со спленэктомией.
Показания к процедуре:
- Органическое поражение паренхимы (при деструктивном панкреатите).
- Травматические повреждения железы.
- Хронический панкреатит с локальными осложнениями (регионарная портальная гипертензия, кисты, свищи).
- Опухоли.
- Истинные кисты поджелудочной железы.
- Поражения смежных органов.
- Рак
Операция представляет собой удаление части поджелудочной железы с полным удалением селезенки. Дистальность операции объясняется анатомическим расположением органов. Проводится при неэффективности других видов терапии.

Лапароскопическая спленэктомия
Все чаще и чаще при диагностических хирургических вмешательствах используется лапароскопия. Данный медом применяется и в ходе полноценных операций, так как позволят минимизировать раневой участок, имеет минимум осложнений и ускоряет процесс восстановления. Лапароскопическая спленэктомия отличается от открытой полостной операции ограниченной травматичностью.
С помощью специальных инструментов и лапароскопической техники операцию выполняют через небольшие разрезы. Процедура проводится поэтапно, все этапы контролируются через камеру на конце аппарата. Это защищает от повреждения смежных органов. Одновременно со спленэктомией можно провести биопсию печени, лимфатических узлов другой локализации и ряд других процедур.
- Если лапароскопия проводится при доброкачественных новообразованиях (лимфангиомы, гемангиомы, эндотелиомы) и кистозных заболеваниях, то показана органосохраняющая операция, то есть резекция. Для этого используют аппараты позволяющие проводить ее бескровно (элекротермическое легирование тканей, аргоноплазменная коагуляция).
- Проводится при таких заболеваниях крови, как: апластическая анемия, неходжкинская лимфома, иммунотромбоцитопеническая пурпура, лейкоз (хронический), эритремии, аутоиммунные гемолитические и микросфероцитарные анемии. Благодаря специальной аппаратуре операция проходит без использования хирургических клипс и нитей. С помощью визуального контроля удается выявить и удалить добавочные селезенки, которые могут стать причиной рецидивов.
После лапароскопии со спленэктомией на животе остается 3 небольших рубца по 5-10 мм и один в 3-5 см. Начиная с первого послеоперационного дня, пациенты могут вставать с постели и употреблять жидкую пищу. Выписка из больницы показана на 5-7 день с дальнейшим наблюдением у гематолога. Полное восстановление наступает через 2-3 недели.
Последствия спленэктомии
После хирургического вмешательства, независимо от его сложности может возникать ряд негативных симптомов, требующих срочного медицинского вмешательства. Последствия спленэктомии могут проявиться как изменения в составе крови, которые сохраняются в течение всей жизни. Чаще всего в крови обнаруживают ядерные формы эритроцитов, тельца Гейнца, Говела-Жолли и изменения формы кровяных клеток. Из-за гиперкоагуляции и повышенного содержания тромбоцитов возникает тромбоэмболия мозговых сосудов и легочной артерии.
Самыми сложными считаются нарушения со стороны иммунной системы. У больных появляется склонность к гнойно-инфекционным заболеваниям, что объясняется ослаблением иммунитета. Инфекция может стать причиной сепсиса и летального исхода. Иммунологическое нарушения проявляется как снижение количества защитных белков в плазме и расстройство фагоцитарной функции. Особо опасными считаются данные симптомы в том случае, если они появляются в течение двух лет после операции.
Снижение защитных свойств организма увеличивает риск заболеваний, возникающих при переохлаждении. Пациенты входят в группу риска по развитию пневмонии, гепатита, малярии, менингита, кроме этого возможно образование грыжи на месте операционных разрезов и воспаление швов. В обязательном порядке нужно следить за здоровьем печени, так как после хирургического вмешательства могут возникнуть нарушения в ее работе и функционировании ЖКТ, воспаление желчного пузыря и панкреатит.

Лейкоцитоз после спленэктомии
Многие операции влекут за собой ряд последствий, которые негативно сказываются на функционировании всего организма. Лейкоцитоз после спленэктомии встречается довольно часто. Он возникает из-за выключения некоторых функций селезенки после ее удаления (фильтрация, функция разрушения, регуляция). Данные функции не воздействуют на клеточный состав крови, провоцируя ряд осложнений.
Лейкоцитоз – это повышенное содержание лейкоцитов, то есть белых кровяных телец в крови. Они формируются в костном мозге, тормозят выработку некоторых клеток и являются важной частью иммунной системы организма. Лейкоцитоз может держаться как в течение первых месяцев после операции, так и на протяжении нескольких лет. Нарушение возникает при аплазии селезенки, а при перевязке селезеночных вен может развиваться лейкопения. Лечение представляет собой медикаментозную терапию и соблюдение специальной диеты.
Тромбоцитоз после спленэктомии
Селезенка – это орган, регулирующий кроветворение. Тромбоцитоз после спленэктомии представляет собой состояние, при котором наблюдается повышенный уровень тромбоцитов в крови. Это связано с усилением продукции форменных элементов крови и замедленным их уничтожением. Увеличение кровяных пластин (осколки мегакариоцитов) происходит постепенно, при этом максимальные показатели могут достигать значений 400-б00х109/л на 7-10-е сутки.
Постепенно все показатели возвращаются в норму. Но на фоне нарушений часто наблюдается увеличение форменных элементов крови, что повышает ее вязкость. Тромбоцитоз может стать причиной микротромбов и тромбоза сердца. Лечение осуществляется цитостатическими лекарственными средствами, которые необходимо принимать в течение нескольких недели. Если имеется нарушение микроциркуляции, то больным назначают антиагреганты. Патология имеет благоприятный прогноз.
Осложнения после спленэктомии
Любая операция это риск возможных осложнений и рецидивов. Перед хирургическим вмешательством врач предупреждает пациента о рисках и требует подписать документы, подтверждающие его согласие на процедуру. Рассмотрим частые осложнения после спленэктомии:
- Кровотечения.
- Инфекции.
- Сгустки крови.
- Повреждение смежных органов.
- На месте разреза может образоваться грыжа
Осложнения усугубляются при наличии таких факторов, как: ожирение, плохое питание, диабет, заболевания легких и сердечно-сосудистой системы, старость, различные хронические заболевания, курение, нарушение свертываемости крови и кровотечения.

Реабилитация после спленэктомии
После любого хирургического вмешательства, пациента ждет послеоперационный период. Реабилитация после спленэктомии состоит из нескольких этапов, продолжительность которых зависит от типа операции, возможных осложнений и индивидуальных особенностей организма. Сразу после процедуры, необходимо уточнить у врача, когда можно принимать душ, то есть подвергать место поражения воздействию воды. Если есть незначительные боли, то врач прописывает обезболивающие, которые не содержат аспирин. В среднем, период восстановления занимает от 1-2 месяцев.
Если после выписки из больницы появились следующие симптомы, то стоит обратиться за медицинской помощью:
- Признаки инфекции (озноб, лихорадка, резкое повышение температуры).
- Отек.
- Сильные боли.
- Кровотечение или выделения из операционного шва.
- Кашель.
- Боль в груди.
- Рвота и тошнота.
- Отдышка
Подобные симптомы появляются у многих пациентов. И это не удивительно, так как удаление органа – это колоссальный стресс для организма. Существует еще ряд рекомендаций, придерживаясь которых можно свести к минимуму возможные осложнения и обеспечить себе полноценную жизнь:
- Избегайте мест, где можно заразиться инфекционными заболеваниями.
- Регулярно проходите вакцинацию от сезонных заболеваний.
- Принимайте антибиотики в качестве профилактики вирусных недугов.
- Откажитесь от поездок в страны, в которых можно заразиться малярией или гепатитом.
- Регулярно проходите профилактические осмотры.
- Придерживайтесь диетического питания.
- Занимайтесь физкультурой, больше времени проводите на свежем воздухе.
- Принимайте медикаменты, повышающие защитные функции организма, в том числе и средства народной медицины.
Диета после спленэктомии
Селезенка не является жизненно важным органом, но выполняет такие важные функции, как: иммунная, фильтрационная и кроветворная (участвует в обмене веществ). Она создает запас крови, утилизирует ее поврежденные и старые элементы, контролирует качество. Диета после спленэктомии состоит в том, чтобы в организм попадало нормальное количество полезных микроорганизмов. Но при этом необходимо ограничить употребление холестерина, экстрактивных веществ и тугоплавких жиров. Еду рекомендуется готовить на пару, варить или запекать, от жареного лучше отказаться.
Дневная энергетическая ценность рациона должна быть в пределах 3000 кКал. Очень часто поражения селезенки сопровождаются болезнями печени, поэтому пациентам прописывают диету №1 по Певзнеру или расширенный диетический стол №5.
Запрещенные к употреблению продукты:
- Жирное мясо (телятина, оленина) и птица.
- Сало и тугоплавкие животные жиры.
- Куриные яйца (жареные, отварные).
- Субпродукты (почки, мозги).
- Консервы.
- Кислое.
- Копченое.
- Маринованное.
- Соленое.
- Жирные наваристые супы и бульоны.
- Кислые фрукты и ягоды.
- Мучные и хлебобулочные изделия.
- Сладости.
- Кофе, какао, газированные напитки.
- Алкоголь.
- Экстрактивные вещества (острые приправы, уксус, специи, горчица, перец).
- Соль (до 10 г в сутки).
- Сливочное масло (до 60 г в сутки).
- Овощи (грибы, шпинат, щавель, редиска, редька, репа, хрен)
- Пища богатая белком (нежирная рыба, свинина, говядина, печень, птица).
- Крупы, отваренные на воде (гречка, пшенная каша).
- Овощные супы и бульоны.
- Кисломолочные продукты, творог.
- Овощи (капуста, свекла, морковь, петрушка, томаты, чеснок, фасоль, зеленый горошек).
- Ягоды (арбуз, земляника, черника, смородина).
- Фрукты и орехи.
- Мед.
- Фруктовые и овощные соки домашнего приготовления.
- Вчерашний хлеб.
- Молоко, растительные отвары, некрепкий чай
Кроме соблюдения диетических рекомендаций, выделяют еще ряд предписаний, которые помогут организму избежать осложнений и быстрее восстановиться:
- Избегайте стрессов.
- Придерживайтесь дробного режима питания.
- Употребляйте богатые железом продукты.
- Не носите слишком тугую одежду, так как она мешает нормальному кровотоку.
- Ведите активный образ жизни, так как отсутствие подвижности может привести к застойным явлениям.
- Делайте легкий массаж левой части брюшины, это улучшит кровообращение.

Восстановление после спленэктомии
Селезенка принимает активное участие в процессе кроветворения, поэтому ее удаление негативно сказывается на функционировании всего организма. Восстановление после спленэктомии длительный процесс, так как организму необходимо время для того чтобы перестроиться и компенсировать работу утраченного органа. Как правило, в этот период сильное снижается иммунитет, а значит и устойчивость к инфекциям и вирусам. Многие функции селезенки забирают лимфатические узлы и печень.
Спленэктомия предполагает восстановительный период от 2-3 месяцев, в течение которых организм укрепляется и компенсирует недостающий орган. После выписки из стационара больному необходимо придерживаться диетического питания и соблюдать врачебные предписания. Физические нагрузки разрешены через месяц после операции, то есть несложная гимнастика, пешие прогулки и занятия на воде. Через полгода пациента ждет контрольное обследование, после которого врач может дать разрешение на полноценное возвращение к прежней активности.
Источник