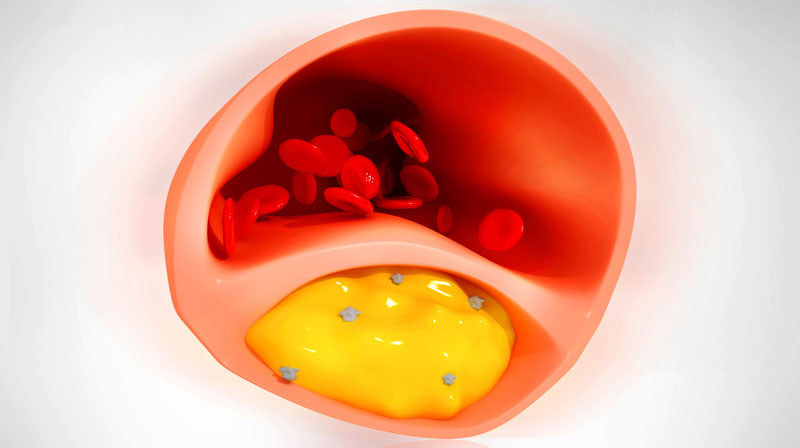
Стеноз
Стеноз — термин, обозначающий сужение просвета любого полого органа или кровеносного сосуда. Часто стеноз также называют стриктурой, например, стриктура уретры — сужение мочеиспускательного канала.
Сужение просвета органа неизбежно приводит к нарушению его функции. Как правило, стеноз нарастает со временем и сам без лечения не проходит. Он может выступать в роли симптома или осложнения многих заболеваний.
Каковы причины стеноза?
Существует много различных причин возникновения стенозов. Основные из них:
- Врожденные пороки развития (например, врожденные клапаны мочеиспускательного канала, врожденная кишечная непроходимость из-за недоразвития кишечника).
- Пролиферативное воспаление стенки органа – воспалительный процесс, при котором происходит разрастание тканей.
- Рубцевание стенки органа после повреждения, воспалительного процесса, язвы.
- Доброкачественные и злокачественные опухоли.
- В сосудах причиной стеноза часто становятся тромбы, атеросклеротические бляшки.
- Сдавление полого органа извне, например, опухолью, расположенной в соседнем органе.
- Гипертрофия стенки органа – например, это состояние нередко становится причиной сужения привратника желудка.
- Травмы и остеофиты (костные выросты) могут стать причиной стеноза костных каналов, в частности, позвоночного.
В каких органах может возникать стеноз?
Стеноз может возникать в любых органах, в которых имеется просвет, в сердце и в сосудах разного диаметра, в различных анатомических каналах. Симптомы стеноза отличаются большим многообразием – они зависят от пораженного органа и нарушенных функций.
Распространенные разновидности стенозов:
- Стенозы органов пищеварительной системы: пищевода, желудка, кишечника, желчевыводящих протоков, протока поджелудочной железы, фатерова сосочка (место впадения в двенадцатиперстную кишку желчного протока и протока поджелудочной железы).
- Стенозы дыхательных путей: гортани, трахеи, бронхов.
- Стенозы органов сердечно-сосудистой системы: клапанов сердца, аорты, артерий и вен разного диаметра.
- Стенозы органов мочевыделительной системы: мочеточников, мочеиспускательного канала, шейки мочевого пузыря, почечных артерий.
- Стеноз позвоночного столба. Частые причины – перенесенные травмы позвоночника, остеофиты, опухоли, грыжи межпозвоночных дисков.
- Стенозы в нервной системе: самым ярким примером является несообщающаяся гидроцефалия; среди причин могут быть опухолевые процессы в головном и спинном мозге.
Стенозы в онкологии
Злокачественные опухоли нередко перекрывают просвет полых органов, нарушая их функции. При этом состояние больного всегда значительно ухудшается, прогноз становится более серьезным. Если радикальная операция по поводу злокачественного новообразования невозможна, то врач проводит паллиативное хирургическое вмешательство, чтобы устранить стеноз, восстановить функции органа, улучшить состояние больного.
Состояние больного улучшается, когда начинается распад опухоли – она больше не перекрывает просвет органа. Опухоль распадается под действием химиотерапии, реже – самостоятельно. Вещества, которые выделяются в кровь во время массивного распада опухолевых клеток, отравляют организм и способны приводить к тяжелым осложнениям.
Как выявляют стеноз?
Если имеется подозрение на стеноз, врач может назначить следующие исследования:
- Рентгенография и рентгеноскопия (в том числе с контрастным усилением).
- Ангиография – рентгенография с введением в сосуды рентгеноконтрастного раствора.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Эти исследования также можно выполнять с контрастным усилением.
- Ультразвуковое исследование (УЗИ). Также выполняется допплерография — исследование кровотока в сосудах при помощи ультразвука.
- Эндоскопические исследования, например, фиброэзофагогастродуоденоскопия (ФЭГДС) для выявления стеноза пищевода, желудка, двенадцатиперстной кишки.
Лечение стеноза
Стеноз устраняют хирургическим путем. При этом не всегда получается одновременно устранить и сам стеноз, и вызвавшую его причину. Например, хирург может восстановить проходимость кишечника, убрав часть злокачественной опухоли, но не всегда возможно, особенно на поздних стадиях, удалить новообразование целиком и его метастазы.
В ряде случаев стеноз можно устранить при помощи эндоскопических инструментов, введенных в просвет органа. Такие инструменты могут быть введены в пищевод, желудок, двенадцатиперстную кишку, сосуды (стентирование), прямую кишку, дыхательные пути, мочеиспускательный канал, мочевой пузырь, желчевыводящие пути.
Также, в частности, при рубцовом стенозе прямой кишки, мочеиспускательного канала и других органов выполняют бужирование. В орган вводят мягкий или твердый стержень – буж. Применяют несколько бужей, диаметр которых постепенно увеличивается. Таким образом, просвет органа постепенно расширяется.
Если не удается восстановить просвет органа, хирург создает обходные пути – накладывает анастомоз или кожный свищ. Например, при опухолях прямой кишки выполняют колостомию –кишку выводят в отверстие на коже живота. В отдельных случаях применяют специальные методы. Так, при опухолях печени, которые приводят к стенозу желчевыводящих путей и нарушению оттока желчи, проводят эндоскопическое стентирование или дренирование желчевыводящих путей при помощи тонкой иглы, введенной в печень через кожу.
Стенозы разных органов нередко приводят к тяжелым осложнениям и могут представлять угрозу для жизни. Их необходимо выявлять и устранять как можно раньше.
Источник
Стенозы сонных артерий и современные методы их лечения
Стенотическое поражение сонной артерии – это состояние, при котором происходит сужение (стеноз) или полное закрытие (окклюзия) сонной артерии. У человека имеются две сонные артерии, располагающиеся на шее (справа и слева). Эти кровеносные сосуды приносят кровь к головному мозгу и лицу.

На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку. Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга.
В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти.
Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон. Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек.
Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток. На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку.
Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга. В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти.
Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон.
Наиболее частой причиной сужения или окклюзии сонной артерии является отложение на внутренних стенках сосуда атеросклеротических бляшек.
Бляшка состоит из рубцовой ткани, клеток крови, холестерина и других жирных веществ. Увеличение бляшки сужает артерию и замедляет кровоток.
На бляшках могут образовываться сгустки крови (тромбы) еще больше препятствующие кровотоку.
Части тромба или атеросклеротической бляшки могут отделяться и с током крови попадать в артерии головного мозга. В результате чего, происходит, так называемая, эмболия сосудов головного мозга, приводящая к развитию ишемического инсульта.
Окклюзия сонной артерии может привести к развитию инсульта или внезапной быстрой смерти. Риск для жизни возрастает при наличии поражения сонных артерий с обеих сторон.
Симптомы стенозов сонных артерий
Большинство людей с поражениями сонных артерии не имеют никаких симптомов. При наличии симптомов риск возникновения ишемического инсульта повышается в несколько раз.
Наиболее частыми симптомами являются транзиторные (т.е. приходящие) ишемические атаки, которые иногда называются малым инсультом.
Во время ишемической атаки снижается кровоснабжение определенных участков головного мозга. Это может вызвать временные головокружения, нарушения зрения, онемение и покалывание кожи конечностей, слабость в руке или ноге, которые обычно длятся не более 30 минут.
Риск возникновения инсульта очень высок у людей, перенесших транзиторные ишемические атаки.
Инсульт возникает при резком снижении кровоснабжения по сосуду питающему головной мозг или при его окклюзии. В зависимости от страдающего участка мозга инсульт проявляется параличом руки и/или ноги, нарушениями зрения и речи, изменениями поведения.
Чем больше поражается участок мозга, тем больше риск для жизни.
Факторы риска возникновения инцульта:
- Атеросклероз
- Сахарный диабет
- Повышенное кровяное артериальное давление
- Курение
- Употребление жирной пищи
- Лишний вес
- Повышенное тромбообразование
Диагностика стенозов сонных артерий
Для того чтобы определить есть ли у Вас стенотические поражения сонных артерий или нет, Ваш врач осмотрит Вас.
Даже при отсутствии у Вас симптомов болезни, врач может выслушать шум над сонными артериями, вызванный током крови через стенозированный участок.
В случае необходимости Вам будет назначена ультразвуковая допплерография магистральных артерий головы (УЗДГ МАГ), электроэнцефалография головного мозга (ЭЭГ) или компьютерная томография (КТ).
 |  |
Для более детальной оценки состояния сонных артерий врач может порекомендовать Вам сделать ангиографию (рентгенологическое исследование кровеносных сосудов).
Это исследование проводится путем катетеризации, как правило, бедренной артерии под местной анестезией в специальной операционной, оснащенной ангиографической установкой.
После исследования врач определит наличие поражения и выберет для Вас оптимальный способ лечения.
Ангиография сонных артерий
Во время этого исследования очень тонкий катетер вводится в артерию на Вашей ноге и продвигается к шее. После этого через катетер вводится контрастное вещество, делающее видимыми сонные артерии и другие артерии шеи под рентгеновскими лучами.
Накануне исследования Вам следует побрить кожу в паховой области. Вам также следует с вечера воздержаться от приема пищи и жидкости (кроме лекарств). В операционной Вас укроют стерильными простынями, до которых нельзя дотрагиваться, чтобы не нарушить стерильность.
Во время исследования врач будет контролировать Вашу электрокардиограмму (ЭКГ) и кровяное давление (АД). Место введения катетера будет обработано антисептиком и обезболено.
После этого врач произведет пункцию Вашей артерии, через которую проведет катетер к Вашей шее. Вы не почувствуете этого, но сможете видеть катетер на мониторе.
Вы должны выполнять все указания врача. Иногда нужно будет задерживать дыхание и не шевелиться. Периодически, от введения контрастного вещества, Вы можете ощущать тепло или прилив жара в голове. Врач произведет съемку артерии. Если у Вас имеются стенозы или окклюзии сонных артерий – они будут обнаружены.
В зависимости от полученных результатов Вам может быть рекомендована лечебная процедура или назначено повторное обследование на более поздний срок.
Лечение стенозов сонных артерий
На сегодняшний день во всем мире самым передовым и малотравматичным способом лечения стенозов сонных артерий является их стентирование. Стентированием называется установка в суженную часть артерии стента, который представляет собой металлическую трубочку, состоящую из ячеек.
Раскрываясь, стент изнутри раздвигает суженные стенки артерии и постоянно поддерживает их в расправленном состоянии. Благодаря этому восстанавливается внутренний просвет артерии и тем самым улучшается кровоснабжение головного мозга.
Первые этапы стентирования сонной артерии осуществляются также, как и ангиографическое исследование: подготовка, местное обезболивание, пункция артерии, проведение катетера и введение контрастного вещества. Продолжительность всей операции занимает не больше часа.
Периодически Вы будете ощущать приливы жара в голове. Врач также может просить Вас пошевелить рукой, ногой или произвести другие действия.
Стентирование сонных артерий может выполняться с защитой или без защиты от микроэмболии сосудов головного мозга во время операции.
Этот вопрос до недавнего времени оставался открытым, однако ряд исследований, проведенных во всем мире доказали эффективность и необходимость использования внутрисосудистых защитных устройств во время стентирования сонных артерий.
При использовании защиты снижается риск возникновения инсульта во время операции. На сегодняшний момент ряд ведущих мировых специалистов отдают предпочтение так называемым фильтрам.
Фильтр представляет собой металлический каркас, на котором расположена мембрана (отдаленно напоминающая зонтик).
Фильтр задерживает микроэмболы не препятствуя при этом току крови по сосуду: кровь протекает через микропоры в мембране, не пропускающие эмболы.
Проводник с фильтром
После пункции артерии, установив проводниковый катетер в пораженную атеросклерозом сонную артерию, врач проводит проводник с фильтром выше места сужения артерии.
Затем по проводнику в область стеноза устанавливается стент. На мониторе врач может увидеть и оценить полученный результат. В некоторых случаях может потребоваться раздуть установленный стент специальным баллонным катетером.
В этот момент Вы можете ощущать некоторый дискомфорт в области шеи и изменение частоты сердечных сокращений. Это нормально и не должно Вас беспокоить.
В конце вмешательства удаляется фильтр, баллон (если его использовали) и проводниковый катетер.
Стент остается в артерии постоянно, поддерживая ее в раскрытом состоянии.
Врач прижмет место пункции бедренной артерии на несколько минут до полной остановки кровотечения. Вас могут перевести на несколько часов в отделение реанимации для наблюдения за Вашими жизненными показателями.
В течение суток после стентирования Вам следует соблюдать строгий постельный режим. После возвращения в палату Вы сможете есть и пить в обычном режиме.
Продолжительность пребывания в больнице зависит, главным образом, от быстроты заживления места пункции артерии. Большинство пациентов выписываются на следующий день после операции.
После возвращения домой Вы должны строго соблюдать все предписания врача и регулярно принимать назначенные Вам лекарства. От этого зависит дальнейший успех выполненной Вам операции.
Следует регулярно проходить осмотры невропатолога. При появлении новых жалоб следует сразу обратиться к врачу.
Строго придерживаясь рекомендаций врача после операции, Вы сможете быть уверены в лучшем качестве жизни на многие годы.
Источник