Сепсис новорожденных
Сепсис новорожденных – генерализованная гнойно-септическая инфекция, характеризующаяся наличием первичного очага и циркуляцией инфекции в крови. Сепсис новорожденных проявляется признаками инфекционного токсикоза (температурной реакцией, вялостью, диспепсией, землистой окраской кожных покровов) и образованием гнойных метастатических очагов в различных органах (мозговых оболочках, легких, костях, печени и пр.). Диагноз сепсиса у новорожденных устанавливается на основании клинических критериев и выделения возбудителя при бактериологическом посеве крови. Лечение сепсиса новорожденных включает системную антибиотикотерапию, санацию первичного и метастатических гнойных очагов, посиндромную терапию.
Общие сведения
Сепсис новорожденных – общий инфекционный процесс, обусловленный попаданием условно-патогенной и гноеродной микрофлоры из локальных очагов в кровяное русло и сопровождающийся тяжелыми системными проявлениями. По данным зарубежной педиатрии, частота сепсиса новорожденных составляет 0,1-0,8%; среди недоношенных и детей с перинатальной патологией, находящихся в ОРИТ, — 14%. Неонатальная смертность, обусловленная сепсисом новорожденных, высока и стабильна – около 30-40%. Развитию сепсиса способствуют недостаточная сформированность барьерных механизмов и иммунитета у новорожденных, пограничные состояния периода новорожденности, патологическое протекание перинатального периода, сложность ранней диагностики септических состояний.
Причины сепсиса новорожденных
В настоящее время доминирующее место (около 50%) среди возбудителей сепсиса новорожденных принадлежит грамположительной флоре (главным образом, стафилококкам, гемолитическому стрептококку группы А). Чуть реже (до 40% случаев) выявляется грамотрицательная микрофлора (кишечная палочка, синегнойная палочка, клебсиелла и др.); в 10% этиологическими агентами выступает смешанная флора (часто ассоциация стафилококка с грибами Candida).
Входными воротами инфекции могут являться кожа и слизистые, пупочная ранка, желудочно-кишечный тракт, мочевые пути. Первичными очагами инфекции, приводящими к развитию сепсиса новорожденных, чаще выступают омфалит, пиодермии, конъюнктивит, отит, фарингит, бронхит, инфекции мочевыводящих путей, энтерит, дисбактериоз и пр. В группе риска по развитию сепсиса новорожденных находятся дети с недоношенностью, внутриутробной гипоксией, внутриутробными инфекциями, внутричерепной родовой травмой; пребывающие в ОРИТ, длительно находящиеся на ИВЛ; получающие парентеральное питание, инфузионную и трансфузионную терапию; перенесшие катетеризацию пупочной и центральной вен, хирургические вмешательства в первые дни жизни.
Со стороны матери факторами, способствующими бактериальной контаминации новорожденного, выступают бактериальный вагиноз, кольпиты, эндометрит. Большое значение имеет степень и характер иммуносупрессии у новорожденного, которые могут быть связаны с неполноценным питанием или приемом лекарств беременной, наследственным иммунодефицитом или ВИЧ-инфекцией. В отдельных случаях причиной вспышек сепсиса новорожденных становится несоблюдение санитарного режима в родильных или детских отделениях.
Классификация сепсиса новорожденных
По времени развития выделяют внутриутробный и постнатальный (ранний неонатальный и поздний неонатальный) сепсис новорожденных. Внутриутробный сепсис предполагает антенатальное или интранатальное инфицирование плода; при этом первичный гнойно-септический очаг располагается вне организма ребенка (чаще всего в его роли выступает плацентит, хорионит, хориоамнионит и т. д.). В случае постнатального сепсиса первичный гнойно-воспалительный очаг всегда располагается в организме самого новорожденного.
Ранний неонатальный сепсис новорожденных развивается в первые 4-ро суток жизни ребенка. Клинические течение заболевания обычно молниеносное, с быстрым развитием полиорганнной недостаточности, летальным исходом в 5-20% случаев. Поздний неонатальный сепсис новорожденных манифестирует на 5-й день и позднее. Характеризуется медленно прогрессирующим течением, возникновением вторичных септических очагов, 5-10%-ной летальностью.
Течение сепсиса новорожденных может быть молниеносным (3-7 дней), острым (до 4-8 недель), подострым (до 1,5-3 месяцев), затяжным (более 3 месяцев). С учетом локализации первичного септического очага и входных ворот различают: пупочный, кожный, легочный, ринофарингеальный, отогенный, риноконъюнктивальный, кишечный, урогенный, катетеризационный и др. виды сепсиса новорожденных. Сепсис новорожденных может протекать в форме септицемии или септикопиемии.
Симптомы сепсиса новорожденных
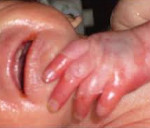
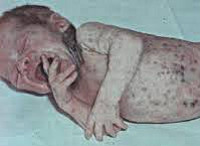
Септицемия или сепсис новорожденных без метастазов обычно развивается на фоне предшествующего мокнущего пупка, конъюнктивита, гнойничковой сыпи, опрелостей, стоматита. Предвестниками сепсиса новорожденных могут выступать вялость или беспокойство, снижение аппетита, обильные частые срыгивания, плохая прибавка в весе. В период разгара развивается температурная реакция (гипер- или гипотермия), отечный синдром или эксикоз, гипотрофия. Характерным признаком сепсиса новорожденных является грязновато-серый (землистый) оттенок кожных покровов, желтушность, мраморность кожи, сыпь.
Вследствие токсического поражения различных органов возникают гепатоспленомегалия, пневмопатия (тахипноэ, цианоз), кардиопатия (тахикардия или брадикардия, артериальная гипотензия), диспепсия, мочевой синдром (олигурия, анурия, ОПН), геморрагический синдром, надпочечниковая недостаточность. Чаще всего септицемия осложняется присоединением пневмонии, которая выступает как самостоятельное интеркуррентное заболевание.
Септикопиемия или сепсис новорожденных с гнойными метастазами характеризуется возникновением на фоне интоксикации вторичных очагов отсева в мозговых оболочках, легких, костях, печени, других органах. Чаще всего септикопиемия протекает с развитием гнойного менингита, абсцедирующей пневмонии, остеомиелита; реже – с формированием абсцесса печени, гнойного артрита, панофтальмита, медиастинита, флегмоны желудка или кишечника. В восстановительном периоде происходит санация пиемических очагов, стихание токсикоза, постепенное восстановление нарушенных функций.
Молниеносная форма сепсиса новорожденных протекает с развитием септического шока: стремительным ухудшением состояния ребенка, снижением температуры тела, брадикардией, кровоточивостью, отеком легких, острой почечной недостаточностью. Летальный исход при молниеносном течении сепсиса новорожденных наступает в течение 3-5 суток.
Диагностика сепсиса новорожденных
Диагноз сепсиса новорожденного может быть заподозрен неонатологом или педиатром на основании лихорадки свыше 3 дней или прогрессирующей гипотермии; гиперлейкоцитоза, сменяющегося лейкопенией; повышением содержания в крови маркеров инфекционного процесса (СРБ, интерлейкина-8, прокальцитонина).
Факт бактериемии при сепсисе новорожденных подтверждается путем посева крови на стерильность. Важное значение имеет выявление первичного гнойного очага и метастатических очагов, микробиологического исследование отделяемого из них (бактериологическое исследование мазка с конъюнктивы, мочи на микрофлору, соскоба/отделяемого с кожи на микрофлору, мазка из глотки, кала на дисбактериоз и т. п.).
Дифференциальная диагностика сепсиса новорожденных осуществляется с локализованными гнойно-воспалительными заболеваниями (пневмонией, медиастинитом, перитонитом, менингитом, энтероколитом), генерализованными вирусными инфекциями (цитомегалией, герпесом, энтеровирусной инфекцией) и микозами (кандидозом, аспергиллезом) и др. Для этого используются дополнительные лабораторные методы – ПЦР, ИФА, микроскопия.
Лечение сепсиса новорожденных
Терапия при сепсисе новорожденных проводится одновременно в нескольких направлениях и включает санацию септического и пиемических очагов, подавление циркуляции возбудителя в крови, коррекцию нарушенных функций.
Основу этиологического лечения сепсиса новорожденных составляет антибиотикотерапия: эмпирическая комбинированная до уточнения характера микрофлоры) и целенаправленная после получения антибиотикограммы. Противомикробные препараты вводятся внутривенно, в максимальных возрастных дозировках в течение 10-15 суток с последующей сменой. Чаще всего в клинической практике для лечения сепсиса новорожденных в различных сочетаниях используются цефалоспорины, аминогликозиды, аминопенициллины, карбапенемы и др.
С целью местного лечения гнойных очагов производится вскрытие фурункулов и абсцессов, перевязки с антибактериальными и ферментными препаратами; назначается УВЧ, СВЧ, электрофорез.
Патогенетическая терапия сепсиса новорожденных включает иммунокоррекцию (плазмаферез, гемосорбцию, введение иммуноглобулинов), проведение дезинтоксикационной терапии (внутривенной инфузии глюкозо-солевых растворов и свежезамороженной плазмы), адекватную кислородотерапию и т. д. При сепсисе новорожденных обязательно проводится мониторинг состояния жизненно-важных функций: АД, ЧСС, ЭКГ, КОС и газового состава крови, биохимических показателей (сахара крови, креатинина, электролитов), гематокрита.
В остром периоде сепсиса целесообразно пребывание новорожденных в кувезе, кормление материнским молоком, тщательный уход. В восстановительном периоде к лечению подключается гимнастика, массаж, лечебные ванны.
Прогноз и профилактика сепсиса новорожденных
Прогноз сепсиса новорожденных серьезный: летальность составляет от 30-40% до 60% среди глубоко недоношенных детей. У выздоровевших детей в отделенном периоде могут отмечаться частые ОРВИ, пиелонефрит, анемия, перинатальная энцефалопатия.
Профилактика сепсиса новорожденных включает выявление и санацию инфекций мочеполовой сферы у беременной, соблюдение противоэпидемических мероприятий медперсоналом родильных домов и отделений новорожденных, тщательный гигиенических уход за новорожденным, естественное вскармливание. Вопрос о сроках вакцинации новорожденных с сепсисом против туберкулеза и против гепатита В , проводимой в первые дни жизни, решается в индивидуальном порядке.
Источник
Сепсис у детей
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
До настоящего времени сепсис у детей остается основной причиной госпитальной летальности среди пациентов детского возраста.
В течение последних 10 лет у детей используют определение сепсиса, принятое у взрослых, с различными критическими пороговыми значениями ССВР. Между тем известно, что доля детей с сопутствующими заболеваниями (в том числе с нарушениями иммунитета) среди больных детей с тяжелым сепсисом превышает таковую у взрослых.
В настоящее время под сепсисом понимают системную воспалительную реакцию с подозреваемой или доказанной инфекцией (бактериального, вирусного, грибкового или риккетсиозного происхождения).

Код по МКБ-10
Тяжёлый сепсис занимает четвертое место среди всех причин смерти детей до 1 года и второе среди причин смерти детей от 1 года до 14 лет. В 1995 г в США зарегистрировано более 42 000 случаев бактериального или грибкового сепсиса у детей с летальностью 10,3% (т. е. около 4300 пациентов, что составляет 7% всей детской смертности). Затраты же на лечение сепсиса у детей в США составляют 1,97 млрд долларов в год.

Классификация сепсиса
Синдром системной воспалительной реакции — наличие как минимум двух из следующих четырех критериев, один из которых — обязательно аномальная температура или количество лейкоцитов.
- центральная температура >38,5 °С или 60 мм. рт. ст., или на 20 мм. рт. ст. свыше обычного раСO2, или необходимость в FiO2 >0,5 для поддержания SаO2 >92%, или необходимость в ИВЛ.
Неврологическая дисфункция оценка по шкале комы Глазго 9 /л или их снижение на 50% наибольшего количества в течение последних 3 дней (для хронических онкогематологических больных).
Почечная дисфункция — креатинин плазмы крови в 2 раза превышает возрастную норму или увеличился в 2 раза от базового значения.
- концентрация общего билирубина >68,4 мкмоль/л (кроме новорожденных),
- активность АЛТ в 2 раза выше возрастной нормы
Микробиологическая диагностика сепсиса предполагает исследование вероятного очага инфекции и периферической крови. При выделении из обоих локусов одного и того же патогенного микроорганизма его этиологическую роль считают доказанной. При выделении различных возбудителей из очага инфекции и периферической крови необходимо оценивать этиологическую значимость каждого из них При этом нужно помнить, что бактериемия (присутствие микроорганизма в системном кровотоке) — не патогномоничный признак сепсиса. Обнаружение микроорганизмов без клинико-лабораторных подтверждений ССВР нужно расценивать не как сепсис, а как транзиторную бактериемию.
При выделении типичных патогенных микроорганизмов (S. aureus, Kl. pneumoniae, Ps. aeruginosa, грибов) для постановки диагноза достаточно одного положительного результата. При выделении кожных сапрофитов для подтверждения истинной бактериемии необходимы две гемокультуры.
Некоторые специалисты рекомендуют тактику раннего агрессивного ведения пациентов детского возраста с тяжелым сепсисом и септическим шоком для снижения летальности на 25% в течение ближайших 5 лет. В комплексную интенсивную терапию сепсиса у детей необходимо включать контроль источника инфекции (совместно с хирургами), адекватную антибактериальную терапию, многокомпонентную сопроводительную интенсивную терапию и профилактику сопутствующих органных нарушений.

Какие анализы необходимы?
К кому обратиться?
Лечение сепсиа у детей
Антибактериальная терапия
Важнейший компонент интенсивной терапии сепсиса — антибиотики, так как ранняя адекватная эмпирическая антибактериальная терапия сепсиса способствует снижению летальности и частоты его осложнений. Соответственно антибиотики при сепсисе следует назначать неотложно при установлении нозологического диагноза и до получения результатов бактериологического исследования. После получения результатов бактериологического исследования режим антибиотикотерапии может быть изменен с учетом чувствительности выделенной микрофлоры.

Дозы антибиотиков (разовые) для терапии сепсиса у детей
30 мг/кг по амоксициллину 2 раза/сут
30-40 мг/кг по амоксициллину 3 раза/сут
50 мг/кг 3 раза/сут
50 мг/кг 4 раза/сут
50 мг/кг 3 раза/сут
50 мг/кг 4 раза/сут
80 мг/кг 2 раза/сут
80 мг/кг 3 раза/сут
Цефазолины I-III поколения без антисинегнойной активности
20 мг/кг 2-3 раза/сут
30 мг/кг 3 раза/сут
50 мг/кг 3 раза/сут
30-50 мг/кг 3 раза/сут
50 мг/кг 1 раза/сут
50-75 мг/кг 1 раза/сут
50 мг/кг 3 раза/сут
50 мг/кг 3 раза/сут
Цефазолины I-III поколения с антисинегнойной активностью
30 мг/кг 3 раза/сут
30 мг/кг 3 раза/сут
30 мг/кг 2 раза/сут
30 мг/кг 3 раза/сут
50 мг/кг 2-3 раза/сут
50 мг/кг 3 раза/сут
20 мг/кг по цефоперазону 2 раза/сут
20 мг/кг по цефоперазону 2 раза/сут
20 мг/кг 3 раза/сут
20 мг/кг 3 раза/сут
| 15 мг/кг 4 раза/сут |
15 мг/кг 4 раза/сут
7,5-10 мг/кг 1 раза/сут
10-15 мг/кг 1 раза/сут
2-4 мг/кг 2 раза/сут
4 мг/кг 2 раза/сут
4-6 мг/кг 1 раза/сут
5-7 мг/кг 1 раза/сут
5-10 мг/кг 2 раза/сут
Препараты с антианаэробной активностью
3,5 мг/кг 2 раза/сут
7,5 мг/кг 2 раза/сут
Препараты с антистафилококковой активностью
20 мг/кг 2 раза/сут
20-30 мг/кг 2 раза/сут
10 мг/кг 2 раза/сут
10 мг/кг 2 раза/сут
5 мг/кг 2 раза/сут
5 мг/кг 2 раза/сут
20 мг/кг 3 раза/сут
20 мг/кг 3 раза/сут
Препараты с противогрибковой активностью
8 мг/кг 2 р/первые сутки, далее 4 мкг 2 раза/сут
50 мг/м2 1 раза/сут
50 мг/м2 1 раза/сут
10-15 мг/кг 1 раза/сут
10-15 мг/кг 1 раза/сут
Для проведения адекватного микробиологического исследования крови необходимо соблюдать следующие правила:
- Кровь для исследования необходимо набирать до назначения антибиотиков. Если антибактериальную терапию уже проводят, кровь следует набирать перед введением препарата. Забор крови на высоте лихорадки не повышает чувствительность метода.
- Кровь для исследования необходимо набирать из периферической вены.
- Из венозного катетера кровь необходимо набирать на микробиологическое исследование только при подозрении на катетер-ассоциированный сепсис. В этом случае следует провести одновременное количественное бактериологическое исследование крови, полученной из интактной периферической вены и из подозрительного катетера. Если из обоих образцов выделен один и тот же микроорганизм, а количественное соотношение обсеменённости образцов из катетера и вены равно или больше 5, то катетер, скорее всего, служит источником сепсиса, и его необходимо удалить.
Тщательная обработка кожи в месте пункции периферической вены, крышки флакона со средой, а также использование коммерческих систем для забора крови с переходником позволяют снизить степень контаминации образцов до 3% и менее.
Эмпирический выбор антибактериальных препаратов уже на первом этапе лечения обусловливает применение антибиотиков с достаточно высоким спектром активности, иногда в комбинации, учитывая обширный перечень потенциальных возбудителей с различной чувствительностью. При локализации первичного очага в брюшной полости и ротоглотке следует подозревать также участие в инфекционном процессе анаэробных микроорганизмов. Другой параметр, определяющий программу стартовой эмпирической терапии сепсиса, — это тяжесть заболевания. Тяжёлый сепсис с ПОН имеет более высокий процент летальности и терминального септического шока, поэтому применение максимального режима антибактериальной терапии у ребёнка с тяжелым сепсисом необходимо осуществлять на самом раннем этапе лечения. В связи с тем, что раннее применение адекватной антибактериальной терапии снижает риск летального исхода, фактор эффективности антибиотика должен доминировать над фактором его стоимости.
Кроме того, рациональный выбор режима стартовой антибактериальной терапии сепсиса зависит не только от локализации источника (очага) инфекции, но и от условий возникновения инфекции (внебольничная или нозокомиальная). Следует также планировать не только охват всех потенциальных возбудителей, но и возможность участия в инфекционном процессе полирезистентных госпитальных штаммов микроорганизмов (так называемые проблемные микроорганизмы) К ним относят многие грамположительные (метициллин-резистентные стафилококки, пенициллин-резистентные пневмококки, полирезистентные энтерококки) и грамотрицательные (Kl. pneumoniae, E. coli, Serratia marcesens, Ps. aeruginosa, Stenotrophomonas maltophilia, Acinetobacter spp) бактерии. В связи с этим оптимальный режим эмпирической терапии тяжелого нозокомиального сепсиса — это применение карбапенемов (меропенем, имипенем) как препаратов, обладающих наиболее широким спектром активности и наименьшим уровнем резистентности среди «проблемных» штаммов грамотрицательных бактерий. При назначении имипенема ребёнку нужно помнить, что приготовленный раствор необходимо использовать в течение 1 ч, в дальнейшем он приходит в негодность (т. е. недопустимо вводить пациенту препарат из одного флакона в течение суток). Кроме того, меропенем лучше проникает в ткань мозга и потому служит препаратом выбора при сепсисе на фоне менингита, имипенем же при нарушенной проницаемости ГЭБ может вызывать судороги в результате действия циластатинового компонента.
Антибактериальная терапия сепсиса с неустановленным первичным очагом
Средства 1-го ряда
Амоксициллин/клавуланат (сульбактам)± аминогликозид
В случае неэффективности указанных режимов терапии следует оценить целесообразность дополнительного назначения ванкомицина или линезолида, а также системных антимикотиков (флуконазол, каспофунгин, вориконазол).
При обнаружении из крови или первичного очага инфекции этиологически значимого микроорганизма появляется возможность проведения этиотропной терапии с учетом чувствительности, что существенно повышает эффективность лечения.
Рекомендации по этиотропной терапии сепсиса
| Грамположительные организмы | |||||
| «Малые» процедуры | |
| Остановить инфузию за 2 ч до процедуры и возобновить сразу же после выполнения процедуры при отсутствии кровотечения | |
| Остановить инфузию за 2 ч до процедуры и возобновить через 2 ч после выполнения при отсутствии кровотечения | |
| Противопоказания | Предосторожности |