Витамины при полипах желчного пузыря
Полипы желчного пузыря – распространенная патология, и к числу его заболеваний она составляет 3–6 % [1,2], а к количеству операций на желчном пузыре – до 10 % [4,6], что указывает на то положение, что полипы не являются редкостью. В последние годы многие исследователи отмечают рост заболеваемости полипозом, что, возможно, обусловлено не только увеличением числа больных, но и совершенствованием методов диагностики [3,5,7], в частности, ультразвукового исследования, которое способствовало не только выявлению полипов, но и описанию самых различных форм патологии желчного пузыря. Особенности этого заболевания в том, что оно не имеет очерченных клинических проявлений, а жалобы в основном сводятся к проявлению болей в правом подреберье различной интенсивности, при присоединении инфекции клиника напоминает острый холецистит. Несмотря на то, что литературные сведения о полипах желчного пузыря достаточно обширны, многие вопросы остаются не решенными. Это, в первую очередь, вопросы дифференциальной диагностики и показаний к оперативному лечению. Идут поиски более современных методов диагностики и обоснования оперативного лечения.
Представить результаты диагностики и лечения больных с полипами желчного пузыря.
Материалы и методы исследования
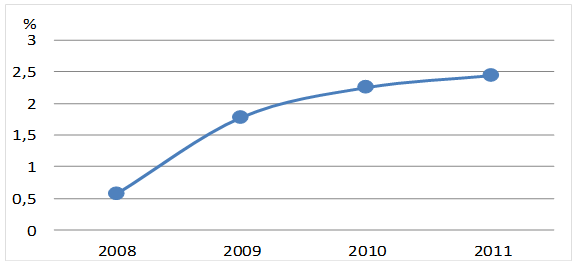
Под наблюдением находилось 112 больных с полипами желчного пузыря, которые были оперированы в хирургических отделениях городской клинической больницы № 1 г. Бишкек в период с 2006 по 2011 год включительно. Женщин было 81 (72,3 %), мужчин – 31 (27,7 %), возраст их колебался от 16 до 72 лет, но большинство поступивших были в возрасте от 30 до 50 лет. Анализ оперированных больных по поводу заболеваний желчного пузыря (в основном ЖКБ) показал, что число оперированных увеличивалось незначительно, а удельный вес больных с полипами возрастал ежегодно. Так, если в 2008 году больные с полипами желчного пузыря составляли 0,57 %, то в 2011 году – уже 2,44 % (рис. 1).
Рис. 1. Удельный вес больных с полипами (в %) по отношению к оперированным по поводу заболеваний желчного пузыря
При обследовании больных, помимо общеклинических методов, использовали ультразвуковое исследование (УЗИ), при котором обращали особое внимание на локализацию, размеры полипов, их основание, бактериологическое исследование желчи, гистологическое исследование удаленных полипов и желчного пузыря и определение функционального состояния печени и почек.
У 12 больных для уточнения диагноза была выполнена компьютерная томография, и у всех данные ультразвукового исследования были подтверждены, что позволило нам в дальнейшем основываться на результатах УЗИ.
Таблица 1. Формы полиповидных образований и их количество (n-98)
из них с полипами:
Результаты и их обсуждение
На основании выполненных исследований было установлено, что более частой локализацией было тело желчного пузыря (59,8 %), почти в равном числе наблюдений полипы располагались в области дна и шейки пузыря (соответственно, 19,6 % и 18,8 %) и у двух – в области пузырного протока. Малый размер полипа (до 3-х мм) выявлен лишь у одного больного (0,9 %), наиболее часто имели место полипы размером от 5 до 10 мм (53,6 %). Одиночные полипы были обнаружены у 46 (46,9 %), по два полипа – у 13 (13,3 %), и более двух – у 39 (39,8 %).
Сочетание полипов с конкрементами имело место у 18 (16,1 %) больных. Мы провели анализ семиотики и при этом обнаружили, что специфических симптомов, характерных для данного заболевания, не выявлено. Как правило, имели место симптомы, которые чаще всего выявляются при хроническом холецистите. Ведущим признаком была боль в правом подреберье, чаще тупая и только в единичных наблюдениях, при локализации полипов в области шейки пузыря и протока боль носила приступообразный характер (табл. 2).
Таблица 2. Клинико-ультразвуковая семиотика полипов в зависимости от локализации
Локализация полипов при УЗИ
В области тела и дна
Тупая, не постоянная боль в правом подреберье, либо в эпигастрии, сухость во рту, снижение аппетита. При пальпации болезненность в правом подреберье. Анализы крови и мочи в норме.
В области шейки пузыря
Тупая, почти постоянная боль в правом подреберье, усиливающаяся после приема жирной пищи, после физической нагрузки, изредка боль приступообразная, сопровождающаяся тошнотой, рвотой, ухудшением общего состояния. Анализы крови и мочи в норме.
В пузырном протоке
Приступообразные боли в правом подреберье, тошнота, рвота, повышение температуры. При пальпации живота болезненность в правом подреберье, положительные симптомы Ортнера, Мюсси, повышение количества лейкоцитов и возможно повышение билирубина.
При сопоставлении показателей, полученных при УЗИ, и клинических проявлений (болевой синдром) отмечена связь лишь в зависимости от локализации полипов.
При исследовании функционального состояния печени и почек было установлено, что при полипах желчного пузыря возникают нарушения, которые проявлялись в повышении уровня билирубина, хотя и у небольшого числа (12 чел), снижение общего белка (23 чел) и почти у всех наблюдалось повышение уровня трансаминаз (82 чел). Функциональных нарушений почек нами не выявлено.
Обращало на себя внимания, что при наличии таких мало выраженных признаков у больных отмечалось снижение трудоспособности, потеря интереса к окружающему, нарушения взаимоотношений в семье и на работе, что указывало на снижение качества жизни.
После обследования и определения характера болезни все больные оперированы. Показанием к оперативному лечению служили: количество полипов более двух, полипы, расположенные на широком основании, размер полипов более 10 мм, полипы, расположенные у шейки и в его протоке, сочетание полипов с конкрементами, возраст старше 60 лет, холестериновые полипы, которые нередко являются причиной острого воспаления желчного пузыря и поджелудочной железы, наличие клинических проявлений заболевания, ухудшающих качества жизни больных.
Операции выполняли под эндотрахеальным наркозом. У 91 больных (81,2 %) холецистэктомию осуществляли лапаротомным минидоступом в правом подреберье, а у 21 лапароскопически (18,8 %). Показания для лапароскопической холецистэктомии были те же, что и для лапаротомной, с больными предварительно проводилась беседа, в которой обращали внимание больных на преимущества этой операции, а также о возможных осложнениях, после получения согласия выполняли операцию.
До операции при УЗИ определяли расположение желчного пузыря: при высоком расположении, ближе к правому подреберью – косой доступ, при низком и ближе к позвоночнику – верхне-срединный. У 88 больных использован косой минидоступ (5–6 см), у 3 верхнесрединный, и при этом учитывали ось операционного действия, угол операционного действия, глубину операционной раны и зону доступности. Под осью операционного действия принимается линия, мысленно проведенная от глаз хирурга к наиболее глубокой точке операционной раны.
Угол операционного действия – это угол, образованный осью операционного действия и поверхностью тела больного в области операционной раны. По углу наклонения можно судить, насколько этот разрез соответствует расположению желчного пузыря.
Глубина операционной раны определялась расстоянием от разреза до объекта вмешательства. При глубине раны до желчного пузыря 15–20 см (ожирение IV степени) обработка артерии желчного пузыря и пузырного протока затруднена.
Зона доступности определяется в квадратных сантиметрах и является показателем качества доступа.
Используя эти критерии, ни у одного больного не возникла необходимость в традиционной широкой лапаротомии. У 21 больного холецистэктомию осуществляли лапароскопически так же под эндотрахеальным наркозом с применением миорелаксантов среднего и короткого действия. Лапароскопическую холецистэктомию выполняли по стандартной методике, используя 3 троакара (2–10 и 2–5 миллиметровых). Только у 2 женщин гиперстенической конституции, с большим объемом брюшной полости выполняли операцию из четырех проколов. При этом использовали 30-градусные оптики, что существенно упрощает осмотр органов малого таза и облегчает выделение элементов шейки желчного пузыря. При операции использовали атравматические зажимы, операцию заканчивали дренированием подпеченочного пространства, а в параумбиликальную рану подводили резиновый выпускник. Дренажи из брюшной полости удаляли через 24–48 часов, и в эти же сроки – резиновый выпускник. Осложнений, связанных с техникой операции, в момент ее выполнения не наблюдали, и течение послеоперационного периода было благоприятным. Существенно сокращались сроки пребывания больных в стационаре (3,28± 0,52 койко-дней).
При ревизии желчного пузыря стерильным шприцом пунктировали пузырь и брали желчь в количестве 2–3 мл и переносили в стерильную пробирку для бактериологического исследования. Затруднений при выполнении холецистэктомии не было.
При лапаротомном доступе у 89 выполнена холецистэктомия от шейки пузыря, а у двух – от дна с раздельной обработкой пузырного протока и артерии. А при лапароскопической холецистэктомии у всех от шейки. Ложе пузыря ушивали, и подпеченочное пространство дренировали. После удаления пузыря при лапаротомном доступе осуществляли трансиллюминацию холедоха для исключения в нем конкрементов и полипов. Дренаж из брюшной полости удаляли на 2–3 сутки. С целью профилактики воспалительных осложнений назначали антибиотики, в основном цефалоспорины II–III поколения.
После операции осматривали макропрепарат (желчный пузырь), полипы и стенку пузыря с целью верификации (98 чел.) брали для гистологического исследования.
При гистологическом исследовании наиболее часто обнаруживали гиперпластический полип – у 42 (42,8 %), аденоматозные полипы имели место у 23 (23,5 %) и холестерозные – у 33 (33,7 %), а в стенке желчного пузыря у всех имели место признаки хронического воспаления в виде инфильтрации лимфоцитами и единичными гистиоцитами.
Холестерозные полипы характеризовались тем, что они состоят из желез, имеющих разные формы и размеры, выстланные цилиндрическим эпителием. Ближе к поверхности полипа эпителий более высокий, чем в железах ближе к стенке пузыря. Строма полипа неравномерно полнокровна и также неравномерно отечна. Среди отечной жидкости местами компактно, местами разрозненно располагаются крупные, преимущественно округлой формы, светлые клетки с пенистой или мелкозернистой цитоплазмой – ксантомные клетки с мелкими ядрами, расположенные преимущественно по периферии цитоплазмы. Какой-либо определенной топографии локализации ксантомных клеток мы не обнаружили.
Аденоматозный или железистый полип состоял из множества желез различных размеров и форм, выстланных цилиндрическим эпителием, который при внимательном просмотре обнаруживает определенной степени полиморфизм, выраженный в той или иной степени как в отдельных участках полипа, так и в участках одной и той же железы, что свидетельствует о различной пролиферативной активности желез и их эпителия. Строма полипа неоднородна, с большим количеством сосудов и в большинстве наблюдений пропитана отечной жидкостью с большим содержанием белка. Во всех наблюдениях в строме полипов среди отечной жидкости разной степени выраженности воспалительные инфильтраты из лимфоидных и гистиоцитарных элементов.
Анализ бактериологического посева желчи, который был выполнен у 38 больных, показал, что у 12 посев желчи роста не дал.
Кишечная палочка была обнаружена у 12 (31,6 %), золотистый стафилококк – у 6 (15,8 %), staphylococcus albicaus – у 6 (15,8 %), а у 2 – Clebsiella (5,8 %), все выделенные штаммы микробов были c невысокой обсемененностью (КОЕ 10-4-10-5). Определение чувствительности микрофлоры к антибиотикам показало, что большинство штаммов микробов не чувствительны к пенициллину (23), канамицину (26), стрептомицину (21) и сохранили чувствительность к цефалоспоринам (24), что явилось основанием к назначению цефалоспоринов в послеоперационном периоде у больных с полипами желчного пузыря.
Послеоперационный период протекал без осложнений, лишь у 2 больных возник инфильтрат в области операционной раны, который к моменту выписки был излечен.
Наши исследования показали, что полипы желчного пузыря не являются редкостью, основным методом диагностики является УЗИ, но оно не дает возможности определить характер полипов. При полипах желчного пузыря показано оперативное лечение, так как аденоматозные полипы имеют тенденцию к превращению в злокачественную опухоль, а холестерозные нередко являются причиной воспаления желчного пузыря и поджелудочной железы. Послеоперационный период протекает благоприятно. Бактериологическое исследование желчи и результаты гистологического исследования стенки пузыря дают основание утверждать о важности роли воспалительного процесса в этиопатогенезе полипов. При полипах желчного пузыря холецистэктомию можно выполнить из минилапаротомного доступа и лапароскопически.
Рецензенты:
Оморов Рахатбек Арсыбекович д-р мед. наук, профессор, зав. кафедрой факультетской хирургии Кыргызской государственной медицинской академии им. И. К. Ахунбаева, г. Бишкек.
Мусаев Акылбек Инаятович, д-р мед. наук, профессор, зав. кафедрой хирургии общей практики с курсом комбустиологии Кыргызской государственной медицинской академии им. И. К. Ахунбаева, г. Бишкек.
Источник
Полипы желчного пузыря
Лечение полипов желчного пузыря под руководством доктора медицинских наук, профессора Агапова Михаила Андреевича, в Университетской клинике МНОЦ МГУ им.М.В. Ломоносова
4.00 (Проголосовало: 2)
- Что такое полип желчного пузыря?
- Симптомы заболевания
- Псевдополипы (ложные) полипы
- Истинные полипы желчного пузыря
- Лечение полипов желчного пузыря
- После операции
- Часто задаваемые вопросы
- Врачи
Что такое полип желчного пузыря?
Полипы желчного пузыря – это избыточное разрастание клеток внутренней оболочки пузыря. Избыток ткани формирует полип, выдающийся в просвет пузыря. Обычно он имеет продолговатую или округлую форму. Следует отличать истинный полип и псевдополип. Это поможет определить тактику лечения и сделать прогноз развития новообразования.
Среди проводимых операций на желчном пузыре каждая 10-я случается из-за полипа желчного пузыря. Это довольно частый диагноз. Как лечить полип желчного пузыря, оперировать или нет, зависит от многих факторов. Имеет значение расположение полипа (тело, шейка или пузырный проток), наличие сопутствующей желчнокаменной болезни, тяжесть симптомов, то как болезнь сказывается на самочувствии пациента, как быстро растут полипы желчного пузыря, их размер и форма.
Симптомы заболевания
Нет ни одного признака при полипах желчного пузыря, позволяющего поставить точный диагноз без проведения дополнительных обследований. Все симптомы носят общий характер и могут иметь место при прочих болезнях органов пищеварения, легких, сердца и других органов.
- боль. Может быть различного характера. Может быть тупой, ноющей, режущей. Обычно в области правого подреберья, эпигастрия. Может быть связана с приемом жирной, острой пищи;
- сухость во рту;
- тошнота;
- снижение аппетита;
- повышение температуры.
Необходимо проведение анализов мочи и крови (уровень лейкоцитов, СОЭ, билирубин, уровень трансаминаз, общий белок).
Наиболее доступно в постановке диагноза трансабдоминальное УЗИ. Дополнительно применяют МРТ органов брюшной полости, ЭУЗИ (эндоскопическое УЗИ, когда обследование проводят датчиком, размещенным на эндоскопе. Эндоскоп проводят в просвет 12-перстной кишки).
Псевдополипы (ложные) полипы
При обследовании они очень напоминают истинный полип, но есть отличия в причинах их появления и в составе:
- Самые частые находки — холестериновые «полипы» (до 70% от всех диагнозов ПЖП (полипов желчного пузыря)). Холертероз полиповидный — это скопление холестериновых отложений, зафиксированное на стенках пузыря. При обследовании они не смещаются в просвете органа, чем отличаются от камней ЖП. Такие образования не стоит торопиться оперировать, они могут уменьшиться при применении урсодезоксихолевой или хенодезоксихолевой кислот. И в данном случае ответ на вопрос: может ли исчезнуть полип желчного пузыря может быть положительным. Рыхлые холестериновые камни, прикрепленные на стенках ЖП очень трудно отличить от истинного полипа (помогает динамическое наблюдение, пробное лечение УДХк или ХДХк).
- Очаговый аденомиоматоз – происходит впячивание внутренней оболочки в утолщенный средний слой (мышечную стенку) желчного пузыря. В результате формируется ложный дивертикул (расширенный синус Рокитанского-Ашофа). Такое образование подлежит динамическому наблюдению и контролю.
- Воспалительные «полипы». Представляют собой грануляции (разрастания) клеток. Это воспалительная реакция органа на повреждение (например, камнями) или на хроническое воспаление. Лечить стоит не само образование, а причину, ставшую провоцирующим фактором.
Истинные полипы желчного пузыря
Истинные ПЖП появляются из железистой ткани (аденомы и аденокарциномы). Составляют небольшой процент среди новообразований ЖП.
Чем опасен истинный полип желчного пузыря? Тем, что он часто является источником образования злокачественных опухолей, то есть ткани полипа подвергаются онкологической трансформации. Желчный пузырь с истинным полипом подлежит хирургическому удалению.
Важные моменты при решении вопроса о необходимости операции:
- форма;
- размер;
- расположение;
- количество;
- скорость роста;
- наличие сопутствующей патологии желчного пузыря (камней, воспаления);
- характер распространения процесса;
- выраженность симптомов.
При диагностике важно оценить форму полипа. Если он на широком основании (т.н. сидячий полип) его нужно удалить. Как правило подобные разрастания часто малигнизируются (перерождаются в рак).
Размер ПЖП определяют на этапе инструментального обследования (ТАУЗИ). Если полип желчного пузыря 10 мм и более — это является показанием к операции.
Обнаружение 2 и более полипов также является показанием к операции.
Расположение ПЖП в пузырном протоке ставит вопрос о необходимости удаления образования, так как при такой локации пациенты часто жалуются на сильные боли, тошноту и др.
Все, что может свидетельствовать о раковой природе ПЖП – агрессивный рост с вовлечением всех стенок пузыря, увеличение размеров более чем на 2 миллиметра в год является показанием к операции.
Лечение полипов желчного пузыря
Какой врач лечит полипы желчного пузыря? Обязательна консультация гастроэнтеролога. Обычно терапевт или гастроэнтеролог — именно те доктора, кто направляет пациента на УЗ исследование. При выявлении проблемы необходима консультация хирурга.
После проведения консультации и обследований решается вопрос – необходима ли операция, или следует применить консервативное лечение (диета, урсодезоксихолевая кислота) и проследить за динамикой развития образований.
Если принято решение о проведении операции, как правило, проводится лапароскопическая (эндоскопическая) холецистэктомия. Операция зарекомендовала себя как наилучший метод с точки зрения прогноза (не будет рецидивов) и с точки зрения скорости восстановления пациента. Она малотравматична.
Во время такого вмешательства через маленькие проколы на передней брюшной стенке (обычно их 4, но количество может меняться), под контролем эндоскопической видеокамеры, производят удаление всего желчного пузыря. Выписывается пациент уже на 2-3 сутки, а вставать с постели начинает уже в день операции. После заживления проколов следы операции практически не заметны.
Операции по удалению полипов без холецистэктомии (когда желчный пузырь остается) не получили хорошей оценки специалистов. Причина — возможное возникновения рецидивов. Полипы могут образоваться снова и тогда все равно придется убирать ЖП. А также по причине частых осложнений по типу дисфункции ЖП, когда орган перестает нормально функционировать из-за послеоперационного рубца или спаек на месте хирургического вмешательства.
После операции
После удаления желчного пузыря, по отзывам прооперированных пациентов, особого дискомфорта или изменений в привычном образе жизни не бывает. Рекомендовано следить за диетой, соблюдая общие рекомендации по здоровому питанию. Регулярно, дробными порциями принимать пищу (3-4 раза в день), не потреблять много рафинированных жиров (жареное), пряных и острых блюд, алкоголя. Умеренность, регулярность и здоровая еда – вот основные моменты в рекомендациях по питанию людей после холецистэктомии, если нет дополнительных ограничений.
Источник