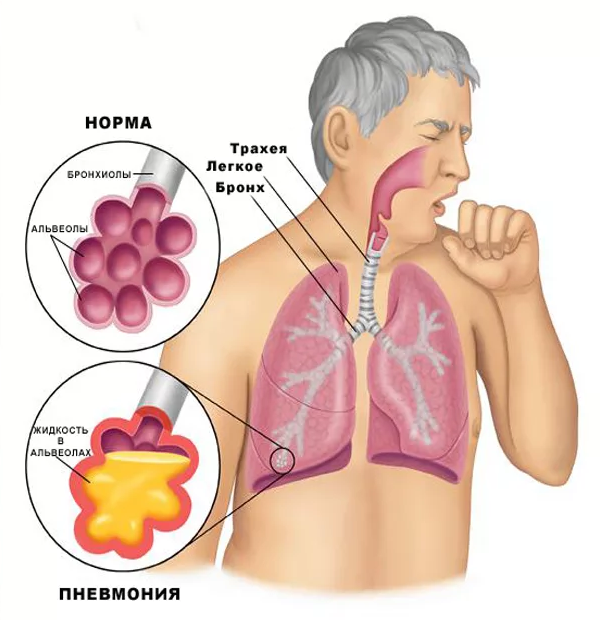
Современные методы терапии воспаления легких
Комплексный подход к лечению заболевания — основополагающий аспект терапии. Её объем зависит от тяжести состояния пациента. Лечение включает назначение медикаментов как антибактериальных, так и иных препаратов, направленных на устранение причины пневмонии и профилактику осложнений. Немедикаментозное лечение подразумевает режим, питание, физиопроцедуры. Тяжелое течение воспаления легких сопровождается дезинтоксикационной, гормональной противовоспалительной и госпитальной терапией, реанимационными мероприятиями.
Медикаментозная
При лечении пневмонии в первую очередь после постановки диагноза выбирают антимикробный препарат (АМП). На начальном этапе болезни невозможно применение этиотропной терапии. Это значит, что назначить лекарство, которое будет действовать непосредственно по плану на возбудителя не удается, по причине необходимости идентификации микроорганизма в течение минимум 18-24 часов.
Дополнительно необходимо определить чувствительность возбудителя к антибактериальным препаратам. На данный анализ потребуется 5-6 дней.
На основании возраста и жалоб пациента, анамнеза заболевания, тяжести воспаления и наличия осложнений, сопутствующих патологий, врач выбирает одну из рекомендованных схем (согласно клиническим протоколам).
Группами выбора для антибиотикотерапии являются макролиды, фторхинолоны и некоторые β-лактамы. Эти препараты способны обезвредить большинство бактерий, являющихся причинами внебольничной пневмонии. Эмпирическая терапия, исходя из тяжести течения заболевания, может проводится дома или в стационаре. При назначении перечня медикаментов на дому выбирают следующие средства:
• у пациентов без сопутствующих патологий, не принимавших последние 3 месяца АМП, — амоксициллины или макролиды (медикаменты на основе азитромицина, кларитромицина);
• у больных с интеркуррентными заболеваниями, отягощенным течением воспаления, принимавших последние 3 месяца АМП, — защищенные амоксициллины клавулановой кислотой) или макролиды (азитромицин, кларитромицин), или фторхинолоны (левофлоксацин, моксисифлоксацин, гемифлоксацин).
Антимикробные препараты для лечения пневмонии:
β-лактамные антибиотики
• Незащищенные амоксициллины (Амоксициллин, Амоксикар, Флемоксин солютаб)
• Защищенные амоксициллины (Амоксиклав, Аугментин, Амоклав)
• Цефуроксим аксетил (Зиннат, Зинацеф, Аксеф, Цефоктам)
Макролиды
• Кларитромицин (Фромилид, Клацид, Клабакс)
• Рокситромицин (Рулицин, Рулид, Ромик)
• Азитромицин (Азибиот, Сумамед, Азимицин)
Фторхинолоны (при легочной патологии)
• Левофлоксацин (Таваник, Лебел, Левоксимед)
• Моксифлоксацин (Моксифур, Авелокс, Симофлокс)
• Гемифлоксацин (Фактив)
Эффективность терапии оценивается по прошествии 48-72 часов. Если наблюдается положительная динамика, лечение продолжают. При ухудшении состояния врач меняет основной АМП.
Важно! Частая смена антибиотиков во время лечения может стать причиной развития резистентности и в будущем снизить эффект от антибиотиков.
Осложненные и тяжелые разновидности пневмонии купируются только в условиях стационара, и включают введение лекарственных средств в мышцу или в вену с целью ускорения действия средств.
Этиотропная
Если должного эффекта от лечения не наблюдается, и известен возбудитель, используют более точную этиотропную терапию.
Структура возбудителей воспаления легких разнообразна, классифицируют микроорганизмы следующим образом:
1. Пневмококки (St. pneumoniae), золотистый стафилококк (MRSA, MSSA), синегнойная палочка (Ps.aeruginosa) — составляют до 60% всех случаев заболевания.
2. Внутриклеточные микроорганизмы (М. pneumoniae, С. pneumoniae). Микоплазмы и хламидии инициируют 20-30% пневмоний и имеют атипичное течение.
3. Гемофильная палочка (Н. influenzae), Klebsiella pneumoniae, Legionella pneumoniae у взрослых вызывают пневмонию в 5% случаев.
В структуре возбудителей внебольничной пневмонии лидирует пневмококк. Лечение подразумевает назначение защищенных β-лактамов, например, Аугментина, Амоксиклава, Уназина, Сулациллина. Спектр их активности включает стафило- и стрептококки, кишечную группу бактерий, гемофильную палочку, анаэробы.
При отсутствии устойчивости применяют цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим, цефтибутен). Применяют и альтернативные вспомогательные препараты: макролиды (кларитромицин, азитромицин), фторхинолоны для лечения легочной патологии (левофлоксацин, моксифлоксацин, гемифлоксацин). В тяжелых случаях назначают резервные АПМ: ванкомицин, линезолид.
Важно! Применение нереспираторных фторхинолонов (пефлоксацин, ципрофлоксацин, норфлоксацин и др.) считается нерациональным.
Схожие принципы лечения и у внебольничной пневмонии, вызванной гемофильной палочкой или кишечной группой бактерий.
В случаях, когда возбудителем выступает золотистый стафилококк, особое внимание уделяют такому фактору, как MRSA/MSSA (метициллинрезистентный/чувствительный стафилококк). При чувствительной к метициллину разновидности MSSA применяют стандартную терапию, и выбирают один из следующих препаратов:
амоксициллин/клавуланат (Аугментин, Амоксиклав),
амоксициллин/сульбактам (Уназин, Сулациллин), цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим, цефтибутен), линкозамиды (линкомицин, клиндамицин).
Если же форма пневмонии тяжёлая и обнаружен MRSA, то используют препараты резерва: линезолид, ванкомицин. Атипичные формы пневмонии лечат медикаментами из группы макролидов или тетрациклинов (доксициклин), или респираторных фторхинолонов.
Патогенетическая
Специфическая патогенетическая терапия актуальна при выявлении тяжелых и затяжных форм внебольничной пневмонии у взрослых. Патогенетическая терапия подразумевает:
• иммунозаместительную терапию;
• дезинтоксикационную терапию;
• лечение сосудистой недостаточности;
• лечение гипоксии или эффективная респираторная поддержка;
• коррекция перфузионных нарушений;
• лечение бронхиальной обструкции;
• противовоспалительная терапия.
В тяжелых случаях течения внебольничной пневмонии целесообразно усиление защитных сил. С данной целью ее можно вылечить применяя препараты иммуномодулирующего назначения (интерфероны, Левамизол, Зимозан, Диуцифон, Т-активин, Тималин, Полиоксидоний, Изопринозин).
Иммунозаместительная и иммуномодулирующая терапия назначается только по рекомендации врача, так как при сильном ослаблении организма пациента данный вид препаратов может ухудшить состояние.
При ассоциации бактерии и вируса в организме пациента целесообразно назначить антигриппозный у-глобулин, противовирусные средства (Рибавирин, интерфероны). Вирусную гриппозную пневмонию лечат препаратом Тамифлю.
В случае тяжелого стафилококкового воспаления проводят пассивную иммунизацию сывороткой (гипериммунная антистафилококковая) или стафилококковым антитоксином.
Из других способов патогенетической терапии важным является коррекция бронхиальной обструкции.
Возбудители пневмонии способствуют тому, что проходимость бронхов значительно уменьшается за счет сужения их просвета, особенно при атипичных формах воспаления.
Назначают Беродуал, Пульмикорт, Беротек, Сальбутамол, Атровент. Средства с бронхолитическим действием, т.е. направленные на расширение бронхов, лучше вводить ингаляционно. Так повышается их эффективность. Из таблетированных препаратов эффективны Теопэк и Теотард.
Используют средства, разжижающие мокроту: амброксол, АЦЦ, бромгексин Средство сочетанного действия Джосет позволяет расширить бронхи и облегчить выведение мокроты. Благоприятно воздействует и теплое щелочное питьё: молоко, минеральная вода.
К средствам неспецифической терапии относятся витамины А, С, Е, группы В. Также благоприятно влияют на восстановление организма адаптогены: элеутерококк, настойки лимонника и женьшеня.
Дезинтоксикационная
Данный вид терапии проводится с целью устранения токсического влияния на организм продуктов распада бактерий. Специфические процедуры, такие как внутривенные капельные вливания физиологического раствора, глюкозы проводятся при тяжелом состоянии. В большинстве случаев эффективным является обильное питьё.
Немедикаментозная
Наряду с лечением антибактериальными препаратами актуальна немедикаментозная поддержка организма. В первую очередь больным рекомендуют обильное щелочное питьё. Можно использовать теплое молоко или минеральную воду.
Эффективны дыхательные упражнения. Они улучшают дыхательную подвижность грудной стенки, укрепляют дыхательные мышцы. ЛФК проводят с помощью различных специальных приборов или непосредственно гимнастикой. Упражнения, так же как и другие вспомогательные мероприятия, начинают проводить не раньше 3 дня после нормализации температуры.
Возможно применение массажа (вибрационного или вакуумного). Данные процедуры проводятся также после стабильного улучшение состояния. Вибрационный массаж выполняется с помощью специальных вибромассажёров с заданной амплитудой. Для вакуумного массажа используют банки, которые благодаря созданию отрицательного давления улучшают местное кровообращение и вызывают рефлекторное раздражение, расширение сосудов. Такие процедуры облегчают дренирование лёгких, и уменьшают воспалительный процесс в альвеолярной ткани.
Физиотерапия
В качестве мероприятий, целью которых считается восстановление дренажной способности бронхов, улучшение отхождения мокроты и нормализация резистентности организма, используют физиотерапию.
Данное вспомогательное лечение назначается только после достижения показателей температуры 37°С. Среди процедур наиболее эффективными считаются:
• ингаляции бронхолитиков через небулайзер или ультразвуковой ингалятор;
• местная УВЧ терапия;
• местное УФО;
• электрофорез антимикробного препарата.
Источник
Какие витамины и иммуномодуляторы стоит принимать при пневмонии
Пневмония часто развивается при слабом иммунном ответе, когда организм не может бороться с болезнетворными микроорганизмами. При пониженном и ослабленном иммунитете болезнь протекает долго и тяжело.
Кроме того, при лечении пневмонии у взрослых в основном используются антибиотики, которые подавляют рост полезных кишечных микроорганизмов и других биотопов, играющих значительную роль в формировании иммунного ответа.
Профилактика пневмонии и реабилитационный период сопровождаются приемом витаминов и средств, стимулирующих и модулирующих иммунитет.
Витамины
Чтобы предотвратить развитие пневмонии и ускорить процесс выздоровления, организм должен получать следующие витамины:
- Омега-кислоты и витамин D укрепляют и восстанавливают клеточные мембраны, предотвращая их разрушение при воспалении легочной ткани. Вещества способствуют быстрому заживлению очагов, зараженных бактериями и вирусами.
- Витамины A, E и C являются антиоксидантами, что означает их способность бороться с окислительным стрессом, процессом, контролируемым свободными радикалами. Антиоксиданты улавливают свободные радикалы, образующиеся во время воспаления. Витамины повышают сопротивляемость организма инфекциям, предотвращая превращение ОРЗ в пневмонию.
- Аскорбиновая кислота (витамин С) укрепляет стенки сосудов, предотвращая разрушение капилляров, что очень важно при вирусных инфекциях для профилактики интерстициальной пневмонии и геморрагического синдрома. Поэтому ударные дозы этого витамина рекомендуются при простуде и гриппе. Его также следует принимать курильщикам.
- Витамины группы B (B1, B6, B3, B9, B12) усиливают и нормализуют иммунный ответ. Они поддерживают организм в борьбе с бактериальными токсинами и предотвращают развитие осложнений.
Чтобы не допустить развития болезни, необходимо сделать упор на антиоксиданты и кислоты омега-3. После пневмонии полезные витамины B и D. Антибиотики уменьшают количество полезной кишечной флоры, вырабатывающей витамин B, поэтому их запасы должны быть восполняется с помощью синтетических средств.
Наиболее важными микроэлементами, способствующими профилактике пневмонии и выздоровлению от болезней, являются селен, железо и цинк. Селен — сильный антиоксидант, железо восстановит правильный уровень гемоглобина, цинк ускорит регенерацию тканей. Кроме того, калий поддерживает работу сердца, что важно после осложненной пневмонии.
Не менее важно введение никотиновой кислоты (PP или B3). Это вещество активно стимулирует клеточный метаболизм, а также регулирует работу костного мозга, которая нарушается после антибактериальной терапии. После длительного лечения антибиотиками примите фолиевую кислоту (B9).
Витамины — это биологически активные вещества, кофакторы важных биохимических реакций. Однако во время острого инфекционного процесса ускорение определенных клеточных химических реакций может привести к усилению воспалительной реакции.
Тканевые реакции могут проявляться отеком слизистой дыхательных путей, аллергической реакцией. На фоне приема витаминов и других препаратов (антибиотиков, глюкокортикоидов, противовоспалительных средств) нагрузка на печень значительно возрастает.
Витаминно-минеральные комплексы
Наиболее популярными витаминно-минеральными комплексами, применяемыми в профилактике и реабилитации после пневмонии, являются:
- Супрадин — витамины и минералы, которые необходимы организму после болезней и для восстановления нормальной деятельности иммунной системы.
- Дуовит — поливитаминный комплекс, положительно влияющий на все органы и системы, в том числе на дыхательную систему. Принимать нужно пожилым людям после пневмонии, а также заядлым курильщикам.
- Компливит актуален в период авитаминоза и резкого учащения ОРЗ.
- Витрум — помогает беременным и беременным женщинам избежать респираторных инфекций.
Иммуномодуляторы
Специальные препараты, называемые иммуностимуляторами и иммуномодуляторами, используются для нацеливаниявосстановить и оптимизировать иммунную силу организма. Их прием осуществляется с целью профилактики осложнений вирусных респираторных заболеваний, при лечении хронических патологий, которые часто рецидивируют. Лекарства нормализуют иммунную систему.
Стимуляторы активируют и укрепляют, прежде всего, клеточную часть иммунитета. Это приводит к увеличению количества иммунокомпетентных клеток, быстрому ответу макрофагов, лимфоцитов на внедрение микроорганизмов. Эти факторы более актуальны при частых вирусных инфекциях, которые могут осложняться пневмонией.
Модуляторы — это агенты, регулирующие иммунитет, то есть уравновешивающие работу клеточных и гуморальных клеток. Количество клеток, ответственных за иммунный ответ, не увеличивается, но их функции нормализуются. Они предпочтительны для использования при частых бактериальных инфекциях.
Иммуномодуляторы и стимуляторы могут быть:
- Натуральные, полученные из органов животных или тканей человека (интерфероны, препараты тимуса);
- искусственный.
Популярные препараты
Модуляторы иммунитета назначают для предотвращения развития осложнений при распространенных инфекционных заболеваниях, таких как хронический бронхит, его обструктивная форма, синусит, пневмония в анамнезе и так далее. К наиболее популярным препаратам этой группы относятся:
- Лекарства, содержащие лизаты бактерий, действуют как прививки. Эти лекарства содержат бактериальные компоненты, которые вызывают в организме иммунный ответ против соответствующих микроорганизмов. Благодаря этому при контакте с настоящими бактериями организм готов к полноценной борьбе. Реже развивается осложнение в виде пневмонии. Часто применяется у детей.
- Препараты на основе интерферона — это натуральные лекарства, полученные из крови донора. Продукт лейкоцитов человека помогает в уничтожении вирусных и бактериальных агентов. Эти препараты необходимы для восполнения недостатка собственного интерферона, так как его продукция снижается у некоторых людей (особенно у детей) во время болезни. Их назначают с профилактической целью и входят в комплексную терапию вирусных и бактериальных пневмоний.
- Средства, инициирующие выработку интерферона, назначаются с профилактической целью, а также в составе комбинированной терапии пневмонии.
- Азоксимера бромид — популярный иммуномодулятор при респираторных заболеваниях. Применяется в составе комплексного лечения. Он активирует фагоциты, образование антител и интерферона.
- Оксиэтиламмоний метилфеноксиацетат — адаптогенный иммуномодулятор, стимулирующий выработку интерферона, активирующий функции фагоцитов. Это важно при длительном лечении пневмонии антимикробными препаратами для восстановления иммунной функции.
Лекарства, стимулирующие иммунитет, назначает только врач. При лечении заболеваний легких широко используются следующие средства:
- Глюкозаминилмурамлдипептид. Это мощное средство, которое применяется при туберкулезе, длительной пневмонии, хронических респираторных заболеваниях. Препарат способствует разрастанию лимфоцитов, активирует выработку антител.
- Стимуляторы на основе молекул ДНК и РНК. Они обладают выраженными лечебными и противовоспалительными свойствами, активируя все звенья иммунной системы. Значительно при длительной пневмонии, туберкулезе и обструктивных заболеваниях.
- Стимуляторы на основе эхинацеи. Используется для профилактики гриппа и его осложнений, в том числе пневмонии.
Противовирусные препараты используются для предотвращения развития вирусной пневмонии при простудных заболеваниях.
Лекарства могут выпускаться в различных формах, из которых каждый пациент может выбрать наиболее удобную для себя:
Противопоказания
Иммуномодуляторы, а особенно стимуляторы, могут иметь противопоказания, с осторожностью их рекомендуют в следующих случаях:
- при планировании беременности;
- при вынашивании малыша;
- в период лактации;детский возраст до 3 лет;
- пожилые пациенты;
- пациенты с эндокринной патологией.
- Недопустим бесконтрольный и длительный прием таких препаратов, исключено самолечение.
Источник