Как «отбелить» кожу на локтях?
Когда организм недополучает витамины…
Авитаминоз дает о себе знать не только сонливостью и легкой депрессией. Очень часто он проявляется и так: кожа на локтях темнеет и становится сухой, шелушится. К нарушению пигментации приводит недостаток витаминов группы В, восполнить который поможет цельнозерновой хлеб и дрожжи.
Сухость и потемнение кожи возникает и из-за нехватки витамина А. Он есть в желтых, красных и зеленых овощах и фруктах, в ягодах и травах. Из растений и плодов им больше всего богаты морковь, абрикосы, тыква, шпинат и зелень петрушки. Но все же лучший источник этого витамина – печень и рыбий жир, сливочное масло, желтки яиц, цельное молоко и сливки.
Отсутствие в рационе витамина Е также может сказаться на коже: нужно употреблять больше листовых овощей, зерновых (но только неочищенных), отрубей, растительных масел. Не забывайте принимать и поливитамины!
Пигментация из-за дисбактериоза
Дерматологические проблемы – кожа на локтях и коленях утолщается, появляются трещины – возникают и при таком заболевании, как псориаз.
«Виновником» сухости может стать дисбактериоз. Многие люди пытаются лечить это заболевание самостоятельно и принимают антибиотики без назначения врача. Из-за этого «страдает» микрофлора кишечника. Известно, что бактерии, которые обитают в ЖКТ, продуцируют большое количество витаминов – в частности, группы В, которые погибают от лекарств. Поэтому при дисбактериозе происходит нарушение пигментации кожи – она начинает темнеть.
Также этому способствуют различные инфекции и сахарный диабет. При любом подозрении на такие серьезные болезни, необходимо обращаться к врачу – самолечение может усугубить уже существующие проблемы и спровоцировать новые.
Аптечка «скорой помощи»
Если кожа на локтях становится сухой и темнеет из-за постоянного «трения» об стол, ее можно отбелить народными средствами в домашних условиях. Например, при помощи лимонного сока. Для этого долька прикладывается к проблемному участку и накрывается куском пленки.
Схожим эффектом обладает тертый сырой картофель. Кашицу наносят на локти и фиксируют компрессом. Эту процедуру необходимо делать на ночь. Ее продолжительность должна быть не менее трех часов.
Также можно развести яблочный уксус с водой (соотношение 1:1) и смочить этим раствором ватные диски. Компресс держать 20–30 минут, после чего обязательно смазать кожу жирным кремом.
Осветлить кожу помогут ванночки из нашатырного спирта и жидкого мыла. В таком растворе держать локти нужно в течение 20 минут, а после потереть их щеткой и нанести крем.
Не стоит забывать и о скрабе. Его можно сделать самостоятельно: смешайте жирную сметану с крупной солью. Эту смесь нанесите на потемневшую кожу и помассируйте 5–10 минут. Затем смойте и смажьте данный участок тела маслом или питательным кремом.
Когда наступают улучшения?
В период обострений, когда кожа на локтях раздражена, можно использовать такие лечебные средства, как бальзам «Липикар», кремы «Пивиталь» и «Атодерм», мазь «Радевит». Их наносят на очищенную кожу один-два раза в день.
В это время следует отказаться от мыла, заменив его пенящимися средствами, смягчающими кожу. Если она шелушится, делайте компрессы из оливкового масла: их оставляют на всю ночь, закрепив бинтами. Можно просто подержать локти в слегка подогретом растительном масле. Улучшения, как правило, наступают через 10 дней интенсивного ухода, но для стойкого результата необходимо продолжать процедуры в течение месяца.
ЭКСПЕРТНОЕ МНЕНИЕ
Ирина БУРАВЛЕВА, врач-дерматовенеролог Лечебно-оздоровительного центра «Гранд»:
– Дерматологические проблемы могут возникнуть по нескольким причинам. Сухая, грубая и потемневшая кожа на локтях может быть результатом наследственности, экологии, неправильного питания, возникновения различных заболеваний. Использовать средства для отбеливания кожных покровов – например, лимон или мед, а также лекарственные средства на основе трав следует осторожно: некоторые компоненты могут вызвать аллергию. Не стоит всецело доверять народной медицине, ведь такие серьезные болезни, как псориаз или кератоз, с ее помощью вылечить нельзя. При любом подозрении, изменении пигментации кожи, сильном зуде следует обращаться к специалисту: врач поставит точный диагноз, а затем проведет комплексное лечение.
Источник
Черный акантоз ( Пигментно-сосочковая дистрофия кожи )
Черный акантоз – это разновидность приобретенной дистрофии кожи, характеризующаяся папилломатозом, гиперкератозом и гиперпигментацией кожных покровов. Клинически протекает с наличием очагов темной окраски кожи в естественных складках, сосочковых или бородавчатых выростов. Для морфологического подтверждения диагноза проводится биопсия кожи. С целью установления причины дистрофии кожи выполняется лабораторное, томографическое, ультразвуковое обследование. Местное лечение осуществляется с помощью кератолитиков, лазеротерапии, дермабразии. Показана терапия основной патологии.
МКБ-10
Общие сведения
Черный акантоз (пигментно-сосочковая дистрофия кожи) впервые был описан в 1889 г. немецким дерматологом П. Унной и его американским коллегой С. Политцером. Преимущественно встречается у темнокожих (13,3%) и латиноамериканцев (5,5%), среди представителей европейской расы частота не превышает 1%. Заболевание несколько чаще регистрируется у женщин. Считается чувствительным маркером инсулинорезистентности среди людей с избыточным весом. Злокачественный черный акантоз возникает у лиц с онкологическими заболеваниями (2:12 000), преимущественно старше 40-50 лет.
Причины
Черный акантоз чаще всего развивается вторично, на фоне гормональных нарушений, опухолевых процессов, токсических влияний. В некоторых случаях связь с другими факторами не прослеживается, такое состояние расценивается как идиопатическая форма. Причины состояния объединяют в несколько групп:
- Эндокринопатии. Наиболее частой причиной черного акантоза считается гиперинсулинемия и ассоциированные с ней патологии: метаболический синдром, ожирение, СД 2 типа. Инсулинорезистентность также нередко сопутствует СПКЯ, акромегалии, синдрому Иценко-Кушинга, гипотиреозу.
- Побочный эффект фармакотерапии. Дистрофия кожи может возникать при приеме повышенных доз никотиновой кислоты, КОК, стероидных гормонов, гормона роста.
- Злокачественные новообразования. В большинстве случаев злокачественный акантоз этиологически связан с аденокарциномой желудка, прямой кишки, поджелудочной железы, яичников, легких. Реже появляется при лимфоме, остеогенной саркоме, раке молочной железы. Рассматривается как паранеопластический дерматоз.
- Наследственные заболевания. Черный акантоз может встречаться в структуре эктодермальной гидротической дисплазии ‒ синдрома Клоустона, для которого также характерен гипотрихоз, дистрофия ногтей, гиперкератоз. Другая связанная патология — синдром Мишера (СД, имбецильность).
Патогенез
Черный акантоз развивается под воздействием факторов, симулирующих пролиферацию кератиноцитов эпидермиса и дермальных фибробластов. Таким фактором, в частности, может выступать гиперинсулинемия, которая приводит к активации рецепторов инсулиноподобного фактора роста-1. Это в свою очередь запускает процессы неконтролируемой пролиферации эпителиального покрова. Также возможна стимуляция других рецепторов, участвующих в клеточной пролиферации ‒ эпидермального фактора роста (EGF-R) и фактора роста фибробластов(FGF-R).
Возникновению злокачественной формы черного акантоза способствует повышение уровня трансформирующего ростового фактора альфа, который стимулирует рецепторы EGF-R в меланоцитах и кератиноцитах, вызывая гиперпигментацию и пролиферацию клеточных элементов.
В гистологических препаратах обнаруживаются очаги гиперкератоза и акантоза, неравномерное отложение меланина в базальных эпидермоцитах. В дермальном слое определяется гипертрофия сосочков, увеличение числа капилляров, лимфоцитарная инфильтрация вокруг сосудов.
Классификация
Учитывая выявленный этиофактор, в клинической дерматологии принято выделять несколько типов черного акантоза:
- I ‒ доброкачественный наследственный – не связан с эндокринными и онкологическими патологиями, манифестирует в детстве или пубертате;
- II – доброкачественный эндокринозависимый – ассоциирован с инсулинорезистентностью и эндокринопатиями;
- III – ложный черный акантоз или псевдоакантоз – характерен для пациентов с ожирением и смуглой кожей;
- IV – лекарственно-ассоциированный – возникает на фоне приема гормональных ЛС, витамина PP;
- V – злокачественный – выявляется на фоне онкологического заболевания, иногда предшествует обнаружению опухоли.
Симптомы черного акантоза
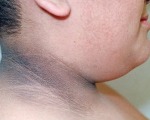
Для рассматриваемого состояния характерна триада клинических признаков: папилломатоз, локальное усиление пигментации, гиперкератоз. Наиболее частыми зонами локализации черного акантоза являются кожные складки в подмышечной зоне, паху, на животе. Несколько реже поражаются локтевые сгибы, бедра, носогубная область, тыльная сторона кистей, анальная область.
Кожа в этих областях приобретает «грязный» цвет: сероватую, бурую окраску. Со временем она утолщается, становится плотной с выраженным кожным рисунком, бархатистой на ощупь. Измененный участок кожи покрывается папилломатозными выростами высотой 5-8 мм. Иногда кожные изменения сопровождаются зудом. Вокруг зоны поражения часто образуются веснушки, себорейные кератомы, фибромы, невусы.
У половины пациентов со злокачественным черным акантозом отмечается поражение слизистых оболочек (выраженные борозды, сосочковые разрастания) и кожи ладоней. При ремиссии онкозаболевания проявления стихают, при рецидивах – усиливаются.
Осложнения
Черный акантоз в большинстве случаев служит маркером заболеваний желез внутренней секреции. Данное состояние считается фактором высокого риска возникновения инсулиннезависимого сахарного диабета. Может указывать на наличие дисфункции яичников, надпочечников, щитовидной железы. Злокачественный вариант является индикатором развития неопластического процесса и, как правило, ассоциирован с его неблагоприятным течением: агрессивным ростом новообразования, метастазированием, множественным опухолевым поражением.
Диагностика
Больным с клиническими проявлениями черного акантоза требуется комплексное лабораторно-инструментальное обследование с привлечением группы специалистов: врача-дерматолога, эндокринолога, онколога, генетика. Необходимо проведение следующих исследований:
- Биохимические и гормональные анализы. Помогают определиться с причиной возникновения черного акантоза. Для этого требуется определение инсулина и глюкозы крови, тиреоидных гормонов, ТТГ, кортизола, тестостерона. При необходимости проводится лекарственный мониторинг, исследуются онкомаркеры.
- Биопсия кожи. Гистологическое исследование участка измененного кожного покрова позволяет выявить патогномоничные морфологические изменения (гиперкератоз, акантоз, скопление меланина и др.).
- Инструментальная визуализация. При предполагаемом паранеопластическом синдроме производится поиск опухоли. С этой целью может назначаться эндоскопическая (гастроскопия, колоноскопия, лапароскопия), ультразвуковая (УЗИ гениталий, почек, органов брюшной полости), рентгеновская диагностика (КТ легких, маммография). Возможно проведение МРТ всего тела в режиме онкоскрининга.
Дифференциальная диагностика
Черный акантоз приходится дифференцировать с другими патологиями, протекающими с явлениями ороговения, изменения окраски кожи, появлением наростов:
- старческим кератозом ‒ характеризуется появлением сухих бородавчатых разрастаний на открытых участках кожи;
- болезнью Аддисона – гиперпигментация образуется на кожных участках, подверженных инсоляции; кожа истончается, отсутствует папилломатоз;
- пеллагрой – эритема, кератоз и слущивание эпителия отмечается на обнаженных участках тела;
- гемохроматозом – бронзовое окрашивание кожи сочетается с поражением внутренних органов;
- болезнью Дарье – подмышечная и паховая область не поражается, вместе с тем часто вовлекается волосистая часть головы;
- ихтиозом – характерно шелушение кожи, но не папилломатоз;
- токсической меланодермией – окрашивание кожи происходит в зоне контакта с веществом-раздражителем.
Лечение черного акантоза
Терапия основного заболевания
Коррекция фоновых нарушений является необходимым условием борьбы с кожными проявлениями. С учетом причины черного акантоза может использоваться следующая тактика:
- Отмена лекарственных препаратов. Если обнаружена связь черного акантоза с передозировкой лекарственных средств, производится корректировка дозы или замена на другие препараты.
- Коррекция эндокринных нарушений. С целью нормализации веса и устранения гиперинсулинемии назначается низкокалорийная диета, прием бигуанидов. При гипотериозе может потребоваться прием левотироксина. Методами выбора при СПКЯ являются гормонотерапия, каутеризация, клиновидная резекция яичников.
- Противоопухолевое лечение. При злокачественной форме черного акантоза показано удаление опухолевого образования. В зависимости от локализации процесса может выполняться гастрэктомия, гемиколэктомия, нефрэктомия, пневмонэктомия, мастэктомия и другие виды радикальных операций. Хирургическое лечение сочетается с лучевой терапией, химиотерапевтическими курсами.
Местное лечение
Локальная терапия направлена на косметическое устранение таких явлений, как гиперпигментация, папилломы, избыточное ороговение кожи. Обычно для этого используются топические ретиноиды, обладающие кератолитическим действием, осветляющие кремы. Подобные средства наносят на пораженную кожу на ночь, а в дневное время используют солнцезащитные средства. Из методов аппаратной косметологии эффективны дермабразия, лазерное отбеливание кожи. Для удаления множественных папиллом используют электрокоагуляцию, лазерную, радиоволновую деструкцию.
Прогноз и профилактика
Течение доброкачественного черного акантоза благоприятное. Проявления регрессируют после устранения первопричины (отмены медикаментов, коррекции эндокринных расстройств). При злокачественном типе прогноз неблагоприятен: летальный исход обычно наступает в ближайшие 2 года по причине запущенности онкопроцесса.
Профилактика предполагает поддержание нормального веса, коррекцию метаболических нарушений, прием ЛС строго в соответствии с назначениями лечащего доктора. Необходимо раннее обращение к дерматологу при изменении пигментации или рельефа кожного покрова.
Источник