Менингиома головного мозга
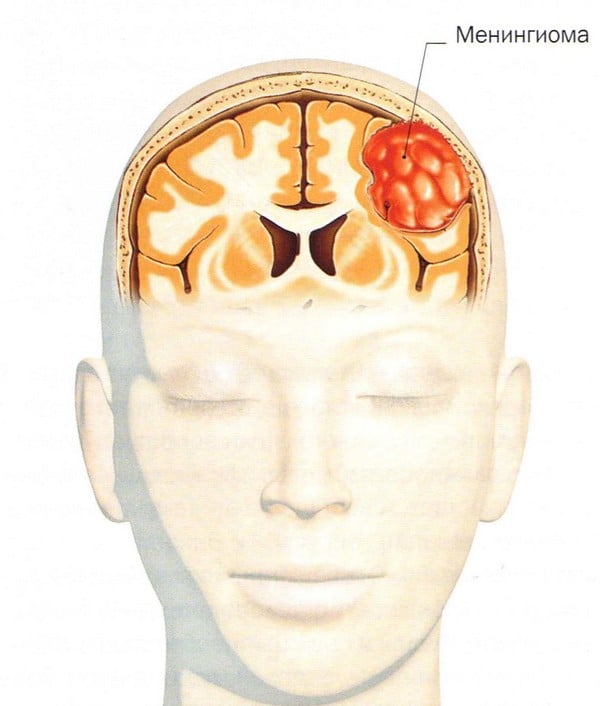
Менингиома головного мозга (код по МКБ 10 – D32.0) представляет собой новообразование, которое происходит из арахноидальной (паутинной) оболочки мозга. Менингиома головного мозга морфологически имеет четкие очертания и выглядит как подковообразный или шаровидный узел, чаще всего сращенный с твердой оболочкой мозга.
В Юсуповской больнице для лечения менингиомы квалифицированные специалисты применяют самые передовые технологии и проверенные временем эффективные методы: лучевую терапию, стереотаксическую радиохирургию, качественное удаление менингиомы головного мозга. Восстановление после операции проводится в отделении реабилитации Юсуповской больницы под тщательным наблюдением компетентных врачей-реабилитологов и внимательного медицинского персонала.
Менингиома: что это такое?
Как правило, менингиома имеет доброкачественный характер, однако, как и любая другая опухоль, локализованная внутри черепной коробки, доброкачественная менингиома головного мозга считается относительно злокачественной, сопровождающейся симптомами, связанными со сдавлением мозгового вещества. Злокачественная опухоль головного мозга (менингиома) — менее распространенное заболевание, для которого характерен агрессивный рост и высокая частота рецидивов после хирургического лечения.
Наиболее часто менингиома мозга локализуется в области большого затылочного отверстия, больших полушарий, пирамиды височной кости, крыльев клиновидной кости, тенториальной вырезки, парасагиттального синуса и мостомозжечкового угла.
В большинстве случаев менингиома находится в капсуле. Опухоль не характеризуется образованием кист, может быть маленькой, всего несколько миллиметров или достигать больших размеров — свыше 15 сантиметров в диаметре. Если менингиома растет в сторону мозга, то образуется узел, который со временем начинает сдавливать мозговое вещество. Если опухоль растет в сторону костей черепа, то со временем она прорастает между клетками кости и вызывает утолщение и деформацию кости. Опухоль может расти одновременно в сторону кости и мозга, тогда образуются узлы и деформация костей черепа.
Причины развития
Прямые причины развития менингиом на сегодняшний день достоверно не изучены. Однако существует ряд факторов, которые могут провоцировать их возникновение:
- чаще всего менингиома головного мозга диагностируется у пациентов зрелого возраста, после 40 лет;
- известно, что женщины подвержены развитию менингиомы мозга больше, чем мужчины. Это обусловлено тем, что на рост опухоли оказывают большое влияние женские половые гормоны;
- возникновение различных новообразований в головном мозге нередко связано с высокими дозами ионизирующего излучения;
- влияние таких негативных факторов, как химические и токсические вещества, травма, воздействие мобильного телефона и других;
- немалая роль в развитии менингиомы принадлежит генетическим заболеваниям, одним из которых является нейрофиброматоз второго типа, вызывающий множественные злокачественные менингиомы.
Симптомы и признаки
Менингиома головного мозга (МКБ 10 – D32.0) отличается относительно медленным ростом, поэтому достаточно долго может развиваться бессимптомно.
Одним из первых симптомов является головная боль – тупая, распирающая или ноющая. Она отличается разлитым характером и локализацией в области затылка, лба или висков.
Возникновение других симптомов связано с локализацией опухоли (сдавлением тех или иных структур головного мозга). Подобная симптоматика называется очаговой.
Менингиома головного мозга может подозреваться в случае наличия следующих симптомов:
- парезов конечностей (выраженной слабости, снижения чувствительности, появления патологических рефлексов);
- выпадения полей зрения и иных зрительных расстройств (снижение остроты зрения, двоение в глазах). Характерным признаком является птоз – опущение верхнего века;
- ухудшения слуховой функции;
- снижения или полной потери обоняния, обонятельных галлюцинаций;
- эпилептиформных припадков;
- психоэмоциональных нарушений, поведенческих расстройств – такими симптомами чаще всего проявляется менингиома лобной доли головного мозга;
- нарушений мышления;
- нарушения координации и походки;
- повышения внутриглазного давления;
- тошноты и рвоты, не приносящей облегчения.
При нарушении оттока ликвора отмечается возникновение гидроцефалии, отека головного мозга, вследствие чего у пациентов появляются упорная головная боль, головокружения, психические расстройства.
Диагностика
Наиболее информативными и точными методами диагностики менингиомы являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Как правило, данные исследования проводят с контрастированием. КТ и МРТ позволяют определить размер опухоли, её локализацию, степень поражения окружающих тканей и возможные осложнения.
Для определения химического профиля и характера новообразования применяют магнитно-резонансную спектроскопию (МРС). Установить очаги рецидива менингиомы позволяет позитронно-эмиссионная томография (ПЭТ).
Вспомогательным методом, позволяющим определить характер кровоснабжения опухоли, является ангиография. Данное исследование нередко используется в процессе предоперационной подготовки.
Различают 11 видов доброкачественных менингиом:
- менинготелиальные менингиомы – 60%;
- переходные менингиомы – 25%;
- фиброзные менингиомы – 12%;
- редкие виды менингиом – 3%.
Опухоль мозга может располагаться на разных участках головного мозга:
- конвекситальная опухоль – 40%;
- парасаггитальная – 30%;
- базальное расположение опухоли – 30%.
Менингиома головного мозга лобной доли
Менингиома лобной области образуется очень часто, в большинстве случаев длительное время не беспокоит больного. Если менингиома расположена в правой лобной доли, то симптомы будут проявляться на противоположной стороне тела.
Причины развития менингиомы лобной области различные: черепно-мозговая травма, воспалительное заболевание оболочек мозга, генетическая предрасположенность, пища с высоким содержанием нитратов, нейрофиброматоз и другие причины. Доказанной причиной развития опухоли считается радиоактивное облучение, все остальные причины относятся к факторам риска.
Менингиома лобной области может вызывать ухудшение зрения, головную боль, парез мимических лицевых нервов, мускулатуры рук, вялость и другие симптомы.
Анапластическая менингиома
Анапластическая менингиома – это опухоль головного мозга 3 степени злокачественности, в течение трех лет после лечения у всех больных происходит рецидив опухоли.
Менингиома парасаггитальная
Менингиома парасаггитальная располагается в затылочной, теменной или лобной части вдоль продольной средней линии. Нередко эта опухоль сопровождается патологическим увеличением содержания костного вещества в костной ткани. Менингиомы парасаггитальные, растущие в лобной части головы, вызывают:
- повышение внутричерепного давления;
- развитие застойных дисков зрительного нерва на глазном дне;
- сильную тошноту и рвоту, головную боль;
- эпилептические припадки.
Парасаггитальная менингиома теменной области головы характеризуется нарушением чувствительности и эпилептическими припадками. Менингиома затылочной области характеризуется повышением внутричерепного давления, беспокоят галлюцинации.
Атипичная менингиома
Атипичная менингиома головного мозга – это опухоль 2 степени злокачественности, рецидив опухоли возникает у 30% больных в течение 10 лет после лечения.
Менингиома фалькс
Опухоль, растущая из большого серповидного отростка мозга, называется менингиома фалькс. Со временем опухоль прорастает в сагиттальный венозный синус, возникает нарушение венозного кровообращения, внутричерепная гипертензия. Рост опухоли вызывает следующие негативные симптомы: эпилептические припадки, нарушение чувствительности и двигательной активности ног, тазовые нарушения.
Лечение
Менингиома очень часто вызывает развитие отека окружающих тканей, что влияет на появление различных негативных симптомов. Для снятия отека назначают стероидные препараты. Лечение менингиомы зависит от типа и размера опухоли, ее локализации, состояния здоровья и возраста пациента.
Согласно данным медицинской статистики, в 90% случаев менингиомы головного мозга представляют собой доброкачественные опухоли, для которых характерно медленное развитие и отсутствие сопутствующего поражения жизненно важных органов.
Злокачественные образования отличаются быстрым ростом, наличием метастазов в любых других органах человеческого организма.
Удаление опухоли
Удаление менингиомы проводится не всегда. Чаще всего за доброкачественной опухолью устанавливается наблюдение. Хирургическое вмешательство требуется, если менингиома злокачественная и увеличивается в размерах.
Основным методом лечения растущей доброкачественной и злокачественной опухоли является операция по удалению менингиомы головного мозга. Очень важно выполнить грамотное удаление новообразования. Последствия некорректного хирургического вмешательства, при котором были поражены окружающие ткани мозга или венозные синусы могут быть весьма плачевными. Такая операция может стать причиной значительного снижения качества жизни больного, поэтому нередко нейрохирурги оставляют часть раковых тканей, постоянно контролируя их рост.
Злокачественные менингиомы имеют склонность рецидивировать, что требует проведения повторного хирургического вмешательства.
Последствия операции
В зависимости от расположения опухоли и ее размера, после операции могут развиться осложнения: ухудшение или потеря зрения, частичная или полная потеря памяти, парез конечностей, нарушение концентрации внимания, изменение характера, личности, отек мозга, кровотечение.
Лучевая терапия
Лечение менингиомы мозга без операции предполагает применение методов лучевой терапии, которые используются при отсутствии возможности эффективного удаления опухоли хирургическим путем. Патологические клетки разрушаются под воздействием высоких доз рентгеновского облучения. Применение стандартной лучевой терапии нецелесообразно для лечения пациентов с диагнозом «большая менингиома головного мозга». Однако лечение без операции в таких случаях малоэффективно.
При локализации опухоли в труднодоступном для нейрохирурга месте, либо при близком расположении к ней зон, повреждение которых может привести к нарушению жизненно важных функций, специалисты Юсуповской больницы отдают предпочтение стереотаксическим методам. Данный вид терапии может применяться для лечения опухолей большого размера. В основе стереотаксической радиохирургии лежит прицельное облучение опухолевого образования лучами, расположенными под разными углами.
Часто стереотаксический метод комбинируют с хирургическим лечением – при наличии противопоказаний для удаления опухолей обычным способом.
Для лечения доброкачественных менингиом головного мозга не применяется химиотерапия.
Рецидивы
При обнаружении у больного доброкачественной, четко ограниченной менингиомы, не проросшей в окружающие ткани, хирургическое вмешательство чаще всего обеспечивает полное выздоровление.
Однако необходимо помнить, что после удаления даже доброкачественных менингиом могут возникнуть рецидивы. Рецидивы атипичных менингиом регистрируются почти в 40% случаев, злокачественных – в 80%.
Развитие рецидивов в течение пяти лет после операции зависит и от локализации опухоли.
Реже всего возникают рецидивы при менингиоме, локализованной в своде черепа, чаще – в области турецкого седла и тела клиновидной кости. Наиболее часто рецидивируют опухоли, поражающие клиновидную кость и пещеристый синус.
Реабилитация
Реабилитационный период после операции длится, как правило, 7-8 недель. В первую, щадящую неделю пациенту необходимо строгое соблюдение постельного режима, режима сна и отдыха, исключение стрессов, лечебная гимнастика, правильное питание, отказ от физических нагрузок.
Стационарный медицинский контроль необходим пациентам, которым была удалена атипичная или злокачественная менингиома головного мозга. Операция стереотаксическим методом проводится для увеличения продолжительности ремиссии в случае выявления рецидива на ранних стадиях развития.
Полное выздоровление может быть гарантировано только в случаях, когда абсолютно удалена менингиома головного мозга. Прогноз жизни без операции менее благоприятен.
Для того, чтобы сократить реабилитационный период после операции, специалисты Юсуповской больницы проводят мероприятия, способствующие более быстрому восстановлению пациентов: медикаментозную терапию (больному назначается прием препаратов, снижающих внутричерепное давление, снимающих отек и воспаление, купирующих неврологические проявления), физиотерапию и др.
Пройти диагностику и лечение злокачественных и доброкачественных опухолей можно в Юсуповской больнице, которая оснащена инновационным оборудованием. Высококвалифицированные специалисты работают только в поле доказательной медицины с применением стандартов, протоколов и лечебных подходов ведущих стран мира. Записаться на консультацию можно по телефону и через форму записи на сайте.
Источник
Витамины: вред и польза для онкологического пациента
Пища является одним из важнейших звеньев жизнедеятельности, которые определяют работоспособность и состояние организма в целом. Любой продукт обогащен набором питательных веществ в различных пропорциях, которые выполняют определенные функции в биохимических процессах организма. И витамины не исключение.
Что такое витамины, и зачем они нужны?
Пищевая ценность продуктов питания определяется содержанием в них белков, жиров и углеводов. Однако практический опыт врачей и клинические наблюдения говорят о ряде специфических заболеваний, как, например, цинга, которые напрямую связаны с дефектами питания и недостатком витаминов, хотя оно может быть сбалансированным по основным компонентам.
Витамины – это органические соединения различной химической природы, которые при употреблении в ничтожно малых количествах обеспечивают протекание биохимических и физиологических процессов, при этом они не включаются в структуру тканей. Они синтезируются в основном растениями, частично — микроорганизмами. В организме человека они не образуются и поэтому являются для нас незаменимыми пищевыми факторами, необходимыми для нормальной жизнедеятельности, хотя в качестве источника энергии они организмом не используются.
По растворимости витамины делят на две группы:
К жирорастворимым относят витамины: А, D, Е, К.
Важно отметить, что жирорастворимые витамины при избыточном поступлении с пищей легко накапливаются в организме, в первую очередь в жировой ткани и печени. Избыток этих витаминов может привести к очень серьезным последствиям.
Водорастворимые витамины (витамины группы В, витамины С, Н, Р) в существенных количествах в организме не накапливаются и при избытке выводятся с мочой.
Витаминоподобные вещества – это группа органических соединений, которые обладают высокой биологической активностью и подобны витаминам, но в отличие от истинных витаминов, большинство из них может синтезироваться в необходимых количествах в организме человека в процессе нормального обмена веществ.
Витамины в организме человека не синтезируются, но при этом являются незаменимыми веществами, потому что, проще говоря, ни один биохимический процесс в организме не может проходить без участия витаминов. Они катализаторы процессов, то есть они их, можно сказать, запускают. Следовательно, говорить о том, что они на 100% вредны для организма человека, в том числе и для того, кто страдает онкологическим заболеванием, это некоторое лукавство. Без витаминов прекратятся все биохимические реакции, которые обеспечивают жизнедеятельность этого самого организма.
Потребность в витаминах определяется полом, возрастом, физиологическим состоянием и физической активностью. А также большое влияние на их необходимость оказывают преобладание углеводов или белков в диете, количество и качество жиров, а также климатические условия проживания.
Чем опасен недостаток и избыток витаминов в организме?
Недостаток поступления витаминов с пищей, нарушение всасывания или использования организмом приводит к развитию патологических состояний, называемых гипо- и авитаминозами.
Основные причины гиповитаминозов это:
- недостаток витаминов в пище;
- нарушение всасывания в ЖКТ;
- врождённые дефекты ферментов, участвующих в метаболических превращениях витаминов;
- воздействие на организм структурных аналогов витаминов, так называемых антивитаминов.
Гипервитаминоз — расстройство процессов жизнедеятельности в результате интоксикации сверхвысокой дозой одного или нескольких витаминов, которые содержатся в пище или витаминсодержащих препаратах.
Основная причина гипервитаминоза – превышение рекомендованной дозы препаратов (в том числе и БАДов), содержащих этот витамин. Гипервитаминоз может возникнуть из-за приема дополнительных витаминов одновременно с продуктами богатыми этим витамином.
Говоря о вопросах питания и приема биодобавок, мы напоминаем о необходимости придерживаться правила золотой середины. При этом важно отметить, что симптомы недостатка витаминов очень неспецифичны. Нельзя на основании того или иного признака говорить только о нехватке конкретного витамина, нужно обязательно искать и исключать другие причины.
Симптомы недостатка или избытка витаминов
Аскорбиновая кислота (витамин С)
Витамин С выполняет огромное количество функций в организме, также ее относят к природным антиоксидантам.
Клинические проявления недостаточности поступления аскорбиновой кислоты развиваются через 4-6 месяцев.
При дефиците витамина С из-за снижения выработки коллагена появляются:
- выраженная кровоточивость десен,
- обнажение корней зубов и их расшатывание,
- кровоизлияния в мышцы, суставы, надкостницу и в кожу,
- сухость кожи и анемия,
- ногти деформируются и приобретают ложкообразный вид.
При авитаминозе витамина С, который носит название цинга, те же клинические симптомы развиваются быстрее, в течение 1-3 месяцев.
Гипервитаминоз витамина С явление редкое, потому как это водорастворимый витамин, и его избыток быстро выводится из организма.
Витамины группы В
Большое значение для врачей-онкологов представляют витамины группы В. Некоторые состояния и осложнения противоопухолевого лечения требуют определения в крови уровня некоторых из этих витаминов и назначения соответствующего лечения.
Витамин В1 (тиамин) участвует во многих биохимических реакциях организма. Основной, наиболее характерный признак недостаточности этого витамина — полиневрит (онемение, покалывание или жжение в руках и ступнях), в основе которого лежат дегенеративные изменения нервов. Вначале вдоль нервных стволов возникает болезненность, затем — теряется чувствительность кожи и наступает паралич (так проявляется болезнь бери-бери), но в современном мире она встречается крайне редко.
Также недостаточность тиамина (витамина В1) проявляется в виде нарушения сердечного ритма, появления болей в области сердца, нарушения моторики и секреции желудочно-кишечного тракта и снижении аппетита.
При гиповитаминозе витамина В2 (рибофлавина) часто развиваются воспалительные процессы на слизистой оболочке ротовой полости (стоматит, воспаление языка при котором он приобретает ярко-красный лакированный цвет), появляются длительно незаживающие трещины в углах рта, дерматит носогубной складки. Типично воспаление глаз: конъюнктивиты, васкуляризация роговицы, катаракта, снижение остроты зрения. Кроме того, развивается общая мышечная слабость, обесцвечивание и выпадение волос.
Никотиновая кислота, витамин В3 или РР – участник процессов образования энергии в клетках.
Недостаточность витамина РР в своем крайнем проявлении приводит к заболеванию пеллагра, для которого характерны три основных признака: дерматит, диарея, деменция («три Д»).
Дерматит – симметричный, он возникает на открытых участках тела и сопровождается гиперкератозом и шелушением.
Расстройства желудочно-кишечного тракта (ЖКТ) проявляется в первую очередь диареей и воспалением слизистой оболочки рта и языка.
Деменция (слабоумие) наблюдается в далеко зашедших и длительно продолжающихся случаях, может сопровождаться снижением памяти, бредом.
В случае гиповитаминоза никотиновой кислоты имеются те же клинические проявления, но они не столь выражены.
Наиболее характерные признаки гиповитаминоза фолиевой кислоты – нарушение кроветворения и связанные с этим различные формы анемии, лейкопения, с которыми мы часто сталкиваемся при лечении онкологических заболеваний.
Также могут наблюдаться нарушения работы ЖКТ в виде диареи, воспаление слизистой оболочки рта, снижение аппетита, выпадение волос и повышенная раздражительность.
Фолиевая кислота играет важную роль в течение беременности и развитии плода, участвует в делении клеток и синтезе ДНК.
На этом основано действие некоторых химиопрепаратов, таких как, например, метотрексат. Их работа заключается в торможении роста и деления клеток за счет подавления реакций с фолиевой кислотой в синтезе ДНК клетки.
Недостаточность витамина В12 в тканях животных (почему животных?) связана с нарушением всасывания кобаламина в желудке.
Гипоавитаминоз В12 может развиться также после тотального удаления желудка.
Основные признаки авитаминоза В12 —это макроцитарная анемия, нарушения работы нервной системы (депрессия, заторможенность, спутанность сознания), дерматиты, в том числе хейлит (заеды в уголках рта), себорея и воспаление языка.
Я думаю, вы заметили, что некоторые дефицитные состояния, которые я перечислила, иногда можно встретить на фоне лечения онкологического заболевания, например, периферическая полинейропатия, которую можно наблюдать у пациентов, получающих паклитаксел, оксалиплатин, цисплатин. В зависимости от степени тяжести она может не только ограничивать дозу цитостатиков, но и значительно снижать качество жизни. Некоторые пациенты, получающие терапию паклитакселом и оксалиплатином, испытывают серьезные симптомы нейропатии годами. Для лечения этого осложнения применяются именно витамины группы В.
Также часто встречаются В12 и фолиеводефицитная анемия, которые могут иметь различное происхождение, например, после операций на желудке. Антианемическая терапия без включения этих витаминов будет малоэффективной, а процесс восстановления – длительным.
Витамин А
В организме ретинол превращается в активные формы: ретиналь и ретиноевую кислоту, которые участвуют в ряде функций (в том числе росте и дифференцировке клеток, что имеет значение при онкологических заболеваниях); также задействованы в формировании акта зрения.
Характерными симптомами нехватки витамина А могут быть:
- нарушение сумеречного зрения;
- сухость глаз;
- конъюктивит;
- дерматиты;
- ломкость волос и ногтей;
- задержка роста у детей;
- подверженность инфекционным заболеваниям.
Так как он является жирорастворимым и метаболизируется в печени, его прием может дать излишнюю нагрузку на печень, которая и так испытывает довольно сильное воздействие на фоне лечения онкологических заболеваний. Поскольку он жирорастворимый, то накапливаясь в печени и других тканях при длительном приеме в высоких дозах, может обладать токсичным действием.
При передозировке витамина А могут наблюдаться:
- кожные высыпания, шелушение кожи, зуд;
- повышенная возбудимость;
- выпадение волос;
- головная боль;
- тошнота и рвота;
- боль в суставах и лихорадка.
Витамин Д
Активная форма витамина D – кальцитриол – выполняет гормональную функцию, участвуя в регуляции обмена кальция и фосфатов, влияя на кальцификацию, уплотнение костной ткани.
Для гиповитаминоза витамина D характерно:
- потеря аппетита;
- бессонница;
- жжение во рту и в горле;
- снижение веса;
- ухудшение зрения;
- остеопороз, деминерализация костной ткани.
Также опасен и гипервитаминоз витамина D, при котором наблюдаются:
- слабость;
- потеря аппетита;
- тошнота;
- запоры;
- диарея;
- резкие боли в суставах;
- головные и мышечные боли;
- лихорадка;
- повышение артериального давления;
- судороги;
- замедление пульса;
- затруднение дыхания;
- отложение солей кальция в органах, затрудняющее их функции.
В случае применения остеомодифицирующих агентов, таких как золедроновая кислота или деносумаб, прием витамина D обязателен в комбинации с препаратами кальция, потому как друг без друга они не усваиваются организмом.
Витамин К
Обычно гиповитаминоз витамина К возникает из-за нарушения всасывания в кишечнике, а не в результате отсутствия в пище. Биологическая функция этого витамина связана с его участием в процессе свёртывания крови, и основное проявление авитаминоза К — сильное кровотечение, часто приводящее к развитию шока и в критических ситуациях даже к гибели.
При наличии кровоизлияний, синяков или кровоточивости слизистых в терапию часто включают препараты, содержащие витамин К, например, викасол.
Как видите, симптомы дефицита витаминов довольно обширные и неспецифичные. Те же симптомы могут проявляться при большом количестве других состояний и заболеваний. Для того чтобы быть уверенным в дефицитном по витаминам состоянии необходимо обратиться к врачу, который назначит соответствующие анализы. Уровень витаминов в крови определяется по анализу крови, никаких сложных процедур для диагностики не требуется.
Продукты питания как источники витаминов
Источники витамина С — это свежие фрукты, овощи, зелень, плоды шиповника, облепиха, чёрная смородина, цитрусовые, яблоки, квашеная капуста, клубника, а также молоко и мясо.
Биотин (витамин Н) содержится почти во всех продуктах животного и растительного происхождения. Больше всего его в печени, почках, молоке, желтке яйца. Обычно человек получает достаточное количество биотина в результате бактериального синтеза в кишечнике.
Витамином Р наиболее богаты лимоны, гречиха, черноплодная рябина, чёрная смородина, листья чая, плоды шиповника. Биологическая роль флавоноидов – уменьшение проницаемости капилляров, поэтому клиническое проявление гиповитаминоза витамина Р характеризуется кровоточивостью дёсен и точечными подкожными кровоизлияниями, что сходно с проявлениями недостатка витамина С.
Витамин В1 (тиамин) широко распространён в продуктах растительного происхождения, больше всего в оболочке семян хлебных злаков и риса, горохе, фасоли, сое и др.). Витамин В1 в активной форме в наибольшем количестве содержится в печени, почках, мозге, сердечной мышце животных.
Главные источники витамина В2 (рибофлавина) — печень, почки, яйца, молоко, дрожжи. Также витамин содержится в шпинате, пшенице и ржи. Частично человек получает витамин В2 как продукт жизнедеятельности кишечной микрофлоры.
Витамин РР (никотиновая кислота) содержится в растительных продуктах, например, в рисовых и пшеничных отрубях, дрожжах, много этого витамина в печени и почках крупного рогатого скота и свиней.
Пантотеновая кислота (витамин В5) синтезируется растениями и микроорганизмами, содержится во многих продуктах животного и растительного происхождения. В кишечнике человека этот витамин в небольших количествах продуцируется кишечной палочкой. В5— универсальный витамин, в нем или его производных нуждаются всё живое: человек, животные, растения и микроорганизмы. Витамин выполняет большое количество функций в организме, в том числе участвует и в обезвреживании чужеродных веществ в печени, что имеет большое значение при проведении системного противоопухолевого лечения.
Источники витамина Вб (пиридоксина) для человека — яйца, печень, молоко, зеленый перец, морковь, пшеница, дрожжи. Некоторое количество витамина синтезируется кишечной флорой.
При дефиците витамина наблюдаются различные поражения нервной системы, в том числе и полиневриты.
Витамин В9 (фолиевая кислота) содержится в дрожжах, а также в печени, почках, мясе и других продуктах животного происхождения.
Витамин В12 (кобаламин) не способны синтезировать ни животные, ни растения. Это единственный витамин, который производится только бактериями, актиномицетами и сине-зелёными водорослями. Из животных тканей наиболее богаты витамином В12 печень и почки.
Витамин А (ретинол) содержится только в животных продуктах: печени крупного рогатого скота и свиней, яичном желтке, молочных продуктах; особенно богат этим витамином рыбий жир. В растительных продуктах (морковь, томаты, перец, салат и др.) содержатся каротиноиды, являющиеся предшественниками витамина А.
Наибольшее количество витамина D3 (холекальциферола) содержится в продуктах животного происхождения: сливочном масле, желтке яиц, рыбьем жире.
Источники витамина Е (токоферола) для человека — растительные масла, салат, капуста, семена злаков, сливочное масло, яичный желток. По механизму действия токоферол является биологическим антиоксидантом.
Источники витамина К — растительные (капуста, шпинат, корнеплоды и фрукты) и животные продукты. Кроме того, он синтезируется микрофлорой кишечника.
Витамины необходимы для всех аспектов жизнедеятельности организма, в том числе и для противоопухолевого иммунитета. Они играют значительную роль в обмене ксенобиотиков, формировании антиоксидантной защиты, нов ряде случаев они либо не синтезируются, либо их синтез, образование активных форм существенно подавлены (особенно у онкологических больных, при дисбиозе, после инфаркта миокарда, при заболеваниях печени и некоторых других). Наконец, они могут поступать с пищей в недостаточном количестве. Содержание витаминов в продуктах питания, как правило, не обеспечивает суточной потребности организма. У ряда больных витамины могут не усваиваться, например, при раке желудка, после удаления участка тонкой кишки, дисбактериозе, а также при рвоте. В связи с этим появляется необходимость в дополнительном обеспечении витаминами, недостаток которых нужно восполнять в обязательном порядке.
Витамины поступают с пищей, которая сама по себе может содержать множество потенциальных канцерогенов и мутагенов (консерванты, микотоксины, алкалоиды, ароматические углеводороды), а также быть несбалансированной по составу жиров, белков, углеводов, витаминов и микроэлементов. Мутагенами и канцерогенами при определенных условиях могут быть и пищевые добавки.
Дополнительное назначение витаминов онкологическим пациентам
Раньше онкологи были уверены, что абсолютно все витамины противопоказаны онкологическим пациентам, так как опухоль нуждается в питательных веществах и забирает на себя большую часть поступающих в организм веществ. Сейчас точка зрения на этот вопрос изменилась, и витамины применяются, если того требует текущая ситуация в лечении конкретного пациента. Конечно, в отношении применения витаминов у онкологических пациентов есть еще ряд нерешенных вопросов. Однозначно можно говорить о том, что здоровые клетки так же, как и опухолевые нуждаются во всех питательных веществах, для того чтобы организм имел возможность бороться с заболеванием и восстанавливаться на фоне противоопухолевого лечения.
Ограничение в потреблении тех или иных веществ, в том числе и витаминов, на течении опухолевого процесса может не отразиться, но способно навредить организму в целом. Нужно понимать, что витамины поступают в организм извне с пищей, поэтому полностью исключить их из рациона невозможно, а, следовательно, невозможно абсолютно исследовать их влияние на опухолевый процесс. Как и во всем, в приеме витаминов нужна умеренность, так как противоречивые сведения о пользе и вреде витаминов для онкологических пациентов можно подвести под одну фразу: дефицит и избыток витаминов может быть опасен как для здорового человека, так и для страдающего онкологическим заболеванием.
Употребление витаминов и минералов способно причинить вред, если они принимаются без контроля врача. Пить их можно только после обследования, которое выявляет нехватку тех или иных витаминов, и только в тех дозах и тех видов, которые пропишет специалист. В иных случаях прием витаминов, казалось бы, на благо организма, может привести к самым тяжёлым последствиям.
Единственный безопасный вариант – правильное питание. Сбалансированный рацион, включающий овощи, фрукты, орехи, является оптимальным способом восполнить дефицит части витаминов. Только так можно обезопасить себя и от дефицита полезных веществ и от нежелательных реакций, которые способны вызывать синтетические препараты.
Можно ли принимать витамины при онкологическом заболевании?
Однозначно можно и нужно, если это требуется. Еще ни одно авторитетное научное исследование окончательно не подтвердило ни пользу, ни вред приема витаминов онкологическими пациентами. По вопросу приема любых витаминов в обязательном порядке необходимо проконсультироваться со своим лечащим врачом, так как только он знает вашу индивидуальную ситуацию и особенности заболевания.
Источники литературы:
- Северин Е.С., Алейникова Т.Л., Осипов Е.В., Силаева С.А. Биологическая химия. — М.: ООО «Медицинское информационное агентство», 2008. — 364 с.
- Молчанов ОЕ., Правильное питание при онкологических заболеваниях. – СПб, – 2004; – 78 с.
- Рысс, С. М. Витамины (Физиологическое действие, обмен, терапия) / С.М. Рысс. — М.: Государственное издательство медицинской литературы, 2013. — 336 c.
- Мэри, Ден Идз Витамины и минеральные вещества: Полный медицинский справочник / Мэри Ден Идз. — М.: Комплект, 2015. — 504 c.
- Head K.A. Peripheral neuropathy: pathogenic mechanisms and alternative therapies. // Altern Med – 2006; Dec;11(4): – P. 294–329.
- Chang S.C., Lin P.C., Lin J.K., Yang S.H., Wang H.S., Fen–Yau Li A. Role of MTHFR polymorphisms and folate levels in different phenotypes of sporadic colorectal cancers. // Int J Colorectal Dis. – 2006; Aug 29. [MEDLINE in press]
- Bjelakovic G., Nagorni A., Nikolova D. Meta–analysis: antioxidant supplements for primary and secondary prevention of colorectal adenoma //Aliment Pharmacol Ther. – 2006 Jul 15;24(2): – P.281–291.
Авторская публикация:
Бриш Н.А.
Врач-онколог отделения краткосрочной химиотерапии
ФГБУ «НМИЦ онкологии им.Н.Н. Петрова»
Источник