Совместимость магния и кальция
Сегодня мы со всех сторон слышим о пользе кальция и необходимости насыщения организма этим элементом. Зубные пасты с кальцием, поливитамины, БАДы, польза молока и творога… Эта информация доступна всем и каждому. Тогда почему же зубы продолжают разрушаться, кости ломаются, становится хрупкой ногтевая пластина, а к тому же еще и мышцы теряют гибкость, что со временем приводит к инфаркту?
При активном насыщении организма кальцием эффект наступает поистине противоположный – кости приобретают хрупкость, мышцы твердеют и суставы теряют свою подвижность. А все потому, что потребление кальция без магния не приносит результата. Для оптимального усваивания и пользы кальция его необходимо принимать в комплексе с магнием. Поговорим о совместимости магния и кальция в этой статье.
Для чего организму магний и кальций?
Магний берет участие практически во всех биохимических процессах, проходящих в организме, поэтому его нехватка чревата крайне неприятными последствиями:
- Быстрая утомляемость;
- Нарушения сна;
- Высокое давление и частые головные боли;
- Судороги и спазмы мышц;
- Сахарный диабет.
Не менее важно для организма и достаточное поступление кальция. При его дефиците наблюдается:
- Повышенная возбудимость;
- Депрессия;
- Нарушения сна;
- Аритмия;
- Расслаивание и ломкость ногтевой пластины;
- Боль в суставах.
Совместимость магния В6 и кальция D3
Согласно исследованиям ученых совместимость магния и кальция при одновременном приеме позволяют добиться оптимального усвоения обоих элементов и максимальной пользы для организма. Они начинают взаимодействовать друг с другом еще в желудке, помогая проникать сразу на клеточный уровень. Рекомендуется использовать в пищу продукты с приблизительно равным содержанием этих элементов. И избегать продуктов, которые ухудшают усвояемость: соль, кофе, шпинат, свекла, щавель. Для оптимизации рациона питания и обеспечения сбалансированной диеты достаточно уменьшить потребление этих продуктов, а не исключать их полностью. Также препятствует усвоению магния такие препараты, которые насыщены калием, к примеру, Йодомарин.
Если же наблюдается значительный дефицит этих элементов, то актуальным становится медикаментозное лечение или прием БАДов, витаминных комплексов, которые содержат необходимое количество магния и кальция. Прием такие препаратов следует начинать после консультации с доктором и проведения клинических анализов с целью установления размеров нехватки этих элементов. Специалисты рекомендуют прием кальция D3 и магния В6. Именно в таком состоянии обеспечивается оптимальное соотношение и усваивание этих элементов.
Лучшей усвояемости магния может способствовать отдельный прием препаратов с кальцием, например, Кальций D3 Никомед.
Хорошие отзывы получили препараты с гармоничным балансом магния и кальция:
Правила потребления магния и кальция
Рекомендуется принимать магний и кальций вместе в соотношении 1:2. Для максимального усваивания организмом кальция рекомендуется вводить в рацион гречневую и ячневую крупы, миндаль, кешью и пшенную крупу. При этом прием желательно ограничить 1-2 месяцами, поскольку переизбыток этих элементов так же вреден как и дефицит.
При беременности необходимость потребления микро и макроэлементов возрастает в разы, а негативные последствия от нарушения гармоничного баланса имеют очень серьезные последствия. Поэтому беременные женщины в обязательном порядке обязаны получать питание, обогащенное этими минералами. А в случае выявления дефицита – принимать препараты в таблетированной форме.
Видео: Почему нужно применять кальций с магнием
Источник
Магний для сердца
Сердечная мышца может эффективно работать при поддержании в организме оптимального калиево-магниевого баланса. Эти микроэлементы имеют огромное влияние на функционирование миокарда – способность к созданию импульсов, быстрая реакции на изменение работоспособности организма, сокращение и пр. Рассмотрим зачем нужны калий и магний для сердца!
Препараты с калием и магнием для сердца
Калий в человеческом теле большей частью находится на внутриклеточном уровне. С его наличием нормализуется кислотно-щелочной баланс, осмотическое давление и соотношение внутриклеточной жидкости. Магний же мало представлен в крови, а сосредотачивается в тканях.
В чем же состоит важность калия и магния для сердца и сосудов?
- Участвуют в проведении импульсов для работы мышц;
- Восстанавливают активность мышцы при сердечной недостаточности;
- Улучшают текучесть крови и не допускают тромбообразования;
- Уменьшают вероятность отложения холестерина и кальция;
- Катализаторы энергообмена в миокарде;
Чем чреват дефицит калия и магния в организме?
Для оптимального обмена веществ и функционирования сердечно-сосудистой системы организма необходим оптимальный баланс калия и магния. Любое отклонение тянет за собой определенные нарушения, которые негативным образом сказываются на работе систем организма:
- Происходит спазм мышечного сердечного слоя;
- Ишемия, дистрофия миокарда;
- Нарушение проведения сердечного импульса;
- Тонус сосудов приходит в упадок.
Причины возникновения нехватки калия и магния
- Высокие физические нагрузки;
- Стрессовые ситуации;
- Обезвоживание;
- Прием противозачаточных препаратов или слабительных;
- Сахарный диабет;
- Плохое всасывание из кишечника вследствие болезней.
В каких продуктах есть калий и магний для сердца?
В первую очередь следует уделить внимание питанию. Сбалансированная диета позволяет нормализовать содержание микроэлементов в организме. Калий и магний содержатся во многих продуктах питания. Их можно разместить в таблицу продуктов, богатых калием и магнием.
Источник
Как выбрать добавки с магнием и кальцием?
8 Минут на чтение
Содержание
Восполнить дефицит магния и кальция из обычной пищи бывает достаточно сложно, поэтому многие прибегают к помощи различных добавок. Но и здесь есть свои нюансы: даже если купить какой-то БАД с высокой дозировкой этих макроэлементов и пить его, соблюдая все правила, можно всё равно оставаться в дефиците. Чтобы этого не происходило, важно обращать внимание на форму данных минералов.
Различные соединения магния и кальция могут показывать разную эффективность и должны подбираться в зависимости от конкретных целей.
Формы магния и кальция имеют несколько существенных отличий:
- обладают разной биодоступностью (от 4% до 90%)
- по разному влияют на слизистую желудка;
- могут оказывать дополнительные эффекты (как отрицательные, так и положительные).

Формы магния
В БАДах используются несколько основных форм магния: кислоты, соли и хелаты.
Хелатный магний
Наиболее безопасным и биодоступным видом магния является добавка в хелатной форме (то есть магний «объединенный» с аминокислотой). Такой вид легче усваивается и в зависимости от конкретной аминокислоты обеспечивает дополнительными преимуществами.
Хелатные формы стоят дороже других форм из-за сложного процесса производства.
Самые популярные хелатные формы: глицинат магния, L-треонат магния, лизинат магния, таурат магния, оротат магния.
Глицинат магния имеет выраженный успокоительный и расслабляющий эффект, оротат — оказывает положительное влияние на сердечно-сосудистую систему, треонат — улучшает работу мозга.
Магниевые кислоты
К кислотам магния относятся аспартат, малат, цитрат и пиколинат. Аспартат магния хорошо “работает” в связке с калием, часто используется при синдроме хронической усталости, помогает регулировать водный баланс. Такая форма обладает хорошей усваиваемостью.
Магний малат отличный вариант для спортсменов, так как помогает снимать мышечные боли. Принимать его лучше в первой половине дня, так как яблочная кислота в составе отвечает за выработку энергии, поэтому прием в вечернее время может усложнить процесс засыпания.
У малата есть “побочное” действие — он оказывает небольшой слабительный эффект.
Цитрата магния — одна из самых популярных форм, что связано с относительно невысокой стоимостью и хорошей степенью усвояемости. Цитрат магния обладает сильным послабляющим эффектом, поэтому добавка будет эффективна при лечении запоров.
Пиколинат магния хорошо усваивается в организме, но в отличие от вышеперечисленных форм дополнительных “функций” не несет.
Магниевые соли
К группе солей магния относятся: оксид, хлорид, сульфат, фосфат. Преимущество среди этих форм за хлоридом магния, так как он хорошо усваивается, оказывает благотворное влияние на почки и помогает ускорить обмен веществ.
Сульфат магния редко применяется в качестве преоральной добавки и чаще используется в виде раствора для инъекций. Прием капсул или таблеток с сульфатом магния может вызвать сильный слабительный эффект вплоть до диареи.
Оксид магния менее усваиваемая форма, обладающая биодоступностью в 4% и чаще назначается при запорах, но для устранения дефицита такая форма не подходит.

Формы кальция
Формы кальция также можно разделить на хелатные, кислотные и соли. Хелат кальция — кальций объединенный с аминокислотой, обладает хорошей усваиваемостью и не нарушает кислотный баланс. Из-за того, что молекула хелатного кальция большая, высокую дозировку в одну капсулу или таблетку вместить сложно, поэтому часто одна порция может составлять две капсулы/таблетки.
Кальциевые кислоты
Среди кислотных соединений самая предпочтительная форма — цитрат кальция, его биодоступность достигает 40%, он не вызывает болей в ЖКТ, метеоризм и запоры, к тому же подходит для людей с пониженной кислотностью. Лучше усваивается, если принимать за 30 минут до еды.
Соли кальция
Среди солей кальция используют формы фосфата и карбоната.
Фосфат кальция в естественном состоянии содержится в молоке и в своем составе имеет два важных для организма минерала: собственно, кальций и фосфор. Такой вид лучше использовать для лечения остеопороза, реабилитации после переломов. А вот в качестве профилактического средства для устранения дефицита лучше предпочесть другой вид, так как избыток фосфата кальция может откладываться в сосудах, повышая уровень “вредного” холестерина и вызывать проблемы с желудочно-кишечным трактом.
Карбонат кальция — самая распространенная форма, которая встречается в аптечных добавках, её усваиваемость может достигать 30%, если пить добавку по время приема пищи. Одним из свойств данной формы является способность снижать кислотность желудка.
Форму гидроксиапатита кальция можно выделить отдельно, так как она является наиболее близкой и естественной для нашего организма. В своем составе такой кальций содержит фосфор, а также коллаген 1 типа и сульфат хондроитина.
Как повысить биодоступность магния и кальция
Не следует упускать из вида витамины и минералы, которые улучшают биодоступность магния и кальция, а также избегать сочетаний, которые могут мешать нормальному усвоению макроэлементов.
При приеме плохо сочетаемых витаминов и минералов, добавки лучше принимать отдельно с промежутком от 4 до 6 часов.
Так магний можно принимать в комплексе с:
- витамином B6 (пиридоксин);
- селеном;
- бором;
- витамином D3;
- витамином K2 (менахинон);
- калием.
Магний плохо совместим с витаминами B1 и E, железом и фосфором.
Для кальция хорошим сочетанием являются:
- витамин B6 (пиридоксин);
- витамин B12 (цианокобаламин);
- витамин C;
- витамин D3;
- витамин K;
- магний.
Несовместимые сочетания с кальцием — B1, железо, фосфор, цинк.
Источник
Витамины для сердца магний кальций
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Введение
В отличие от чужеродных для организма человека лекарственных веществ фармакотерапия, основанная на естественных по своей природе микронутриентах (витамины, минеральные вещества и микроэлементы), обладает характерными особенностями [1]. Физиологический уровень витаминов и минералов в организме не нулевой, поддерживается в узком интервале значений; существуют эндогенные регуляторные механизмы его поддержания – гомеостатические механизмы.
К таким гомеостатическими процессам относятся:
- механизмы распределения, связывания со специфическими переносчиками в плазме крови (трансферрин для железа, церулоплазмин для меди);
- депонирование (например, эритроцитами для фолатов, костной тканью для кальция; энтерогепатический пассаж для витамина D и фолатов);
- поддержание плазменного уровня витаминов и минералов по механизму обратной связи за счет изменений активности абсорбции в кишечнике, выделения путем почечной экскреции или выведения с желчью (например, для кальция, магния и витамина D [2]).
Если минералы и микроэлементы не метаболизируются в организме, то по отношению к лекарствам-ксенобиотикам срабатывает ответная защитная реакция – элиминация «как можно раньше», их нормальный физиологический уровень в плазме крови – «нулевой». Эффективные «машины» элиминация ксенобиотика, как правило, ждут его в двух местах – печени и почках, а задача лекарства-ксенобиотика – избежать их, чтобы найти, прочно связать и заблокировать/активировать свою мишень терапевтического действия (например, кальциевые каналы, β-адренорецепторы, ключевые ферменты синтеза холестерина и др.).
Микронутриенты обычно действуют в организме согласованно. Всасывание в кишечнике и последующий метаболизм определенного питательного вещества в значительной степени зависят от наличия других питательных веществ. Эссенциальный характер микронутриентов предполагает их взаимодействие на всех этапах: абсорбции, распределения, внутриклеточного транспорта, почечной экскреции. Дефицит или избыточное потребление микронутриентов с пищей, прием лекарственных средств и БАДов, содержащих отдельные макроэлементы и витамины, могут изменять физиологический баланс кальций/магний/витамин D, способствуя развитию патологических состояний (нефроуролитиаз, кальциноз артерий и мягких тканей) [3].
Баланс поступления кальция и магния, возможные последствия его нарушения
Хотя о магнии известно многое, внимание к его взаимодействию с кальцием и витамином D было привлечено сравнительно недавно. Толчком к этим исследованиям послужили данные о том, что с 1977 по 2012 г. потребление кальция в популяциях, использующих в пищу современные продукты*, увеличилось в 2–2,5 раза по сравнению с потреблением магния. В результате чего соотношение потребления кальция и магния превысило 3,0 [4].
Изменение баланса потребления кальция и магния в сочетании с приемом препаратов кальция и витамина D на фоне субоптимального поступления магния могут иметь неблагоприятные последствия для здоровья [5].
Повышенные уровни фосфата и кальция в плазме крови соответствуют увеличению риска ишемической болезни сердца (ИБС), инсульта и смертности. Исследование ARIC (Atherosclerosis Risk in Communities), проводившееся в течение более 10 лет и включившее наблюдения за когортой из 15 700 человек, подтвердило, что повышенные уровни кальция (отношение шансов [ОШ] – 1,16, 95% доверительный интервал [ДИ] – 1,07–1,26; р=0,0005) и фосфата (ОШ – 1,11, 95% ДИ – 1,02–1,21; р=0,0219) в плазме крови служат фактором риска этих заболеваний [6].
Избыточное содержание кальция в составе пищевых добавок может приводить к дефициту магния, увеличивая риск кальцификации артерий [5].
Основным элементом, содержащимся в кальцинированной атеросклеротической бляшке (АБ), служит гидроксиапатит кальция, который содержит до 40% кальция, а по своему химическому строению идентичен гидроксиапатиту кальция, содержащемуся в костях. Степень кальциноза коронарных артерий может быть количественно отражена с помощью коронарного кальциевого индекса (ККИ). Показано, что ККИ коррелирует с тяжестью коронарного атеросклероза, наличием гемодинамически значимых стенозов коронарных артерий и риском развития коронарных осложнений [7].
Результаты клинических исследований демонстрируют связь между кальцинозом коронарных артерий и их атеросклеротическим поражением, причем площадь кальциноза составляет примерно 1/5 площади коронарных АБ [8]. Другими словами, хотя количество коронарного кальция тесно соотносится с тотальной массой уязвимых АБ, обызвествление представляет всего лишь вершину айсберга. Определяемый объем обызвествленных АБ составляет 20% их тотальной массы.
Большинство АБ содержит кальцинаты, общая тяжесть атеросклеротического поражения артерий (объем АБ) коррелирует с выраженностью кальциноза, частота обызвествлений нарастает с возрастом [9].
Увеличение риска сердечно-сосудистых осложнений у пациентов с ревматическими заболеваниями также связывают с коронарным кальцинозом [10], который ассоциируется с повышением уровня смертности как от кардиоваскулярных, так и от других причин. Кальцификация сердечных тканей и стенок сосудов – это часто развивающийся при хронической болезни почек (ХБП) процесс, который является одной из основных причин развития сердечно-сосудистых заболеваний (ССЗ) и повышения уровня смертности среди данной категории пациентов. Его распространенность наиболее высока среди пациентов с тяжелой ХБП [11].
Одно из самых частых показаний к назначению кальций-содержащих препаратов – профилактика остеопороза различного генеза. При анализе возрастных и гендерных особенностей атеросклеротического поражения сосудов обращает на себя внимание другой важный аспект – взаимосвязь атерокальциноза и изменений минеральной плотности костной ткани. Никого не удивляет ухудшение состояния костной ткани с возрастом, и объясняется это тесными биологическими и патогенетическими связями атеросклеротической кальцификации и остеогенеза [12]. Доказано достоверное увеличение отложения кальция в коронарных артериях при снижении плотности костной ткани и увеличение риска развития инфаркта миокарда.
Е. Schulz et al. обнаружили, что пациенты с выраженной кальцификацией сосудистой стенки часто имеют низкую плотность костной ткани и что значительная потеря костной массы у таких лиц коррелирует с более быстрым прогрессированием кальцификации брюшной аорты, в то время как низкие значения минеральной плотности костей коррелируют с некальцифицированными АБ [13].
Предполагаемый риск ССЗ, связанный с общим потреблением кальция, может зависеть от источника его поступления. Потребление кальция с пищей, как было показано, не увеличивает риск ССЗ, тогда как прием пищевых добавок с кальцием ассоциирован с повышенным риском инфаркта миокарда. Аналогичным образом потребление кальция, содержащегося в пище, может снижать риск возникновения камней в почках, тогда как добавки с кальцием могут увеличивать риск нефролитиаза [14]. Одно из объяснений этого очевидного парадокса может заключаться в том, что одномоментный прием больших нагрузочных доз в виде добавок кальция могут временно повышать концентрацию кальция в плазме крови [15], что в свою очередь способно приводить к кальцификации сосудов и другим неблагоприятным побочным эффектам. Одним из потенциальных механизмов, лежащих в основе ассоциации между потреблением кальция и риском ССЗ, может стать прогрессирование атеросклероза. Оценка кальциноза коронарных артерий является хорошо зарекомендовавшим себя суррогатным маркером тяжести поражения атеросклерозом и является прогностическим фактором риска ССЗ [16].
Чрезмерное содержание кальция в рационе, особенно чрезмерное потребление пищевых добавок кальция, принимаемых для профилактики или лечения остеопороза, может иметь непредсказуемые последствия для здоровья. Об этом свидетельствуют данные исследования Multi-Ethnic Study of Atherosclerosis (MESA), выполненного экспертами из 8 университетов США, результаты которого опубликованы несколькими независимыми группами. В начале исследования все участники (5448 пациентов в возрасте 45−84 лет без клинических признаков ССЗ) сообщили о своих пищевых привычках, чтобы определить, сколько кальция они употребляют в пищу с молочными продуктами, зеленью и зерновыми культурами, какие лекарственные средства и пищевые добавки принимают. Для определения кальцификации коронарных артерий использовали мультиспиральную компьютерную томографию. Через 10 лет она проведена повторно для оценки риска развития ИБС.
На основе опубликованных в Journal of the American Heart Association данных, авторы пришли к выводу, согласно которому избыточное употребление кальция в составе пищевых добавок на 22% увеличивает риск образования АБ и развития ССЗ в течение 10 лет [17]. При этом пациенты, соблюдавшие здоровую диету с преобладанием богатых кальцием продуктов, имели на 27% более низкую вероятность ССЗ.
Результаты 10-летнего наблюдения в исследовании MESA также демонстрируют, что высокий ККИ увеличивает риск не только ССЗ, но и рака, ХБП и хронической обструктивной болезни легких. Выводы по этой части исследования MESA были опубликованы в Journal of the American College of Cardiology: Cardiovascular Imaging [18]. У 68% из 710 пациентов с диагнозом «рак» ККИ был высоким. После корректировки на другие факторы установлено, что у лиц ККИ >400 относительный риск развития рака повышался на 53% (ОШ – 1,53, 95% ДИ – 1,18–1,99). Частота ХБП у лиц с нулевым ККИ составляла 3%, при ККИ > 400 – 13%.
В то же время результаты другого клинического исследования, выполненного ранее, не поддерживают предположения об увеличении риска ССЗ при использовании пищевых добавок с кальцием [19].
На основе мета-анализа существующих данных другая группа исследователей пришла к выводу, согласно которому БАД с кальцием не повышают риска развития ССЗ по сравнению с плацебо при условии их приема здоровыми людьми в суточных дозах, не превышающих 500–2000 мг [20].
Ключевая роль магния в поддержании кальциевого обмена
Одной из возможных причин развития гиперкальцемии и гиперкальциурии служит дефицит магния. Однако до настоящего времени определение уровня магния в плазме крови не стало нормой в условиях реальной клинической практики, т.к. считается, что этот показатель только косвенно и очень приблизительно отражает его содержание внутри клетки.
Около 60% сывороточного магния находится в ионизированном виде, остальная часть связана с протеинами, фосфатами, цитратами. В плазме крови и эритроцитах содержится менее 1% от общего количества магния. На сердце приходится около 20% всего магния, содержащегося в организме человека, что говорит о его большом значении для нормальной сердечной деятельности [21].
Эпидемиологические исследования связывают низкий уровень магния с более высоким риском метаболического синдрома, сахарного диабета 2 типа, ССЗ, остеопороза, хронической обструктивной болезнию легких и, возможно, некоторых видов рака [4].
Магний является вторым по распространенности внутриклеточным катионом и играет ключевую роль в минерализации костной ткани, влияя на синтез активных метаболитов витамина D.
Согласно современным представлениям, любой эффект магния или кальция зависит от соотношения кальций/магний. По образному выражению специалиста-нутрициолога Carolyn Dean, «магний является ключом к правильной ассимиляции и использованию кальция, а также витамина D. Если мы потребляем слишком много кальция без достаточного количества магния, избыток кальция используется неправильно и может фактически стать токсичным, вызывая такие патологические состояния, как нефролитиаз, некоторые формы артрита, остеопороз и кальциноз артерий. Эффективность и преимущества кальция в отношении здоровья костей и профилактики остеопороза значительно ухудшается при отсутствии адекватного уровня магния в организме» [25].
Эффективным инструментом исправления дисбаланса может служить добавление в рацион магния [26, 27]. Более высокое потребление магния ассоциировано с более низким риском повышения ККИ [28], дополнительный прием магния улучшает функцию эндотелия у пациентов с ИБС [29].
Имеющее место в профессиональной среде убеждение, будто всасывание магния снижается в присутствии кальция, вступает в противоречие с современными представлениями о механизмах поступления кальция и магния в организм [30].
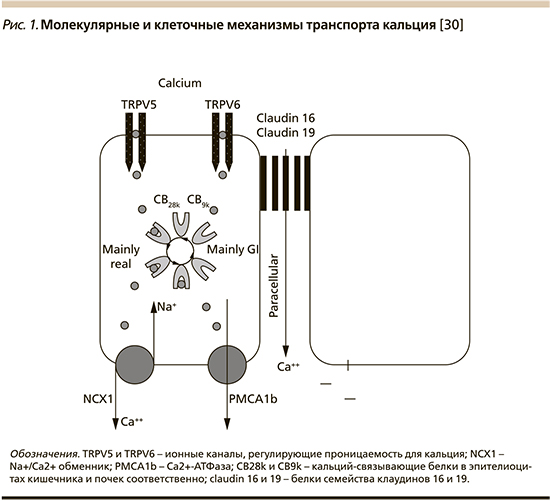
Процессы всасывания кальция в желудочно-кишечном тракте и его реабсорбции в почечных канальцах опосредованы двумя представителями суперсемейства TRP (transient receptor potential channels)** – ионными каналами TRPV5 и TRPV6 (рис. 1).
Выход кальция из энтероцитов обеспечивает натрий-кальциевый обменник, являющийся трансмембранным белком цитоплазматической мембраны, транспортирующим ионы кальция из клетки в обмен на ионы натрия, которые поступают в клетку (механизм антипорта). Обменник использует энергию, накопленную в электрохимическом градиенте натрия, пропуская 3 иона Na+ в клетку по градиенту концентрации и выводя один ион Ca2+ из клетки против градиента концентрации.
В эпителии нефрона за реабсорбцию кальция и его возвращение в системный кровоток отвечает Ca2+-АТФаза (PMCA1b), интегрированная в базальную мембрану эпителиоцитов почки.
Параклеточный перенос ионов кальция зависит от активности белков-клаудинов (claudin) 16 и 19, расположенных в зоне межклеточных контактов. Название «клаудин» происходит от латинского слова claudere («закрыть»), что соответствует барьерной роли этих белков. Клаудины (у человека представлены 24 белками) являются наиболее важным компоненом плотных межклеточных контактов – параклеточного барьера, контролирующего транспорт воды и ионов между клетками эпителия.
Клаудины имеют четыре трансмембранных домена, две внеклеточных и одну внутриклеточную петлю, находящихся в цитоплазме N- и С-концы.
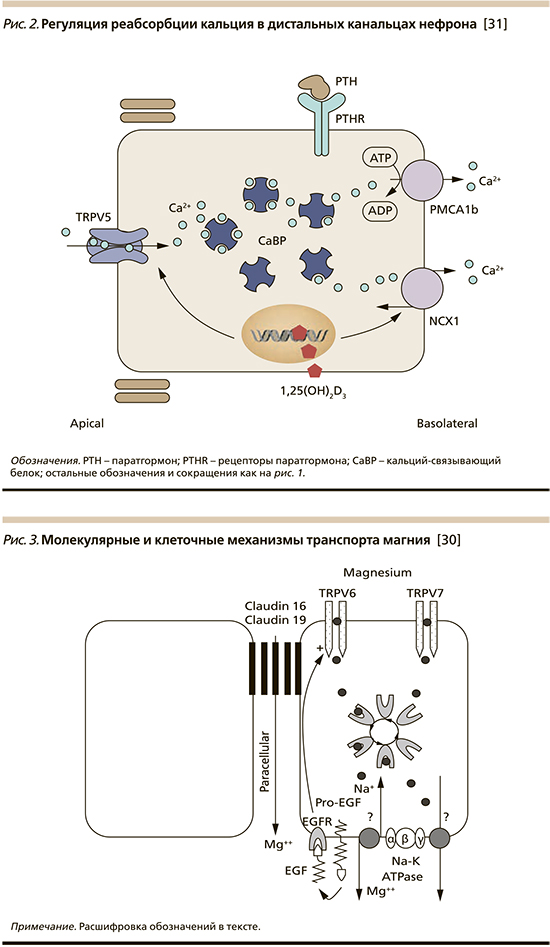
В свою очередь экспрессия ключевых участников трансэпителиального переноса кальция – TRPV5 и PMCA1b – находится под контролем витамина D (рис. 2). Поскольку все витамин D-зависимые реакции напрямую зависят от присутствия магния, следствием взаимодействия между магнием и витамином D является нормокальциемия.
Внутриклеточный транспорт магния в энтероцитах пищеварительного тракта и эпителиоцитах почек осуществляется с помощью каналов подсемейства TRPM – TRPM6 и TRPM7 (рис. 3). Активность этих каналов контролируется эпидермальным фактором роста (EGF), который образуется из предшественника Pro-EGF, локализованного на базолатеральной мембране эпителия. Трансцеллюлярный перенос магния на уровне базальной мембраны регулируется работой Na+/K+-АТФазы.
Магний является кофактором 700–800 ферментных систем в организме человека, среди них – все витамин-D-зависимые процессы/реакции. Активность 3 основных витамин-D-превращающих ферментов и витамин-D-связывающих белков зависит от присутствия магния. К ним относятся 25-гидроксилаза в печени и 1- и 24-гидроксилазы в почках [4]. Таким образом, магний служит кофактором для биосинтеза, транспорта и активации витамина D. В свою очередь 1,25(OH)2D стимулирует всасывание магния в кишечнике [2].
Дефицит магния проявляется на уровне секреции паратгормона и кальцитонина, дополнительный прием магния заметно снижает резистентность к лечению витамина D [33]. Магний снижает уровень паратгормона, работает синергически с витамином D и кальцием, стимулируя специфическую активность кальцитонина [31]. Кальцитонин в свою очередь способствует минерализации костной ткани, снижая плазменные и тканевые уровни кальция, предотвращает развитие остеопороза, кальциевого нефролитиаза и некоторых форм артрита [32].
Кальций-содержащие препараты
В настоящее время фармакологические средства, содержащие кальций, делятся на несколько групп [34]:
- Препараты первого поколения – лекарства, содержащие исключительно соединения кальция.
- Препараты второго поколения – содержат комбинацию кальция с витамином D, отличаются более высокой терапевтической эффективностью по отношению к препаратам первого поколения.
- Препараты третьего поколения – современные комбинированные средства, сочетающие максимально биодоступные соединения кальция, магния и витамина D, способствующие сбалансированному усвоению кальция. Для них характерен пролонгированный терапевтический эффект и снижение риска развития побочных эффектов, ассоциированных с избыточным содержанием кальция в тканях.
Одним из таких препаратов третьего поколения является Остеокеа (Osteocare®) производства компании Витабиотикс (Великобритания). В таблетированной форме Остеокеа является зарегистрированным лекарственным средством, в жидкой форме – биологически активной добавкой и, что важно, единственной жидкой формой кальция. Помимо кальция и витамина D (100 ЕД) препарат содержит магний и цинк (см. таблицу).
Лечение препаратом показано для профилактики и коррекции дефицита минералов и витамина D, профилактики дефицита кальция в периоды жизни, характеризующиеся повышенной потребностью в нем (менопауза, пожилой возраст, период беременности и лактации), а также профилактики системного остеопороза и кариеса. Препарат прошел ряд исследований с успешным результатом, в которых доказано его положительное действие на минеральную плотность кости, кальциевый баланс; было отмечено достоверное снижение костной резорбции и уменьшение болевого синдрома на фоне терапии [41].
Заключение
Обзор литературных данных свидетельствует о возможной ассоциации кальциноза коронарных артерий и повышения риска ССЗ с приемом дополнительного источника кальция в виде БАД к пище. Одним из эффективных инструментов сохранения нормального кальциевого обмена в организме является соблюдение баланса кальций/магний, который может быть достигнут при сочетанном приеме препаратов, содержащих кальций, магний и витамин D. Магний участвует в активации и функционировании витамина D, оказывая нормализующее влияние на гомеостаз кальция в организме. Адекватное поступление кальция и магния является одним из важных условий безопасной профилактики остеопороза и других возраст-ассоциированных заболеваний. Выбирая препарат, следует помнить не только о необходимости сбалансированного сочетания в лекарственном средстве витамина D и соли кальция при его высоком процентном содержанием, но и о дополнительном наличии в таком препарате соединения магния.
Литература
1. Духанин А.С. Критерии ответственного выбора витаминно-минерального комплекса для прегравидарной подготовки, ведения беременности и в период лактации: клинико-фармакологические и фармацевтические аспекты. РМЖ. 2017;2:109–15.
2. Uwitonze A.M., Razzaque M.S. Role of Magnesium in Vitamin D Activation and Function. J. Am. Osteopath. Assoc. 2018;118(3):181–89.
3. Bolland M.J., Grey A., Avenell A., et al. Calcium supplements with or without vitamin D and risk of cardiovascular events: reanalysis of the Women’s Health Initiative limited access dataset and meta-analysis. BMJ. 2011;342:d2040.
4. Rosanoff A., Dai Q., Shapses S.A. Essential Nutrient Interactions: Does Low or Suboptimal Magnesium Status Interact with Vitamin D and/or Calcium Status? Adv. Nutr. 2016;7(1):25–43.
5. DiNicolantonio J.J., O’Keefe J.H., Wilson W. Subclinical magnesium deficiency: a principal driver of cardiovascular disease and a public health crisis. Open Heart. 2018;5(1):e000668.
6. Foley R.N., Collins A.J., Ishani A., Kalra P.A. Calcium-phosphate levels and cardiovascular disease in community-dwelling adults: the Atherosclerosis Risk in Communities (ARIC) Study. Am. Heart J. 2008;156(3):556–63.
7. Liang D.K., Bai X.J., Wu B., et al. Associations between bone mineral density and subclinical atherosclerosis: a cross-sectional study of a Chinese population. J. Clin. Endocrinol. Metab. 2014;99(2):469–77.
8. Симоненко В.Б., Екимовских А.Ю., Долбин И.В. Кальциноз коронарных артерий — современное состояние проблем. Клиническая медицина. 2013;4:11–5.
9. Лутай М.И., Голикова И.П. Кальциноз венечных артерий, аорты, клапанов сердца и ишемическая болезнь сердца: патофизиология, взаимосвязь, прогноз, стратификация риска. Український кардіологічний журнал. 2015;2:99–112.
10. Маркелова Е.И., Новикова Д.С., Коротаева Т.В. и др. Распространенность традиционных кардиоваскулярных факторов риска, субклинического атеросклероза сонных артерий, коронарного кальциноза у пациентов с ранним псориатическим артритом (исследование РЕМАРКА). Научно-практическая ревматология. 2018;56(2):184–88.
11. Wang Z., Jiang A., Wei F., Chen H. Cardiac valve calcification and risk of cardiovascular or all-cause mortality in dialysis patients: a meta-analysis. BMC Cardiovasc. Disord. 2018;18(1):12.
12. Масенко В.Л., Семенов С.Е., Коков А.Н. Атерокальциноз и остеопороз. Связи и условия взаимного влияния. Комплексные проблемы сердечно-сосудистых заболеваний. 2017;2:93–102.
13. Szulc P. Vascular calcification and fracture risk. Review. Clin. Cases Miner. Bone Metab. 2015;12(2):139–41.
14. Curhan G.C., Willett W.C., Speizer F.E., et al. Comparison of dietary calcium with supplemental calcium and other nutrients as factors affecting the risk for kidney stones in women. Ann. Intern. Med. 1997;126:497– 504.
15. Bristow S.M., Gamble G.D., Stewart A., et al. Acute and 3-month effects of microcrystalline hydroxyapatite, calcium citrate and calcium carbonate on serum calcium and markers of bone turnover: a randomised controlled trial in postmenopausal women. Br. J. Nutr. 2014;112:1611–20.
16. Blaha M.J., Blumenthal R.S., Budoff M.J., Nasir K. Understanding the utility of zero coronary calcium as a prognostic test: a Bayesian approach. Circ. Cardiovasc. Qual. Outcomes. 2011;4:253–56.
17. Anderson J.J., Kruszka B., Delaney J.A., et al. Calcium Intake From Diet and Supplements and the Risk of Coronary Artery Calcification and its Progression Among Older Adults: 10‐Year Follow‐up of the Multi‐Ethnic Study of Atherosclerosis (MESA). J. Am. Heart Assoc. 2016;5(10):pii: e003815.
18. Handy C.E., Desai C.S., Dardari Z.A., et al. The Association of Coronary Artery Calcium With Noncardiovascular Disease: The Multi-Ethnic Study of Atherosclerosis. JACC Cardiovasc. Imaging. 2016;9(5):568–76.
19. Paik J.M., Curhan G.C., Sun Q., et al. Calcium Supplement Intake and Risk of Cardiovascular Disease in Women. Osteoporos Int. 2014;25(8):2047–56.
20. Chung M., Tang A.M., Fu Z., et al. Calcium Intake and Cardiovascular Disease Risk: An Updated Systematic Review and Meta-analysis. Ann. Intern. Med. 2016;165(12):856–66.
21. Недогода С.В. Роль препаратов магния в ведении пациентов терапевтического профиля. Лечаший врач. 2009;6:61–6.
22. Costello R.B., Elin R.J., Rosanoff A., et al. Perspective: the case for an evidence-based reference interval for serum magnesium: The time has come. Adv. Nutr. 2016;7:977–93.
23. Wang J.L., Shaw N.S., Yeh H.Y., Kao M.D. Magnesium status and association with diabetes in the Taiwanese elderly. Asia Pac. J. Clin. Nutr. 2005;14:263–69.
24. Malon A., Brockmann C., FijalkowskaMorawska J., et al. Ionized magnesium in erythrocytes-the best magnesium parameter to observe hypo-or hypermagnesemia. Clin. Chim. Acta. 2004;349:67–73.
26. Doyle L., Flynn A., Cashman K. The effect of magnesium supplementation on biochemical markers of bone metabolism or blood pressure in healthy young adult females. Eur. J. Clin. Nutr. 1999;53:255–61.
27. Basso L.E., Ubbink J.B., Delport R., et al. Effect of magnesium supplementation on the fractional intestinal absorption of 45CaCl2 in women with a low erythrocyte magnesium concentration. Metabolism. 2000;49:1092–96.
28. Hruby A., O’Donnell C.J., Jacques P.F., et al. Magnesium intake is inversely associated with coronary artery calcification: the Framingham Heart Study. JACC Cardiovasc. Imaging. 2014;7:59–69.
29. Shechter M., Sharir M., Labrador M.J., et al. Oral magnesium therapy improves endothelial function in patients with coronary artery disease. Circulation. 2000;102:2353–58.
30. Allgrove J. Physiology of Calcium, Phosphate, Magnesium and Vitamin D. Endocr. Dev. 2015;28:7–32.
31. Hoorn E.J., Zietse R. Disorders of calcium and magnesium balance: a physiology-based approach. Pediatr. Nephrol. 2013;28(8):1195–206.
32. Zofková I, Kancheva R.L. The relationship between magnesium and calciotropic hormones. Magnes Res. 1995;8(1):77–84.
33. Swaminathan R. Magnesium metabolism and its disorders. Clin. Biochem. Rev. 2003;24(2):47–66.
34. Марченкова Л.А., Макарова Е.В. Профилактика минерального дефицита и остеопороза: современные возможности. Фарматека. 2017;17:41–45.
Источник