Витамин в12 седалищный нерв
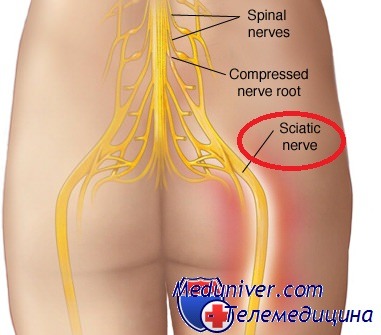
Защемление седалищного нерва или ишиас — является неврологическим заболеванием, которое заключается в сжатии и последующем воспалении корешков либо самого нерва на уровне выхода из позвоночного канала, поясницы, ягодичной области, задней поверхности бедра. В связи с вышесказанным становиться понятно, что непосредственной причиной заболевания может стать любое явление или процесс, ведущий либо к отеку, либо к оказанию давления на окружающие ткани. Поэтому ишиас может сопровождать такие заболевания как радикулит, остеохондроз поясничного отдела позвоночника, грыжи межпозвоночного диска, опухоли в области поясницы, механические травмы позвоночника и окружающих нерв мышц, воспаление окружающих нерв тканей, сопровождающихся их отеком. Кроме того, воспаление седалищного нерва может наступить и без ущемления, из-за банального локального переохлаждения.
Чаще всего защемление седалищного нерва происходит при радикулите. Этим и объясняется наиболее распространенное описание начала заболевания: «начал поднимать тяжесть, резко дернулся, и тут как меня прострелит болью от поясницы до пятки». При радикулите происходит истончение межпозвоночных дисков, что ведет за собой «оседание» позвоночного столба и сужение межпозвоночных отверстий, откуда выходят корешки спинномозговых нервов. При резкой нагрузке происходит кратковременное сжатие корешков седалищного нерва с их повреждением, после чего возникает отек нерва, который способствует дальнейшей компрессии. Приступ заболевания длится до тех пор, пока не сходит отек и характеризуется болью в конечности и пояснице с пораженной стороны, нарушениями иннервации и нейротрофики бедра и голени, поэтому при длинных или частых приступах защемления седалищного нерва становится заметным изменение толщины конечности — пораженная нога становится более тонкой.
Несмотря на всю явную симптоматику и, зачастую, даже временную полную нетрудоспособность человека во время приступа ишиаса, больные редко обращаются к врачу. Это связано с тем, что в начальной стадии радикулита защемление седалищного нерва происходит не более одного-двух раз в год, длиться приступ около 3-4 дней, поэтому человек считает, что лучше пересидеть эти дни дома, либо ходит на работу приняв уйму обезболивающих препаратов. Правда, со временем приступы происходят все чаще и тяжелее, поэтому, чаще всего, больной к врачу попадает уже с застарелым трудноизлечимым заболеванием.
При защемлении седалищного нерва другого происхождения симптомы гораздо более выражены, зачастую возникают однократно и уже не пропадают, поэтому требуют срочного лечения в стационаре, иногда даже в хирургическом.
Непосредственную причину (например, радикулит) больной не может вылечить дома, эффективна лишь профилактика данного заболевания в виде лечебной физкультуры, массажа, мануальной терапии. Однако ослабить симптомы ишиаса в домашних условиях вполне по силам каждому.
В первую очередь, это прием нестероидных противовоспалительных средств (диклофенак натрия, индометацин, ибупрофен). Их благотворный лечебный эффект имеет две составляющие — во-первых, они непосредственно ослабляют боль при любом воспалении, обладая анальгезирующим действием. Во-вторых, они блокируют некоторые звенья процесса воспаления и ослабляют его, в случае защемления седалищного нерва это уменьшает проявления отека и снижает компрессию, что ведет к более быстрому выздоровлению. При приеме данных препаратов нужно соблюдать некоторую осторожность — как и почти все препараты этой группы они раздражают слизистую оболочку желудка и могут провоцировать гастриты и обострения язвенной болезни, поэтому попутно необходимо проводить терапию протекции слизистой желудка — принимать по одной капсуле Омепразола.
Для того чтобы немного защитить желудок можно вводить противовоспалительные лекарственные средства трансдермально (наружно). Очень хорошо себя зарекомендовали пластыри Олфен, содержащие диклофенак. Их использование приводит к тому, что действующее вещество проникает в организм малыми дозами и почти сразу попадает в очаг воспаления. Так обеспечивается максимальный лечебный эффект.
Наружно также можно принимать различные мази, кремы и гели, содержащие противовоспалительные, согревающие и отвлекающие компоненты. Примером противовоспалительного геля может служить «Диклак-гель», согревающей мази — «Финалгон». Согревающий эффект необходим для улучшения микроциркуляции в очаге воспаления, что приводит к более быстрому течению воспалительного процесса и, как следствие, к скорейшему окончанию приступа. Единственное что надо учитывать — нежелательно применять согревающие мази (равно как и согревающие компрессы) в первые 15-20 часов после начала защемления седалищного нерва, это приведет к более сильному приливу крови к месту поражения и усилению явлений отека и компрессии. Также полезно знать что эти мази нельзя смывать водой — это приведет к сильному жжению. Необходимо сначала обильно смазать участок применения растворителем на жировой основе (массажным маслом, в крайнем случае подойдет и обычное растительное) и только после этого промыть участок с мылом или гелем для душа.
Кроме того, наружно можно применять различные методы народной медицины. Они малоэффективны при очень резкой и сильной боли, однако ускоряют выздоровление и быстрее устраняют последствия защемления седалищного нерва. В первую очередь к этим методам относятся различные ванны — отвлекающие и согревающие (например, ванна с корнем хрена) или противовоспалительные (ванны с корой ивы или сосновой хвоей). Вода для ванн должна быть не горячей, а немного теплой и, как уже было сказано, все согревающие процедуры не рекомендуются в первые часы заболевания. Неплохие результаты показывает использование компресса с прополисом и медом. Кроме того, многие утверждают о целебном эффекте при радикулите пчелиного или змеиного яда. Но эти экстремальные виды лечения можно практиковать только после консультации врача.
Из общих методов лечения нужно отметить, что больной нуждается в физическом покое, тепле, хорошем и регулярном питании. Рекомендуется пить много жидкости, можно теплых настоев трав (например, мяты).
Защемление седалищного нерва — довольно распространенное состояние. Как было написано выше, оно может быть симптомом многих заболеваний, а его постепенное исчезновение до следующего приступа характерно только для радикулита. Поэтому если вы лечитесь дома, но эффекта нет более 7 дней — вам прямой путь к кабинет доктора, это может быть признаком опасных заболеваний.
Учебное видео анатомии поясничного сплетения
— Вернуться в оглавление раздела «Неврология.»
Источник
Новокаиновая блокада седалищного нерва
Новокаиновая блокада имеет множество показаний к назначению. Обезболивающие инъекции используют в современной травматологии, неврологии, проктологии и даже офтальмологии. Наиболее частая сфера использования – неврология и травматология. Обычно блокады назначают лицам, страдающим от неприятных ощущений в позвоночнике. Такое состояние связано со следующими причинами:
- Наличие протрузии или грыжи в любом из отделов позвоночника – грудном, шейном или пояснично-крестцовом.
- Нарушение трофики тканей.
- Миофасциальный болевой синдром – патологические мышечные спазмы.
- Воспаление и боль в связках, сухожилиях.
- Миозит, радикулит, ишиас, люмбаго.
Технику проведения выбирают индивидуально, в зависимости от врачебных рекомендаций. На способ введения лекарства влияет локализация боли, поставленный диагноз.
Ишиас – частое осложнение, связанное с наличием грыжи в поясничном отделе. В ответ на раздражение нервных корешков может возникнуть защемление седалищного нерва, проявляющееся жгучей болью в ягодичной мышце и спазмом бедра или голени, стопы. При обострениях обычно используют НПВС и нейротропные витамины, способные унять сильный дискомфорт. Если же боль сильная, то назначают новокаиновые блокады, предназначенные для купирования дискомфорта при развитии приступа воспаления или защемления седалищного нерва.
Ограничения к использованию лечебной блокады зависят от нескольких факторов – переносимости конкретного лекарственного средства и самой малоинвазивной процедуры.
В каких случаях нельзя использовать лекарственные препараты анестетики – Новокаин или Лидокаин:
- Сниженное артериальное давление.
- Период грудного вскармливания и вынашивания плода.
- Пониженная частота сердечных сокращений.
- Аллергическая реакция либо непереносимость конкретной фармакологической группы медикаментов.
- Кардиогенный шок в анамнезе.
- Эпилепсия.
- Тяжелые патологии печени и почек.
В каких случаях не используются для блокады НПВС (Мелоксикам или Диклофенак):
- Кожные болезни в месте локализации пораженной зоны.
- Проблемы с желудочно-кишечным трактом, включая повреждение слизистой оболочки желудка, язву и гастрит с повышенной кислотностью. Нестероидные противовоспалительные средства способны повреждать слизистую оболочку ЖКТ, вызывая гастропатии. Поэтому лицам с таким анамнезом НПВС противопоказано вводить.
- Сердечная недостаточность.
- Сниженная скорость клубочковой фильтрации, почечная недостаточность.
- Тяжелые поражения печени, включая цирроз и жировой гепатоз.
- Аллергическая реакция.
- Нарушения в системе кроветворения, склонность к кровоточивости.
- Инфекционные поражения.
- Период беременности и лактации.
Запрещены инъекции с ГКС (Дипроспан, Дексаметазон) в таких случаях:
- Повышенное артериальное давление.
- Заболевания кожи в зоне введения укола.
- Сердечная недостаточность.
- Паразитарные поражения.
- Сниженный иммунитет, включая различные формы иммунодефицита.
- Проблемы с пищеварением.
- Нарушения в работе печени и почек.
- Сахарный диабет.
- Атеросклероз, повышенное содержание холестерина.
- Сбои в работе надпочечников.
- Остеопороз.
Когда не следует проводить блокадотерапию седалищного нерва:
- При наличии эпилепсии.
- Тяжелые психические расстройства в анамнезе.
- Наличие мутаций в системе гемостаза, включая пониженную свертываемость крови, гемофилию.
- Невозможность отмены антикоагулянтов перед проведением укола.
Если у пациента имеются хронические болезни, о них рекомендуется сообщить лечащему врачу.
Лицам, страдающим от хронической боли при ишиасе, могут назначить такие лекарственные препараты:
- Нестероидные противовоспалительные средства. Медикаменты системного действия, обладающие выраженным обезболивающим, жаропонижающим и противовоспалительным действием. Эффект обезболивания развивается в течение нескольких часов, а действие средств длится от 12 до 24-х часов. НПВС – препараты первой линии выбора, необходимые для быстрого оказания обезболивающего эффекта и подавления воспалительного процесса. Примеры лекарственных средств – Мелоксикам, Диклофенак, Кетанов, Напроксен.
- Анестетики. Эффективно устраняют болевые ощущения, влияя на проводимость нервного импульса. Анестетики хороши тем, что действуют за считанные минуты, оказывают мгновенный терапевтический эффект. Длительность анестезии зависит от вводимого препарата. Самый быстродействующий и безопасный – Новокаин, который пациенты хорошо переносят в большинстве случаев. Медикамент имеет непродолжительное действие, хоть и обезболивает мгновенно. Лидокаин имеет среднюю продолжительность действия, действует в течение нескольких часов, но риск побочных эффектов выше. Наиболее сильный вариант – Бупивакаин или Ропивакаин. Эти анестетики действуют около 5-6 часов, но и вызывают негативные реакции со стороны сердечно-сосудистой системы сравнительно чаще.
- Кортикостероиды. Это гормональные средства, обладающие мощным противовоспалительным и противоотечным действием. Гормоны нужно назначать осторожно, так как среди всего списка используемых препаратов они наиболее вредны для здоровья человека. Их нельзя часто использовать. Рекомендуется выбирать минимальные рабочие дозировки. Наиболее подходящий системный ГКС – Дипроспан. В одной ампуле содержится два эфира бетаметазона – в длинной и короткой форме. При введении препарат действует быстро, а эффект от инъекции длится до 4-х недель.
- Нейротропные витамины группы В. Комбинация из витаминов В1, В6 и В12 в больших дозировках положительно сказывается на деятельности ЦНС. Эти вещества входят в состав миелиновых оболочек, которые являются важным компонентом нервной структуры. Витамины группы В практически не вызывают побочных эффектов, в редких случаях может возникнуть аллергия на фоне применения. Средства подходят для комплексного лечения боли в спине, обладают обезболивающим воздействием. Примеры эффективных препаратов – Мильгамма, Нейрорубин.
Защемление седалищного нерва – состояние, которое без должного лечения способно вызвать множество проблем, влияющих на качество жизни пациента. При поражении седалищного нерва также нарушаются функции других нервных сплетений – большеберцового и малоберцового, что вызывает паралич стопы, утрату рефлекса ахиллова сухожилия, проблемы со сгибанием голени. В результате больной теряет возможность нормально передвигаться.
На фоне невозможности согнуть ногу в колене и голеностопе человек вынужден странно передвигаться, что вызывает большие трудности. На фоне поражения седалищного нерва также могут появиться трофические язвы. На практике имеется мало случаев, когда удается устранить боль при такой патологии без использования лечебных блокад. Процедура быстро устраняет ощущение боли. Снятие воспаления расслабляет седалищный нерв, из-за чего нормальная подвижность в суставах возвращается.
После блокады также восстанавливается кровообращение в ноге, благодаря чему воспаленные ткани получают кислород в полной мере, что снижает силу болевого синдрома, проходит чувство тяжести и онемения в ноге. В зависимости от используемого препарата и индивидуальной переносимости, можно относительно часто проводить блокады. Важно также понимать, что это симптоматическое лечение, не влияющее на первопричину возникшего заболевания.
Если пациенту вводят только Новокаин, и нет побочных эффектов, то препарат колят курсами. Кортикостероиды и НПВС не рекомендуется часто вводить. Еще одно преимущество данного способа терапии – системные побочные эффекты развиваются значительно реже, так как медикамент попадает в эпидуральное или паравертебральное пространство. Эти участки не соединены со спинномозговым каналом, поэтому в системный кровоток лекарство практически не попадает.
При проведении блокады при защемлении седалищного нерва вводят анестетики в нижний отдел поясницы. Преимущества метода терапии включают:
- Эффективность и быструю результативность. Медикаменты попадают в болевую точку напрямую, а значит эффект развивается быстрый и сильный, в сравнении с внутримышечным введением препаратов.
- Минимум побочных эффектов от использования медикаментов, ведь они попадают в пространство, не связанное с общим кровотоком.
- Имеются дополнительные положительные эффекты в использовании блокады при ишиасе – снимают не только воспаление и боль, но и устраняют мышечный спазм (миофасциальный болевой синдром).
В результате проведения блокады, самочувствие больного после процедуры значительно улучшится. На фоне устранения воспаления улучшается ток крови и лимфы в месте поражения. Как следствие – проходит дискомфорт в ноге, устраняется чувство тяжести, постепенно возвращается чувствительность к пальцам ног.
Источник