Журнал «Моя Клиника»
Лечение гепатита
ВИРУСНЫЙ ГЕПАТИТ: ЧТО ДЕЛАТЬ И КАК ЛЕЧИТЬ?
Согласно данным ВОЗ более 1 миллиарда человек на планете инфицировано гепатитами. Часто они становятся причиной хронических болезней печени. Разбираемся с тем, что такое гепатит, какой он бывает и что делать, если Вы заразились.
Что такое гепатит?
Гепатит воспаление печени, способное привести к фиброзу (рубцеванию), циррозу (разрушению) или раку печени. Возбудителями чаще всего являются вирусы. Однако причиной развития могут быть другие инфекции, токсичные вещества (алкоголь, наркотики) и аутоиммунные заболевания.
Выделяют 5 основных типов вирусного гепатита: A, B, C, D, E. Наиболее опасные среди них В и С. Они широко распространены и часто приводят к летальному исходу.
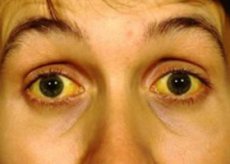
ГЕПАТИТ А (желтуха) передается через зараженную воду и пищу, немытые руки, грязную посуду, при контакте с больным. Чаще встречается в регионах с плохой санитарией. Вспышки также возникают в среде потребителей наркотиков, и тех, кто посещает районы высокой пораженности.
Гепатит А часто протекает бессимптомно и не несет опасности для жизни. Возможные клинические проявления: повышение температуры, слабость, снижение аппетита, пожелтение кожи и склер глаз, рвота, боль в животе. Могут появиться в период от 2 до 6 недель с момента заражения.
Лечения гепатита А фактически не существует, оно сводится к режиму покоя и приему, по необходимости, лекарств от тошноты/диареи. Эффективной профилактикой является вакцинация и соблюдение правил гигиены. Переболев гепатитом типа А, человек приобретает к нему иммунитет.
ГЕПАТИТ В вызывает вирус гепатита В. Заболевание широко распространено и отличается многообразием проявлений и исходов. Может протекать незаметно, в безжелтушной форме, часто не диагностируется. Для гепатита В характерно вирусоносительство, поэтому человек может не подозревать о наличии в организме опасного возбудителя.
Инкубационный период – 50-180 дней. Заболевание начинается с повышения температуры, слабости, боли в суставах, тошноты и рвоты. Иногда появляются высыпания. Увеличивается печень и селезенка. Отмечается потемнение мочи и обесцвечивание кала. Диагностируется гепатит В по раннему белку-маркеру в крови – HbsAg.
У большинства взрослых (90-95%) в результате острой инфекции формируется иммунный ответ, что заканчивается выздоровлением. Менее чем у 1% развивается молниеносный гепатит. У оставшихся 5-10% – хроническая форма.
Пути передачи гепатита В:
- через кровь (переливание крови/плазмы; через нестерильные инструменты при употреблении наркотиков; через предметы личной гигиены);
- половым путем (через слизистые оболочки);
- от матери к ребенку (редко, но риск повышается при остром гепатите на поздних сроках беременности или наличия у женщины ВИЧ)
Профилактика гепатита В:
- не употреблять наркотики;
- использовать свои предметы личной гигиены;
- использовать презервативы при каждом половом контакте;
- следить за стерильностью медицинских и косметологических инструментов; вакцинировать детей (согласно национальному календарю прививок).
ГЕПАТИТ D (Дельта-инфекция) – спутник гепатита B, самостоятельно не существует. Для него характерны острые поражения печени и интоксикация. Протекает тяжелее, чем другие вирусные гепатиты.
Заражение гепатитом D наступает при попадании вируса напрямую в кровь. С кровотоком он попадает в печень, где размножается и приводит к развитию острой формы заболевания.
Инкубационный период гепатита D – 3-7 недель. Проявляется заболевание утомляемостью, снижением аппетита, тошнотой, повышением температуры. Из-за отсутствия характерных симптомов, заражение гепатитом D может заподозрить только опытный врач.
Острый гепатит D заканчивается выздоровлением либо переходом в хроническую форму. Переболевших может беспокоить быстрая утомляемость и вялость. У больных хроническим гепатитом D отмечается кровоточивость десен, носовые кровотечения, синяки при незначительных ушибах. Это связано с нарушением образования в печени компонентов свертывания крови.
Пути передачи гепатита D те же, что и у типа B, но для заражения необходима более высокая концентрация вируса, из-за чего инфекция менее распространена. Иногда заражение гепатитами B и D происходит одновременно. В этом случае преобладают тяжелые формы заболевания, часто приводящие к циррозу печени.
Профилактика гепатита D аналогична таковой при гепатите В. Особенно она важна для пациентов с гепатитом В. Однако вакцинация от гепатита В эффективна и против Дельта-инфекции.
ГЕПАТИТ С – воспаление печени, вызванное одноименным вирусом. Долгое время может протекать бессимптомно, что влечет риск развития цирроза и рака печени.
Гепатит С протекает в острой либо хронической формах. Острая форма, часто бессимптомная, обнаруживается случайно при выявлении специфических маркеров – анти-HCV-IgM. Для пациентов с гепатитом C возможно три варианта:
1) полное выздоровление – примерно в 20% случаев;
2) 20% хронический гепатит без маркеров воспалительного процесса;
3) 60% хронический гепатит с проявлениями поражения печени.
В хроническую форму гепатит С переходит незаметно. Повреждение печени с годами нарастает и у пациента формируется фиброз с нарушением функций печени. У пациентов с активным гепатитом риск развития цирроза в течение 20 лет достигает 20%. У 5% из них возникает рак печени.
Пути передачи гепатита С те же, что и у гепатита В. Подавляющее число заражений в России приходится на потребителей инъекционных наркотиков. Инфицирование половым путем происходит реже, как и передача вируса от матери ребенку.
В быту заразиться гепатитом С невозможно. Больные не нуждаются в изоляции и не представляют опасности для окружающих.
Преимущества своевременного лечения гепатита С:
есть вероятность полного излечения;
замедляет разрушение печени и развитие необратимых последствий;
снижает риск передачи вируса партнеру.
Профилактика гепатита С:
не употреблять наркотики;
не использовать чужие предметы личной гигиены;
пользоваться презервативами;
следить за стерильностью медицинских и косметологических инструментов.
Вакцины от гепатита С не существует.
ГЕПАТИТ Е передается преимущественно фекально-оральным путем в результате заражения питьевой воды (плохой санитарии). Источник инфекции больной человек. Инкубационный период гепатита Е – от 2 до 10 недель. Характерные симптомы заболевания:
- жар в начальной стадии;
- уменьшение аппетита, тошнота/рвота;
- боли в животе и суставах;
- зуд, кожная сыпь;
- пожелтение кожи и белков глаз;
- потемнение мочи и бледный стул;
- увеличение печени.
Диагностировать гепатит Е сложно, его проявления неотличимы от других видов острого вирусного гепатита. Диагноз основывается на выявлении антител IgM в крови пациента.
Больным гепатитом Е показана госпитализация и лечение в стационаре, диета и соблюдение постельного режима. В тяжелых случаях лечение в отделениях интенсивной терапии. Профилактика заражения включает соблюдение личной гигиены и отказ от употребления неочищенной воды.
ВАЖНО! Только врач может диагностировать гепатит. Его лечение должно осуществляться в медицинском учреждении под наблюдением специалиста. Самолечение и несвоевременное обращение к врачу опасно для жизни и здоровья!
Если Вы обнаружили у себя подозрительные симптомы или подверглись риску заражения гепатитом, следует немедленно обратиться к врачу. В Медицинском центре «Моя клиника» Вам всегда готовы помочь опытные врачи-гастроэнтерологи. Наличие собственной лаборатории позволит быстро и на месте пройти все необходимые исследования для диагностики заболевания.
Записаться на прием можно по телефону (812) 493-03-03 либо на сайте, оставив электронную заявку или через Личный кабинет.
Источник
Токсический гепатит: лечение препаратами, диета
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Токсический гепатит – достаточно распространенное заболевание, которое развивается в результате воздействия на печень токсических веществ. Существуют различные формы этого заболевания. Чаще всего повреждения возникают в результате воздействия на организм алкоголя, вредных производственных факторов, лекарственных препаратов, вирусных и бактериальных токсинов. Заболевание очень опасно, требует ранней диагностики, своевременного лечения. Только так можно достичь положительных результатов в лечении. Иначе прогноз будет крайне неблагоприятным. Зачастую гепатит заканчивается циррозом печени, печеночной недостаточностью или комой, смертью.
Для постановки диагноза проводится комплексная диагностика, которая включает лабораторные и инструментальные исследования, дифференциальную диагностику. Для того чтобы дифференцировать токсический гепатит от других заболеваний, которые имеют сходную диагностику, проводят УЗИ, специальные исследования печени. Для подтверждения токсической природы повреждающего фактора проводят токсикологическое исследование.
Для выведения токсинов и очищения организма производится антитоксическая терапия, направленная на выведение ядов из организма, очищение. Для этого применяют различные сорбенты, например, активированный уголь, капельницы с раствором электролитов. В тяжелых случаях проводится гемосорбция и плазмоферез.
Проводится витаминотерапия. Применяют преимущественно витамины группы В и С. Для симптоматической терапии применяют различные средства, направленные на устранение симптомов заболеваний и различных патологий. При сильном болевом синдроме применяют обезболивающие средства, при воспалении – противовоспалительные. Для защиты печени от повреждающего воздействия применяют гепатопротекторы. Для облегчения состояния применяют желчегонные препараты. При возникновении тяжелых осложнений, в частности, асцита, может потребоваться хирургическое вмешательство.
Клинические рекомендации
В ходе терапии следует соблюдать постельный режим. Необходимо строго соблюдать рекомендации врача по приему лекарственных препаратов, выполнять все необходимые манипуляции. Важно соблюдать правильное питание, придерживаться щадящей диеты. Нужно контролировать количество выпитой жидкости, не допускать воздействия на организм вредных факторов окружающей среды. Сопутствующие заболевания следует лечить своевременно. Лечебный режим следует тщательно соблюдать.

Стандарт терапии при токсическом гепатите
Первое, что необходимо сделать – обнаружить повреждающий фактор и исключить его дальнейшее воздействие на организм. Затем нужно нейтрализовать действие токсина, очистить организм. Обычно для этого вводят антидоты и сорбенты. Обязательно следует обеспечить пациенту постельный режим и щадящую диету.
После этого приступают собственно к терапии. Применяют средства, направленные на лечение печени и защиту ее от дальнейшего разрушающего воздействия. Вводят гепатопротекторы. Можно разумно включать в терапию народные средства. Но только после предварительной консультации с врачом. Проводится инфузионная терапия. В критических ситуациях применяются хирургические методы, плазмоферез. Чтобы ускорить выведение токсинов, рекомендуется желчегонная терапия.
Лечение токсического гепатита в стационаре
Принципы стационарного лечения основаны на стандартах лечения гепатита. Сначала проводится нейтрализация токсина и очищение организма. Затем проводится поддерживающая терапия, симптоматическое лечение. Обязательно применение гепатопротекторов, которые не только защищают печень, но и способствуют ее восстановлению.
Лекарства
Лекарства необходимо применять только после предварительной консультации врача, даже на этапе восстановления. Это связано с тем, что неправильное лечение может привести к развитию таких тяжелых осложнений, как цирроз печени, асцит, которые зачастую заканчиваются летальным исходом.
При гепатитах применяют Урсосан по 10-15 мг на 1 кг массы тела. Принимают однократно, перед сном.
Часто гепатит сопровождается запором. В связи с этим рекомендуется принимать дюфалак по 1-2 столовые ложки утром.
Ранитидин принимают для снятия боли и спазмов, восстановления печени. Принимают в дозировке от 150 до 300 мг дважды в сутки. Дозировка зависит от степени выраженности патологического процесса, формы и стадии заболевания. С осторожностью следует принимать препарат пациентам с печеночной недостаточностью и сниженной массой тела. Продолжительность курса варьирует в пределах от 4 до 8 недель.
Препарат Лив 52 способствует выведению из организма токсинов, повышает активность ферментов. Дополнительно оказывает желчегонное действие, нейтрализует действие свободных радикалов. Применяется по 2-3 таблетки 2-3 раза в день. Детям дозировка снижается в 2 раза. Продолжительность лечения составляет 3 месяца. Побочные эффекты минимальны, поскольку препарат является гомеопатическим.
Эссенциале форте укрепляет и восстанавливает клетки печени и сжигает уровень жира. Образование рубцовой ткани существенно снижается. Капсулы выпускают дозировкой 300 мг. Принимают по 2 капсулы 2-3 раза в день.
Гептрал при токсическом гепатите
Препарат гептрал повышает защитные свойства печени, клеток. Он существенно повышает восстановление организма, ускоряет обезвреживание токсинов, что способствует восстановлению клеток и тканей. Кроме того, обладает антидепрессивным эффектом.
Принимается в форме таблеток и инъекций. Рекомендуется принимать впервой половине дня, поскольку обладает мощным тонизирующим действием. Противопоказан детям до 18 лет. С осторожностью следует принимать при беременности.
Витамины
При гепатитах применяют витамины группы В и С. Рекомендуется принимать следующие витамины в суточной дозировке:
- Витамин В1 – 4,5 мг
- Витамин В2 – 5,4 мг
- Витамин В5 – 15 мг
- Витамин В6 – 6 мг
- Витамин С – 500 мг.
Физиотерапевтическое лечение
При лечении гепатитов применяет электрофорез. Во время этой процедуры поступают в кровь лекарственные препараты через кожу и слизистые оболочки. Дополнительно воздействуют микротоками, в результате чего препарат проникает более глубоко и непосредственно в те ткани, где происходит его основное действие. Таким образом, можно снизить дозировку. Соответственно, снижается риск развития побочных эффектов, снижается нагрузка на печень.
Также применяется акупунктура, иглоукалывание, рефлексотерапия и другие средства физиотерапевтического воздействия.
Народное лечение токсического гепатита
Нетрадиционная медицина также располагает некоторыми средствами, которые дают возможность снизить токсическое воздействие на печень и нормализовать ее функции. Народные средства рекомендуется принимать для профилактики, а также в период восстановления организма. Это связано с тем, что во время лечения организм и так получает комплексную и довольно большую нагрузку на организм. Кроме того, народные средства не обладают столь мощные эффектом, чтобы снять симптомы острого отравления и тяжелого поражения. На этапе восстановления и профилактики, народные средства, наоборот, могут оказать мощное, а главное – пролонгированное воздействие на организм.
Хорошо зарекомендовало себя укрепляющее средство. Для его приготовления нужно взять по 250 граммов кураги, чернослива, изюма и инжира. После этого нужно перемешать все тщательно, пропустить через мясорубку. Полученную массу тщательно перемешать и добавить в смесь не менее 100 грамм меда. Добавить по 1 чайной ложке корицы, молотого имбиря и тмина. Тщательно перемешать и дать возможность настояться в холодильнике в течение 3 суток. После этого добавить сок половины лимона, еще раз перемешать и начать принимать ежедневно. Продолжительность лечения месяц.
Укрепляющий чай дает возможность вывести вредные вещества, восстановить клетки печени. Используют 2 столовые ложки сушеных лепестков чайной розы, 1 столовую ложку плодов шиповника. Заливают кипятком. Настаивают 30 минут. Можно добавить мед.
Настой «Восстанавливающий» готовят из эхинацеи и элеутерококка. Для приготовления настоя берут соответствующие растительные экстракты, смешивают их в соотношении 2:1, пью по 1 чайной ложке трижды в день. Продолжительность лечения составляет 14-28 дней.

Лечение травами
Для восстановления печени применяют мяту. При боли и спазмах в области печени, а также диспептических расстройствах, употребляют отвар из мяты. Его можно пить в виде отвара, или как чай. Для приготовления отвара берут 4 столовые ложки сушеных листьев мяты. Можно взять и свежие листья. Затем заливают их кипятком, дают возможность настояться в течение часа и пьют как чай. Можно добавить в обычный чай, в дополнение к заварке, листья мяты и пить их в неограниченных количествах, как обычный чай.
Также применяют кукурузные рыльца. Они способствуют оттоку желчи, оказывают активное желчегонное действие. Для приготовления отвара берут 5-10 грамм измельченных кукурузных рыльцев, заливают стаканом кипятка, пьют в течение дня по маленьким глоткам, при появлении боли и дискомфорта в желудке и кишечнике, горечи во рту. За день нужно выпить весь стакан отвара.
Для приготовления отвара из вербены лекарственной, берут по одной чайной ложке травы, заливают стаканом кипятка. Пьют маленькими глотками. На следующий день готовят новый. Отвар эффективен при заболеваниях печени и селезенки, повышении температуры и головных болях.
Гомеопатия
Гомеопатические средства нужно применять с осторожностью. Нужно соблюдать меры предосторожности – употреблять только после предварительной консультации с врачом. Важно учитывать, что любое средство оказывает воздействие в первую очередь на печень. Кроме того, многие гомеопатические препараты оказывают накопительное действие, а значит, эффект они проявят только после того, как в организме накопится их определенное количество, или закончится полный курс. Некоторые препараты могут быть несовместимы с медикаментозной терапией.
Для укрепления иммунитета и усиления восстановительных процессов применяют отвар из крапивы и стевии. Для этого берут 1-2 столовые ложки смеси, заливают стаканом воды и пьют в течение суток.
Также для укрепления организма применяют сок березы. Принимают по 1 стакану трижды в день. Очищает организм, выводит токсины.
При болях в области желудка и печени применяют отвар шалфея. Для приготовления отвара берут 1-2 столовые ложки шалфея и заливают стаканом кипятка. Пьют по 1 столовой ложке трижды в день. Добавляют мед по вкусу.
Укроп способствует нормализации пищеварения, устраняет желчь и очищает организм. Берут 1 столовую ложку семян укропа, заливают стаканом кипятка, пьют в течение суток.
Хирургическое лечение
В основном хирургические вмешательства неизбежны на стадии осложнений, при появлении цирроза и асцита. Для большинства людей появление асцита – признак скорой смерти. Только 10% пациентов могут прожить с асцитом в течение месяца. В высокоспециализированных клиниках удается компенсировать состояние пациента диуретиками, препаратами калия и магния, или путем хирургического вмешательства. Применяется парацентез – процедура, в ходе которой производят инвазивное отведение жидкости их брюшной полости. Также применяют оменопатофренопексию. В ходе этой процедуры надрезают сальник, после чего он подшивается к диафрагме и печени. Предварительно проводят скарификацию сальника, в результате чего жидкость выводится самопроизвольно, не скапливается.
Диета при токсическом гепатите
При гепатите следует соблюдать щадящую диету. Больной должен исключить из рациона все блюда, которые оказывают стимулирующее и раздражающее воздействие на слизистые. Пища должна быть только отварной или приготовленной на пару. Приправ быть не должно, специй и маринада также быть не должно. Пища должна содержать легкие каши, нежирное мясо, рыбу. Рацион должен включать много овощей и фруктов. Можно употреблять в виде салатов. Для заправки используется растительное и сливочное масло, нежирная сметана. Копченые блюда, консервы исключаются. Категорически запрещен алкоголь.

Что можно есть при токсическом гепатите?
При токсическом гепатите можно есть только те продукты, которые легко усваиваются организмом. Это легкие каши, отварное мясо или рыба, овощи. Если свежие овощи вызывают боль и дискомфорт в области печени и желудка, лучше употреблять их в отварном виде. Пища должна быть только отварной или паровой.
При токсическом гепатите бобовые лучше свести к минимуму. Вместо них рекомендуется применять легкое отварное мясо, рыбу. Это должны быть нежирные сорта.
Меню на каждый день при токсическом гепатите
Омлет из яичницы с помидорами, компот.
Бульон прозрачный куриный, гренка. Картофель пюре, отварная куриная грудка. Салат из моркови со сладким перцем. Чай с сахаром.
Каша тыквенная, печенье овсяное (3 шт), чай зеленый.
Булочка с маком, стакан кефира.
Суп овощной, сухарик. Каша пшеничная, котлета куриная паровая. Свежий огурец. Чай черный с молоком.
Запеканка творожная, кисель ягодный.
Сарделька отварная, яйцо отварное. Цикорий.
Суп с фрикадельками. Каша гречневая, печень куриная тушеная. Салат из тертой свеклы. Чай с сахаром.
Каша овсяная с фруктами. Яблоко свежее. Компот.
Каша манная молочная, отварное яйцо, гренка. Чай зеленый.
Бульон рыбный. Каша рисовая, рыба, тушеная с морковью и луком. Свежий помидор. Чай черный с сахаром.
Оладьи тыквенные. Пюре из бананов. Стакан кефира.
Бутерброд из ветчины с плавленым сыром. Какао.
Суп гречневый. Картофельное пюре, котлета рыбная паровая. Салат из свежей капусты с морковью. Отвар шиповника.
Куриная грудка замеченная. Свежий перец. Гренка. Чай с сахаром.
Салат из морской капусты с бобами. Бутерброд с копченой скумбрией. Чай зеленый.
Бульон овощной. Каша перловая протертая. Сарделька отварная. Салат из помидоров и сладкого перца. Чай черный с сахаром.
Булочка с маслом и ветчиной. Яблочное пюре. Чай с сахаром.
Творог с сахаром и сметаной. Чай черный с сахаром.
Бульон куриный. Каша ячневая. Винегрет. Куриное сердце и печень. Чай с сахаром.
Запеканка тыквенная. Джем абрикосовый. Чай зеленый.
Главным условием успешного лечения является прекращение воздействия на организм повреждающего фактора. Так, если причиной гепатита стал алкоголь, его необходимо полностью исключить. Если гепатит стал следствием приема некоторых лекарственных средств, их прием следует немедленно прекратить. При приеме большого количества отравляющих веществ внутрь, или при попадании токсинов иными способами, проводится промывание желудка. Это позволит предотвратить дальнейшее действие токсина. По возможности проводится терапия, направленная на нейтрализацию действия токсинов. В таком случае обычно вводится антидот.
Источник