Кальций и витамин D в профилактике и лечении остеопороза
Кальций и витамин D имеют ключевое значение для поддержания здоровья костной ткани. Однако на протяжении последнего десятилетия их эффективность в профилактике остеопороза (ОП) вызывает споры, учитывая неоднозначность результатов контролируемых клинических исследований. Более того, высказываются опасения по поводу безопасности кальция для сердечно-сосудистой системы. Тем не менее, результаты нескольких метаанализов клинических исследований показали, что применение препаратов кальция ± витамина D у людей пожилого возраста, прежде всего женщин, задерживает снижение минеральной плотности костной ткани и вызывает уменьшение риска переломов. Убедительных данных в пользу увеличения риска сердечно-сосудистых исходов на фоне приема кальцийсодержащих препаратов также не получено. Препараты кальция и витамина D не заменяют бисфосфонаты и другие антиостеопоротические препараты у пациентов с ОП, однако лечение ОП необходимо всегда проводить на фоне адекватного потребления кальция и витамина D с пищей или в виде пищевых добавок. Назначение комбинированных препаратов, содержащих кальций и витамин D, необходимо также пациентам, получающим глюкокортикостероиды, даже в низких дозах, в течение более 3 мес, для профилактики стероидного ОП.
Остеопороз (ОП) – это самое распространенное заболевание костной ткани, характеризующееся снижением костной массы, ухудшением микроархитектуры и повышением хрупкости костей, которые приводят к увеличению риска переломов. В 2010 году в странах Европейского Союза расчетное число пациентов с ОП составляло 27,5 млн человек, в том числе 22 млн женщин [1], а в США – 10,2 млн [2]. При этом число людей со сниженной костной массой в несколько раз выше и, например, в США достигает 43,4 млн. По данным российского эпидемиологического исследования, ОП имеется примерно у каждой третьей женщины и каждого четвертого мужчины в возрасте 50 лет и старше [3]. Ожидается, что в Европе ежегодное число остеопоротических переломов (ОПП) увеличится с 3,5 млн в 2010 году до 4,5 млн в 2025 году, или на 28% [2]. Ежегодные затраты, связанные с ОП, в странах Европейского Союза в 2010 году составили 37 млрд евро, а в России прямые медицинские и немедицинские затраты на лечение ОПП за 1 год могут приближаться к 25 млрд руб. [4].
Важную роль в патогенезе ОП играет недостаточное потребление кальция и витамина D с пищей, поэтому на протяжении многих лет комбинированные препараты, содержащие эти и другие минералы, широко используют как для профилактики, так и лечения (в комбинации с бисфосфонатами или другими средствами) ОП. Дефицит кальция может препятствовать достижению адекватной пиковой костной массы у подростков и способствовать ее снижению у людей пожилого возраста.
Актуальность проблемы дефицита кальция была недавно подтверждена результатами крупного исследования, которое проводилось под эгидой Международного фонда остеопороза (IOF) [5]. В соответствии с рекомендациями IOF 2014 г. мужчины в возрасте от 50 до 70 лет должны потреблять 1000 г кальция в сутки, а женщины в возрасте старше 50 лет и мужчины в возрасте старше 70 лет – 1200 мг/сут [6]. По данным проведенного анализа, в 74 странах мира среднее потребление кальция с пищей варьировалось от 175 до 1233 мг/сут. Однако во многих странах Азии оно не превышало 500 мг/cут, а в большинстве стран Африки и Южной Америки составляло от 400 до 700 мг/сут. Среднее потребление кальция с пищей превышало 1000 мг/сут только в странах Северной Европы, а в России составило около 780 мг/сут. Во многих странах пониженное потребление кальция с пищей отмечалось преимущественно у женщин и людей пожилого возраста, для которых адекватное поступление этого минерала имеет особое значение. По данным других исследований, в нашей стране дефицит потребления кальция с пищей определялся у 60-90% россиян [7,8]. В рекомендациях Российской ассоциации по ОП указано, что в среднем российские женщины в возрасте 50 лет и старше потребляют менее 700 мг кальция в сутки, поэтому большинство из них нуждаются в увеличении потребления молочных продуктов или добавлении препаратов, содержащих как минимум 500 мг кальция, чтобы обеспечить рекомендуемое его потребление в 1200 мг/сут [9].
Сходные данные были получены и при анализе распространенности дефицита витамина D в популяции. J. Hilger и соавт. проанализировали 195 исследований, проводившихся в 54 странах более чем у 168000 участников [10]. Средние сывороточные уровни 25-гидроксивитамина D в популяции варьировались в широких пределах, однако в 37% исследований они были ниже 50 нмоль/л, что указывало на дефицит витамина. Результаты эпидемиологических исследований свидетельствуют о том, что частота недостаточности витамина D в популяции достигает 50%, а выраженный дефицит витамина наблюдается у 1 млрд человек [11]. Факторы, способствующие развитию дефицита витамина D, включают в себя недостаточное его потребление с пищей, преимущественное пребывание в закрытых помещениях, загрязнение окружающей среды, которое ограничивает воздействие на человека солнечного света, необходимого для активации синтеза витамина D из 7-дигидрохолестерина в эпидермисе.
Минеральная плотность костной ткани
Результаты некоторых исследований свидетельствуют о том, что минеральная плотность костной ткани (МПКТ) зависит от потребления кальция с пищей. Например, в Корее подобная ассоциация была изучена более чем у 4600 мужчин и женщин в возрасте старше 50 лет, распределенных на группы в зависимости от потребления кальция и сывороточной концентрации 25-гидроксивитамина D [12]. Недостаточное потребление кальция ассоциировалось с более низкой МПКТ в области шейки бедра как при более низкой, так и более высокой сывороточной концентрации 25-гидроксивитамина D. Полученные данные свидетельствовали о том, что более высокие сывороточные уровни витамина D не позволяют компенсировать дефицит потребления кальция с пищей.
J. Wu и соавт. оценивали эффективность кальция в профилактике снижения МПКТ на основании метаанализа 17 контролируемых клинических исследований у 2537 женщин постменопаузального возраста [13]. Результаты моделирования показали, что возраст и количество кальция, поступающего с пищей, были ключевыми факторами, влиявшими на изменение МПКТ. У женщин в возрасте 50, 60, 70 и 80 лет, потребляющих 1200 мг кальция в сутки в течение 2 лет, можно ожидать увеличения МПКТ на 1,33%, 1,94%, 2,60% и 3,27%, соответственно, в то время как при потреблении кальция в дозе 700, 1200, 1300 и 2000 мг/сут в течение того же срока у женщины в возрасте 60 лет степень увеличения МПКТ может составить 1,62%, 1,94%, 1,97% и 2,13%, соответственно. Таким образом, адекватное суточное потребление кальция составило 1200 мг/сут, так как дальнейшее его увеличение не приводило к существенному дополнительному эффекту на МПКТ у женщин постменопаузального возраста.
У женщин быстрое снижение МПКТ начинается за 1 год до последней менструации и продолжается в течение примерно 2 лет после наступления менопаузы, после чего скорость снижения МПКТ замедляется [14]. В течение указанного 3-летнего периода средняя скорость снижения МПКТ в области поясничных позвонков и шейки бедра составляет 2,5% и 1,8% в год, соответственно [15]. За 5 лет степень снижения МПКТ достигает 10%, а увеличение потребления кальция позволяет нивелировать или по крайней мере уменьшить этот эффект.
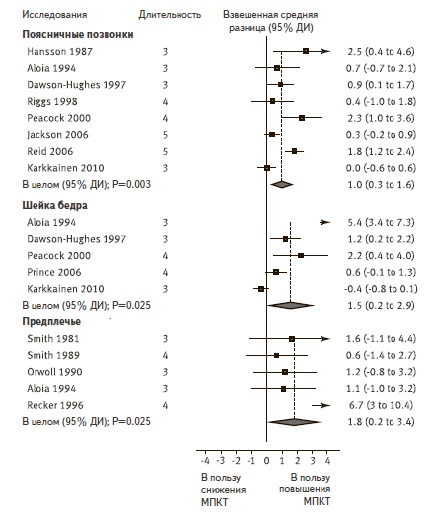
V. Tai и соавт. провели мета-анализ 59 рандомизированных контролируемых исследований, в которых изучалось влияние кальция (±витамина D) на МПКТ у лиц в возрасте старше 50 лет (подавляющее большинство участников исследований составили женщины) (рис. 1) [16]. В 15 исследованиях (n=1533) оценивали результаты потребления кальция с пищей, а в 51 исследовании (n=12257) изучали кальцийсодержащие препараты. Увеличение потребления кальция с пищей привело к увеличению МПКТ в области бедренной кости и всего скелета на 0,6-1,0% через 1 год и МПКТ в области бедренной кости, поясничных позвонков, шейки бедра и всего скелета на 0,7-1,8% через 2 года. Существенных изменений МПКТ в области предплечья выявлено не было. Применение препаратов кальция ассоциировалось с увеличением МПКТ в области бедренной кости, шейки бедра, поясничных позвонков, предплечья и всего скелета на 0,7-1,8% через 1, 2 и 2,5 года (рис. 1). Степень увеличения МПКТ в более поздние сроки была сопоставимой с таковой в течение первого года. Монотерапия препаратами кальция и препаратами, содержащими кальций и витамин D, оказывала сопоставимое влияние на МПКТ. Это согласуется с результатами мета-анализов, которые свидетельствуют о том, что витамин D сам по себе не вызывает увеличения МПКТ [17,18].
Таким образом, адекватное потребление кальция с пищей ассоциируется с более высокой МПКТ в области шейки бедра, а увеличение потребления кальция с пищей или применение кальцийсодержащих препаратов у женщин в период перименопаузы вызывает умеренное увеличение МПКТ в области различных костей и всего скелета.
Риск падений
Непосредственной причиной переломов у людей как без ОП, так и с ОП являются падения, частота которых увеличивается с возрастом. Витамин D и кальций принимают участие в регуляции мышечной функции, поэтому была высказана гипотеза о том, что их применение может способствовать улучшению силы мышц и снижению риска падений. В нескольких исследованиях было показано, что низкие сывороточные концентрации 25-гидроксивитамина D, особенно менее 20 нг/мл (50 нмоль/л), ассоциируются с увеличением риска падений [19,20].
K. Stockton и соавт. при мета-анализе 17 рандомизированных контролируемых исследований (n=5072) не выявили увеличения силы мышц при применении витамина D у взрослых с сывороточной концентрацией 25гидроксивитамина D >25 нмоль/л [21]. В то же время в других исследованиях у пациентов с концентрацией 25гидроксивитамина D
Профилактика переломов
Эффективность препаратов кальция и витамина D в профилактике ОПП изучались в многочисленных исследованиях, в которые включали людей пожилого возраста, преимущественно женщин. В самом крупном рандомизированном контролируемом исследовании (WHI) приняли участие 36282 американки в возрасте от 50 до 79 лет, которые получали кальция карбонат, содержащий 1000 мг элементарного кальция, + витамин D в дозе 400 МЕ/сут или плацебо [28]. Примерно 10% из них перенесли переломы в возрасте старше 55 лет. Длительность наблюдения составляла 7 лет. В конце периода наблюдения МПКТ бедренной кости в основной группе была на 1,06% выше, чем в контрольной (р
Нежелательные эффекты кальция и витамина D
На протяжении последнего десятилетия продолжаются споры по поводу возможных нежелательных эффектов применения кальция, в частности повышения риска сердечно-сосудистых исходов [52]. Еще в 2008 году в 5-летнем рандомизированном клиническом исследовании Auckland Calcium Study было выявлено увеличение риска инфаркта миокарда у пожилых женщин, получавших препарат кальция, по сравнению с таковым в группе плацебо [53]. Сходные данные были получены в нескольких мета-анализах. Например, M. Bolland и соавт. при анализе рандомизированных контролируемых исследований препаратов кальция показали, что применение кальция и витамина D ассоциировалось с увеличением риска инфаркта миокарда на 25% и суммарного риска инфаркта миокарда и инсульта на 15% [54]. Увеличение риска сердечно-сосудистых исходов при лечении препаратами кальция было отмечено также в когортных исследованиях, проводившихся в Швеции и Финляндии [55,56]. В основе неблагоприятного эффекта кальция на сердечно-сосудистую систему может лежать преходящая гиперкальциемия, способствующая развитию кальциноза сосудов.
Однако увеличение риска сердечно-сосудистых исходов под действием кальция не было подтверждено в других крупных исследованиях и мета-анализах. Например, в исследовании WHI не было отмечено увеличения риска инфаркта миокарда, коронарной болезни сердца, инсульта или любых сердечно-сосудистых исходов у женщин, получавших кальций и витамин D, как во всей выборке, так и в выборке пациенток, которые не получали подобные препараты до исследования [29]. Следует отметить, что в этом исследовании лечение препаратом кальция и витамином D ассоциировалось с увеличением риска образования камней в почках, хотя частота нефролитиаза в основной и контрольной группах составила всего 0,35% и 0,30%, соответственно. Неблагоприятный эффект кальция на риск сердечно-сосудистых осложнений не был установлен и в мета-анализе, проводившемся под эгидой Амери кан ского национального фонда остеопороза [57]. На основании полученных данных Национальный фонд остеопороза и Американское общество профилактической кардиологии опубликовали совместное заявление, в котором указано, что применение кальция ± витамина D с пищей или в виде пищевых добавок не сопровождается увеличением риска сердечно-сосудистых или цереброваскулярных осложнений и смерти от любых причин у здоровых взрослых людей, а потребление кальция в дозе не более 2000-2500 мг/сут можно считать безопасным для сердечно-сосудистой системы [58].
Заключение
Адекватное потребление кальция и витамина D с пищей или в виде пищевых добавок является основой профилактики ОП. В клинических исследованиях длительное применение препаратов кальция и витамина D у женщин постменопаузального возраста задерживало снижение МПКТ и вызывало снижение риска переломов. Последний эффект был более выраженным при высокой приверженности к лечению. Препараты кальция и витамина D не могут служить альтернативой бисфосфонатам и другим антиостеопоротическим средствам у пациентов с ОП, однако лечение ОП необходимо проводить на фоне адекватного потребления кальция с пищей или в виде пищевых добавок. ОП часто осложняет лечение ГКС, которые по-прежнему широко используют для лечения различных иммуновоспалительных заболеваний. Снижение МПКТ наблюдается даже при относительно непродолжительном применении этих препаратов в небольших дозах. В связи с этим все больные, получающие ГКС в дозе ≥2,5 мг/сут в пересчете на преднизолон в течение по крайней мере 3 мес, нуждаются в адекватном потреблении кальция и витамина D c целью профилактики стероидного ОП. Результаты клинических исследований и мета-анализов не позволяют сделать вывод о том, что применение кальция ассоциируется с увеличением риска сердечно-сосудистых исходов у здоровых людей.
Источник
Витамин Д и остеопороз
Медицина непрерывно совершенствуется, технический прогресс существенно облегчает быт и человек живет всё дольше — и, неизбежно, сталкивается с «болезнями возраста», среди которых значительное место занимает остеопороз и его последствия.
Остеопороз — одна из проблем современного, сильно постаревшего общества. Всемирная организация здравоохранения относит его к перечню десяти важнейших хронических заболеваний человечества.
Медицина непрерывно совершенствуется, технический прогресс существенно облегчает быт и человек живет всё дольше — и, неизбежно, сталкивается с «болезнями возраста», среди которых значительное место занимает остеопороз и его последствия. Конечно, проще всего списать такие заболевания на старость — дескать, они неизбежны, значит, и бороться с ними не стоит. Но это — подход неверный. Если человек стал жить дольше, совершенно естественно, что он хочет прожить жизнь полноценно, чувствуя себя здоровым и полным сил. О том, что такое остеопороз и как в борьбе с ним может помочь витамин D — читайте в нашем материале.
Что такое остеопороз
Остеопорозом называется хроническое заболевание, которое заключается в постепенном снижении плотности костной ткани. В результате кости становятся хрупкими, повышается риск их переломов, в том числе и самопроизвольных, под собственным весом. Именно переломами, возникающими при незначительном воздействии на кость и даже без явной причины, и опасен остеопороз в первую очередь.
В силу изменений, происходящих в костной ткани, замедляется ее регенерация и такие переломы очень долго и трудно срастаются. Нередко переломы на почве остеопороза становятся причиной инвалидности пожилых людей.
В костной ткани постоянно происходят два обратных друг другу процесса: синтеза, то есть создания новой костной ткани и ее уплотнения, и резорбции — рассасывания ткани. В норме эти процессы сбалансированы: кость постоянно строится, появляются новые клетки, одновременно ликвидируются старые клетки, причем процессы как роста, так и ликвидации происходят равномерно во всех участках кости. Таким образом костная ткань непрерывно обновляется совершенно незаметно для самого человека. Полное обновление всего скелета происходит каждые 7-10 лет.
При остеопорозе этот баланс нарушается, процесс синтеза замедляется, в результате активность разрушения начинает преобладать. Костная ткань становится пористой, теряет свою упругость и прочность. Выделяют первичный (на него приходится до 95% всех случаев) и вторичный остеопороз.
Первичный — тот, который в обиходе принято считать возрастным. На самом деле, естественное замедление процессов обмена веществ связано не только со старением, но и с изменением гормонального баланса организма. С возрастом происходит снижение содержания в крови эстрогенов и андрогенов (кстати, как у мужчин, так и у женщин присутствуют и мужские, и женские половые гормоны, разница только в их количестве), причем у мужчин их уровень снижается постепенно, а у женщин — резко, после наступления менопаузы. Именно поэтому среди пожилых, больных остеопорозом, женщин — больше. Кроме того, из-за резкого снижения уровня гормонов и бурного развития остеопороза частота связанных с ним переломов у женщин выше.
Вторичный остеопороз развивается вследствие некоторых эндокринных заболеваний (сахарного диабета, патологий щитовидной и паращитовидных желез, яичников), а также длительного приема некоторых лекарственных препаратов. Снижение плотности ткани происходит во всех костях, но более подвержены переломам шейка бедра и позвонки — то есть те участки костей, которые, с одной стороны, хрупкие, а с другой — испытывают повышенную нагрузку. Сам по себе остеопороз протекает бессимптомно и может многие годы себя не проявлять, пока утратившая прочность кость не сломается.
Роль витамина D в физиологии костной ткани
Несмотря на то, что остеопороз можно посчитать неотвратимым результатом естественных физиологических процессов старения, современные врачи настроены оптимистично: снижение плотности костной ткани можно существенно замедлить и даже повернуть вспять!
Одним из важнейших средств для лечения остеопороза считается витамин D. В человеческом организме его активные метаболиты выполняют до трех десятков разнообразных функций, регулируя самые разнообразные физиологические процессы — от усвоения кальция костной и мышечной тканью до работы иммунной системы на всех ее уровнях. Именно регуляция обмена кальция в костях и участие в работе эндокринной системы и определяют роль кальциферола в борьбе с остеопорозом.
Под термином «витамин D» объединены два активных метаболита кальциферола — витамин D2 (эргокальциферол) и D3 (холекальциферол). Они имеют небольшие различия в строении молекул и метаболизме (D2 поступает в организм с пищей, D3 может синтезироваться в коже под воздействием солнечного света), но оба принимают участие в кальциевом обмене и могут применяться в лечении и профилактике остеопороза.
Интенсивность всасывания в кишечнике кальция, поступающего с пищей, практически полностью зависит от действия витамина D. Вместе с другими гормонами-регуляторами кальция, он регулирует процесс повторного всасывания в кровь кальция из первичной мочи, образующейся в почках — проще говоря, не позволяет организму слишком интенсивно выводить кальций с мочой.
Витамин D стимулирует активность клеток, строящих костную ткань, — остеобластов — повышая таким образом плотность кости. Он оказывает регулирующее действие и на активность других клеток — остеокластов, разрушающих кость. Это очень тонкая регуляция — холекальциферол, с одной стороны, умеренно стимулирует эти клетки, так как без своевременного разрушения старых участков костной ткани не произойдет ее регенерации. С другой стороны, при избыточной активности остеокластов, характерной для остеопороза, витамин D оказывает сдерживающее воздействие, препятствует чрезмерному распаду костной ткани. Холекальциферол способствует заживлению повреждений костной ткани, повышает ее плотность и прочность.
Дефицит витамина D в организме приводит к нарушению процесса всасывания кальция в кровь. Недостаток в крови активных метаболитов кальциферола вместе с пониженным уровнем кальция стимулирует работу паращитовидных желез, гормоны которых повышают активность остеокластов и распад костной ткани, следствием чего тоже становится остеопороз. Это защитная реакция организма: кальций необходим для нормальной работы клеточных мембран, и если он не поступает извне (или не усваивается из продуктов), то организм начинает извлекать кальций из собственных «запасов» — костной ткани, зубов, ногтей.
Значение витамина D в профилактике переломов и падений
Остеопороз — лишь одна из причин более частых переломов костей у пожилых людей. Да, кости становятся хрупкими и могут ломаться даже под собственным весом или при сравнительно небольших механических воздействиях. Но нельзя отрицать и того, что у пожилых возрастает частота падений, которые и становятся тем механическим, провоцирующим переломы, фактором. С годами постепенно нарушается процесс передачи импульсов от нервной системы к мышцам, движения утрачивают скоординированность — человек может упасть буквально «на ровном месте», без головокружения и каких-либо других причин.
В развитых странах с большой продолжительностью жизни падения давно переросли в настоящую социальную проблему. Например, в Ирландии случайные падения становятся причиной более чем половины смертей пожилых людей — гораздо больше, чем в результате ДТП и пожаров. Падения и полученные в результате травмы становятся причиной длительной утраты еще активными людьми возможности передвигаться, нередко приводят к инвалидности.
Передача импульсов по нервным волокнам к мышцам и сокращение мышечных волокон — также кальций-зависимые процессы, и они неизбежно связаны с уровнем витамина D в организме. Рецепторы к активной метаболической форме кальциферола, 1,25(ОН)2D, присутствуют в мембранах мышечных клеток — там витамин D регулирует перенос ионов кальция и фосфора, а также в ядрах миоцитов — в них кальциферол принимает участие в выработке энергии, необходимой для сокращения мышц. При этом преобразование витамина D в его активные формы может происходить прямо в мышечной ткани.
Если организму не хватает витамина D, нормальная работа мышечного аппарата нарушается — значит, снижается двигательная активность, движения становятся раскоординированными, возрастает риск падений, которые для пожилых пациентов, в силу остеопороза, могут быть фатальными. Прием витамина D способствует нормализации уровня гормона паращитовидных желез, в результате чего не только тормозится процесс резорбции костной ткани, но и повышаются сила мышц, скоординированность движений, устойчивость тела. А вероятность падений значительно снижается — на это указывают исследования группы ученых из Бостона под руководством доктора Bess Dawson-Hughes, которые в течение трех лет исследовали связь уровня витамина D в организме пожилых людей и частоты падений и переломов.
Дозировка витамина D для профилактики и лечения остеопороза
Дозировку витамина D для здорового человека рекомендуется рассчитывать в индивидуальном порядке, учитывая то, что витамин может поступать в организм с пищей (им богаты красная рыба, сельдь, жирные молочные продукты, желток яйца) и синтезироваться в коже под действием ультрафиолетового облучения. В современных условиях далеко не всегда эти пути обеспечивают организм всем необходимым ему кальциферолом. Привычная диета среднестатистического жителя России сравнительно бедна витамином D, а продукты содержат меньше полезных веществ (например, в желтке яйца, полученного на птицефабрике витамина D намного меньше, чем в деревенском). Те, кто придерживается вегетарианской диеты, практически лишают себя пищевых источников кальциферола — в продуктах растительного происхождения его содержится ничтожно мало.
Для того, чтобы покрыть потребности организма собственным синтезом холекальциферола, нужно ежедневно находиться на солнце, а большая часть России расположена в северных широтах — там, где количества солнечных дней в году попросту не хватает для достаточной выработки витамина D в коже. Да и не стоит забывать о том, что чрезмерное ультрафиолетовое облучение кожи опасно развитием рака и преждевременным старением. В пожилом возрасте синтез холекальциферола в коже замедляется (в возрасте 65 лет и старше интенсивность синтеза ниже нормального уровня в 4 раза), из-за чего у людей старшего возраста наблюдается естественный дефицит этого важного для них витамина. Поэтому лучшим решением будет наряду с рациональным питанием и умеренной инсоляцией кожи принимать добавки с витамином D.
Расчет дозировки рекомендуется проводить на основании уровня витамина D в сыворотке крови (для этого проводится специальный анализ):
- уровень более 30 нг/мл свидетельствует об адекватном уровне витамина D;
- 21-30 нг/мл — недостаточность;
- менее 20 нг/мл — дефицит;
- менее 10 нг/мл — выраженный дефицит
В отношении остеопороза пограничной является величина 30 нг/мл — если уровень кальциферола опускается ниже этой цифры, активизируются паращитовидные железы и резорбция костной ткани. В ходе зарубежных исследований гиповитаминоз D был выявлен у большинства женщин в постменопаузе, причем от географических факторов уровень кальциферола не зависел, как не зависел от того, получает ли женщина дополнительное лечение остеопороза антирезорбтивными препаратами.
Российские исследования показали еще более грустную картину: различную степень дефицита витамина D обнаружили более чем у 96% женщин в постменопаузе. При этом в период с ноября по март этот дефицит нарастал. Сравнили исследователи и уровень витамина Д с частотой переломов — так, у пациентов с переломами шейки бедра в большинстве случаев отмечался тяжелый или умеренный дефицит витамина D.
Соответственно, дозировка витамина D должна рассчитываться таким образом, чтобы уровень кальциферола в крови соответствовал нормальному уровню (выше 30 нг/мл). Оптимальным является предварительное исследование крови для оценки статуса витамина Д и расчет дозировки для коррекции дефицита или недостаточности. При тяжелом дефиците, при ожирении, или выраженном остеопорозе дозы витамина могут достигать 9-12 тысяч МЕ ежедневно. Но такие рекомендации должен давать доктор. Если в настоящий момент не удается пройти лабораторные исследования рекомендуется прием 4000 МЕ ежедневно в течение 6 месяцев. Впоследствии можно перейти на поддерживающие дозировки 1000-2000 МЕ.
В заключение хотелось бы подчеркнуть: не стоит дожидаться наступления пожилого возраста для того, чтобы начать усердную борьбу с остеопорозом. Профилактика этого опасного состояния начинается буквально в младенческом возрасте и продолжается всю жизнь. Ее слагаемые просты и доступны каждому:
- сбалансированная диета, продукты, богатые кальцием и витамином D, а также жирами, необходимыми для их усвоения;
- прием добавок с витамином D и кальцием;
- физическая активность (ходьба, упражнения);
- поддержание здоровья эндокринной системы, своевременное лечение возникающих нарушений.
Прием добавок с витамином D — важная часть профилактики остеопороза, а при уже развившемся заболевании — обязательное дополнение антирезорбтивной терапии.
Литература:
- Значение витамина D в терапии остеопороза // И. С. Дыдыкина, П. С. Дыдыкина, О. Г. Алексеева, ФГБУ «Научно-исследовательский институт ревматологии им. В. А. Насоновой» РАМН, Москва // Эффективная фармакотерапия. Ревматология, травматология и ортопедия. № 2 (52)
- Российское общество эндокринологов, Клинические рекомендации. Дефицит витамина D у взрослых: диагностика, лечение и профилактика, 2015
Источник


