Витамин-Д-зависимый рахит 2А типа
ВДЗР 2А типа — это редкое наследственное заболевание, обусловленное резистентностью (т.е. нечувствительностью) тканей организма к витамину Д. В результате дефектов гена рецептора витамина Д (ген VDR) нарушается ответ организма на действие витамина Д, несмотря на то, что он может быть нормальный в крови или даже повышенным. Из-за снижения или полного отсутствия чувствительности к витамину Д, нарушается всасывание кальция и фосфора в кишечника, что приводит к низкому кальцию и фосфора в организме и, соответственно, к развитию рахита. Как правило, данная наследственная форма рахита является наиболее тяжелой по клинической картине среди остальных форм.
Синонимичные названия диагноза: Витамин Д-зависимый рахит 2А типа (ВДЗР-2A); Рахит с или без алопеции; Наследственный витамин-Д-резистентный рахит (ВДРР); Генерализованная резистентность к 1,25-дигидроксивитамину Д; Псевдовитамин D-дефицитный рахит 2А типа (ПВДРР 2A); Гипокальциемический витамин Д- резистентный рахит; Синдром рахита- алопеции.
Мутация гена: VDR
Тип наследования: аутосомно-рецессивный. Риск рождения больного ребенка от родителей — носителей дефектного гена- составляет 25%.
Эпидемиология: относятся к редким наследственным заболеваниям. К настоящему времени точных данных о частоте заболевания нет.
Клинические проявления
Клиническая картина заболевания имеет различную степень тяжести.
Наиболее тяжелые формы заболевания манифестируют с первых месяцев жизни и могут иметь алопецию, более легкие — на 1-2 году жизни.
Основные клинические признаки:
- выраженная гипотония мышц (до полной потери физической активности);
- затруднение дыхания по причине нарушения экскурсии грудной клетки на фоне гипотонии;
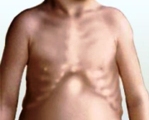
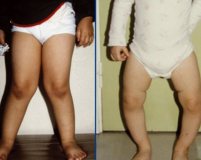
- рахитические деформации скелета различной степени выраженности (развернутая нижняя апертура грудной клетки, рахитические утолщения в области хрящевой и костной частей ребер по типу «четок», в области лучезапястных суставов по типу «браслеток», гипертрофия лобных и теменных бугров; О-образные деформации ног);
- судорожный синдром (тонические подергивания мышц конечностей, ларингоспазм, бронхообструкция, эпилептические пароксизмы);
- возможно наличие алопеции (тотольная или очаговая) или папулезная сыпь;
- при взятии ребенка на руки или пеленании отмечается плач ребенка на фоне болевого синдрома;
- диарея на фоне синдрома мальабсорбции;
- значительное отставание в физическом развитии;
- возможно, снижение слуха (нейросенсорная тугоухость);
- задержка прорезывания зубов или их раннее выпадение;
- переломы трубчатых костей.
Лабораторно-инструментальная диагностика:
- в крови:
- низкий уровень кальция общего и кальция ионизированного
- низкий уровень фосфора неорганического
- высокий уровень щелочной фосфатазы
- резко повышенный уровень паратгормона
- нормальный или высокий уровень 1,25(OH)2D
При тяжелых формах заболевания уровень кальция крови резко снижен (Са ионизированный менее 0,5 ммоль/л). При нарушении дыхания отмечается ацидоз.
- моче:
- возможно, наличие аминоацидурии, гиперфосфатурии.
- рентгенологическое исследование костей верхних или нижних конечностей: разряжение структуры метафизов, при этом они имеют бокаловидную форму, при тяжелом течении заболевания — «изъеденность» контуров метафизов. На рентгенограммах имеется деформация ребер и рахитические «четки».
- молекулярно-генетическая диагностика: анализ гена VDR на наличие мутаций
Лечение
При тяжелой форме может потребоваться постоянная инфузия растворов кальция в высоких дозах. Данная терапия может проводиться в течение нескольких месяцев.
При более благоприятном течении заболевания назначаются высокие дозы кальцитриола (только активные формы витамина Д!) и препаратов кальция (per os), в последующем, возможен перевод пациентов на терапию высокими дозами альфакальцидола.
Важно знать, что при данной форме рахита возможно наступление спонтанной ремиссии заболевания, на фоне которой терапия может быть полностью отменена.
При данной форме рахита назначение препаратов нативного витамина Д (холекальциферола) является неэффективным.
Прогноз
Чаще прогноз благоприятный, на фоне адекватно проводимой терапии клинические проявления рахита редуцируются кроме алопеции. Возможно наступление полной ремиссии заболевания в препубертатном периоде или более взрослом возрасте.
Прогноз при тяжелых формах относительно благоприятный на фоне проводимой терапии. Смертельный исход заболевания обусловлен некупируемой гипокальциемией, которая может быть причиной нарушения сердечной деятельности, а также развитием сепсиса, как осложнения постоянно функционирующего центрального венозного катетера.
Источник
Неклассические рахиты у детей: витамин D-зависимый и витамин D-резистентный

Рассматривается витамин D-зависимый и витамин D-резистентный рахиты у детей. Представлены современные принципы подхода к их диагностике и лечению болезни у пациентов педиатрического возраста.
Vitamin D-dependent and vitamin D-resistant forms of rickets are covered in the lecture. Contemporary principles of approach to their diagnostics and management in pediatric patients are considered.
Помимо классической формы рахита (витамин D-дефицитного или нутритивного), в доступной отечественной и зарубежной литературе рассматриваются рахит недоношенных детей (так называемая «остеопения недоношенных детей» или «метаболическая болезнь костей недоношенных детей»), а также витамин D-зависимая и витамин D-резистентная формы рахита [1–9]. Последние в меньшей мере знакомы большинству педиатров, а за последние годы представления о них претерпели некоторые изменения [10–12]. В этой связи ниже будут представлены обновленные сведения о двух неклассических формах рахита — упомянутых выше витамин D-зависимом и витамин D-резистентном рахитах.
Витамин D-зависимый рахит
Его синонимом является «псевдовитамин D-дефицитный рахит». Это заболевание, которое было описано в 1961 г., следует отличать от витамин D-дефицитного рахита.
Это не весь текст статьи. Статья входит в раздел Premium и доступна только
зарегистрированным пользователям.
Источник
Рахитоподобные заболевания
Рахитоподобные заболевания — это общее название группы патологий наследственного происхождения, которые проявляются расстройствами фосфорно-кальциевого обмена. Болезни характеризуются неврологическими нарушениями, патогномоничными деформациями костей, замедлением сроков прорезывания зубов. Для диагностики назначают рентгенографию костей, дополненную остеоденситометрией, обследование почек (УЗИ, рентгенография, экскреторная урография), лабораторные тесты (анализы крови, мочи, генетические исследования). Терапия включает препараты витамина Д и его метаболитов, добавки фосфора и кальция, растворы для коррекции кислотно-основного состава крови.
МКБ-10
Общие сведения
Рахитоподобные состояния преимущественно встречаются у детей грудного и раннего возраста, пик диагностики приходится на возраст от 1 до 2 лет. Их распространенность разнится в зависимости от нозологической формы: от 1:20000 для фосфат-диабета до 1:350000 при синдроме де Тони-Дебре-Фанкони (глюкозо-фосфат-аминовом диабете). Основная проблема рахитоподобных болезней — их сходство с проявлениями классического рахита, что затрудняет диагностику, своевременный подбор этиопатогенетического лечения. Промедление в постановке диагноза может вызывать необратимые нарушения здоровья у детей.
Причины
Рахитоподобные заболевания обусловлены изменениями в генетическом материале. По результатам молекулярно-генетической диагностики была установлена высокая гетерогенность этой группы болезней. Витамин Д-зависимый рахит связан с мутацией гена CYP27B1 на 12 хромосоме и передается по аутосомно-рецессивному типу. Причиной первичного изолированного синдрома Фанкони являются 4 вида точечных мутаций, к тубулярному ацидозу приводит около 300 вариантов генных аномалий.
Большинство патологий передаются по наследству, поэтому основным фактором риска является наличие в семейном анамнезе рахитоподобных состояний. Наследование бывает аутосомно-доминантного, аутосомно-рецессивного либо Х-сцепленного типов, что зависит от варианта заболевания. Важным предрасполагающим фактором считаются близкородственные браки, при которых намного выше риск проявления рецессивных вариантов мутаций.
Патогенез
Все рахитоподобные патологии вызваны генетически детерминированным дефектом фосфорно-кальциевого транспорта, который связан с нарушением работы специфических ферментов, транспортных белков или гормонов, а также структурно-функциональными изменениями канальцев почек. Патогенез различается соответственно виду заболевания, что обуславливает необходимость дифференцированного подбора лечения.
Основной проблемой гипофосфатемических состояний является повышенное выделение фосфатов с мочой с одновременным снижением их всасывания в кишечнике, что приводит к размягчению костей. При почечном ацидозе главным механизмом считается избыточная потеря бикарбонатов с мочой. Патогенез таких состояний, как первичный изолированный синдром Фанкони, не до конца установлен, хотя его развитие связывают с ферментопатиями, дефектами проксимальных канальцев.
Классификация
Сложности в систематизации рахитоподобных патологий обусловлены их этиопатогенетическим разнообразием, трудностями диагностики, редкой встречаемостью. В современной педиатрии, как правило, используется следующая классификация заболеваний:
- Фосфат-диабет. Имеет синонимичные названия: гипофосфатемический рахит, синдром Олбрайта-Батлера-Блюмберга, почечный рахит. По типу наследования выделяют 1-й вариант — Х-сцепленный доминантный, 2-й — аутосомно-доминантный, 3-й — аутосомно-рецессивный.
- Рахит витамин-Д-зависимого типа. Также известен как гипокальциемический или псевдовитамин D-дефицитный рахит. Подразделяется на 2 типа по этиопатогенетическому принципу, причем первый из них дополнительно делится на подтипы А/В.
- Почечный канальцевый ацидоз (ПКА или тубулярный ацидоз). Бывает первичным (наследственным) и вторичным, встречающимся при ряде заболеваний. По локализации дефекта классифицируется на дистальный, проксимальный, ПКА с гиперкалиемией.
- Глюкозо-фосфат-аминовый диабет Фанкони. Бывает 4 типов по способу наследования, локализации генетической мутации. По причине нарушений выделяют собственно болезнь, что соответствует первичной наследственной тубулопатии, и синдром — вторичное осложнение многих врожденных патологий у детей.
Симптомы рахитоподобных заболеваний
Патологии в основном манифестируют с 6-месячного до 2-летнего возраста. Признаки состояний схожи с классическим рахитом. Сначала у детей возникают неврологические проявления: плаксивость, постоянные беспричинный плач, нарушения сна, которые дополняются нарастающей мышечной слабостью, повышенной потливостью. Характерно снижение аппетита, периодическая рвота, медленная прибавка массы тела.
Специфические рахитоподобные изменения костей появляются не сразу, а по мере усугубления нарушений обмена кальция и фосфора. Родители замечают деформацию грудной клетки, «рахитические четки» (костные утолщения на ребрах), искривление ног по О-образному или Х-образному типу. При раннем начале заболевания формируется краниостеноз (преждевременное закрытие черепных швов), который сопровождается внутричерепной гипертензией.
У детей, имеющих рахитоподобные болезни, медленнее прорезываются зубы, наблюдается гипоплазия и разрушение зубной эмали. На 2-3 годах жизни начинается множественное кариозное поражение зубов, образуются прикорневые кисты, зубные абсцессы. При дистальных формах тубулярного ацидоза типичны нарушения слуха вплоть до глухоты, при проксимальных — снижение зрения.
Осложнения
Нелеченые рахитоподобные состояния вызывают задержку роста и психомоторного развития у детей. При этом происходят необратимые деформации скелета с нарушениями двигательных функций, в том числе инвалидизирующими. Структурные изменения костной ткани обуславливают остеомаляцию, патологические переломы. Почечный ацидоз зачастую дополняется пиелонефритом, нефрокальцинозом, мочекаменной болезнью.
Прогрессирование тубулярных расстройств при отсутствии комплексного лечения завершается хронической почечной недостаточностью в среднем спустя 10-12 лет от манифестации патологии. Рахитоподобные заболевания сопровождаются снижением неспецифической резистентности организма, поэтому у таких детей часто возникают пневмонии, ОРВИ, рецидивирующие отиты и тонзиллиты.
Диагностика
При первичном осмотре дифференцировать рахит и рахитоподобные заболевания у детей затруднительно. Врач-педиатр собирает детальный анамнез жизни, спрашивает о наличии подобных состояний у членов семьи. При физикальном обследовании определяются типичные костные деформации, отставание в физическом развитии. Для верификации диагноза применяются:
- Рентгенография костей. На рентгеновских снимках врач обнаруживает выраженные искривления нижних конечностей по вальгусному или варусному типу, патогномоничные «рахитические четки», изменение контуров грудной клетки. Специалист обращает внимание на ячеистость костной структуры, шпороподобные образования.
- Остеоденситометрия. Неинвазивный метод обычно проводится, чтобы определить у детей костную плотность. Для уточнения диагноза назначается биопсия костей, позволяющая выявить нарушения структуры костных балок, появление лакун, низкий уровень минерализации.
- УЗИ почек. С помощью сонографии врач выявляет анатомо-функциональные нарушения органа. Для более детальной визуализации делают рентгенографию почек, экскреторную урографию. При затруднениях в диагностике показана нефробиопсия для оценки состояния почечных канальцев.
- Биохимический анализ крови. Исследуют показатели общего и ионизированного кальция, фосфатов, уровней кальциферола и кальцитриола. Обязательно определяют уровень паратгормона, концентрацию щелочной фосфатазы. Для изучения функции почек нужны результаты общего анализа мочи, пробы Зимницкого.
- Генетическое тестирование. Учитывая большое разнообразие наследственных рахитоподобных состояний, пациенту обязательно рекомендуют консультацию генетика. Для обнаружения мутации выполняется секвенирование панели генов — единственный метод, позволяющий подтвердить диагноз.
Лечение рахитоподобных заболеваний
Консервативная терапия
При всех вариантах заболеваний необходимо скорректировать минеральный обмен, устранить остеомаляцию, предупредить дальнейшие деформации. Для этого больным назначают холекальциферол в начальной дозировке 10000-15000 МЕ с последующей коррекцией дозы. Также используются метаболиты витамина D — кальцитриол, альфакальцидол, оксидевит. Минерализации костей способствуют препараты кальция, фосфора.
При тубулярном ацидозе основу лечения составляет коррекция кислотно-щелочного состояния крови, после чего самочувствие ребенка улучшается. С этой целью составляют ощелачивающую растительную диету с добавлением фруктовых соков, введение бикарбонатов, цитратной смеси, других инфузионных растворов при обострении заболевания. При ПКА также вводят препараты калия.
Немедикаментозное лечение включает соблюдение режима дня, регулярное пребывание ребенка на свежем воздухе, применение достаточного по калорийности витаминизированного питания. Хорошую эффективность показывают физиотерапевтические процедуры: аппликации парафина, грязелечение, бальнеотерапия (хвойные и соляные ванны). Для коррекции двигательных расстройств рекомендованы массаж, ЛФК.
Хирургическое лечение
При выраженных искривлениях костей, затрудняющих передвижение, показаны реконструктивные ортопедические операции. Они планируются спустя 1,5-2 года после достижения стойкой клинико-лабораторной ремиссии. Для получения максимально прогнозируемого результата хирургические вмешательства рекомендуют проводить после окончания периода активного роста ребенка.
Прогноз и профилактика
При своевременном лечении у детей хорошие шансы на выздоровление или контроль заболевания. Однако с учетом сложности диагностики и редкости рахитоподобных состояний прогноз остается сомнительным. Для снижения риска развития патологии необходимо медико-генетическое консультирование супругов, имеющих неблагоприятную наследственность. Вторичная профилактика включает комплексную терапию возникших обменных нарушений для предупреждения осложнений.
Источник
➤ Adblockdetector