Витамин d при гиперпаратиреозе
Физиология паратгормона настолько сильно связана с витамином D и метаболизмом костной ткани, что рассматривать эти вопросы по отдельности, не потеряв их сути, невозможно. Графически взаимоотношения представлена на рисунке ниже. Паратгормон в первую очередь регулирует содержание ионов кальция в межклеточном пространстве. Витамин D контролирует всасывание кальция из пищи, а также косвенно отвечает за минерализацию костной ткани, которая содержит в себе 99% всего кальция организма.
«Можно ли считать кость органом?» Да! Поскольку костная ткань проявляется очень высокую метаболическую активность, а также содержит большие запасы кальция, она напрямую включена в процессы регуляции содержания кальция в межклеточном пространстве и плазме крови. Нормальная концентрация кальция в межклеточном пространстве необходима для выполнения множества клеточных функций, среди которых передача сигнала между клетками, секреция гормонов, нормальная работа мышц и нервов, поэтому необходимо строгое ее сохранение в определенных пределах.
Гипокальциемия ведет к нервно-мышечной гипервозбудимости; умеренное снижение уровня кальция проявляется гиперестезиями с положительными симптомами Хвостека и Труссо; тяжелая гипокальциемия ведет к развитию тетании, судорог и смерти. Гиперкальциемия проявляется летаргией, слабостью, комой и, наконец, смертью. Около 50% внеклеточного кальция находится в ионизированной форме, но точное соотношение зависит от pH. Содержание кальция внутри клеток на порядки меньше, чем вне ее, но некоторые органеллы, например, митохондрии, содержат в себе повышенные концентрации кальция. Колебания уровня внеклеточного ионизированного кальция обычно не превышают ± 10%.
а) Физиология обмена паратгормона. Паратгормон (паратиреоидный гормон, ПТГ, РТН) по химическому строению является 84-аминокислотным полипептидом; было выяснено, что за биологическую активность гормона ответственны первые 34 аминокислотных остатка паратгормона, именно они используются в клинической практике, например, в лечении остеопороза. Определение последовательности классического рецептора ПТГ показало его связь с G-белком и наличие семи трансмембранных сегментов, проявляющих одинаковое сродство как с паратгормоном, так и с ПТГ-родственным пептидом (ПТГ-рП).
Но ПТГ-рП не обладает таким же активирующим действием на 1-гидроксилазы почек, как сам ПТГ.
Наибольшее количество рецепторов к ПТГ находится в костной ткани и в почках, хотя в других органах они также присутствуют в меньших количествах. Недавно был обнаружен новый подвид ПТГ-рецептора, который связывается с карбоксильным остатком паратгормона. Ранее считалось, что данные рецепторы находятся в неактивном состоянии. Этот недавно обнаруженный рецептор не связывается с ПТГ-рП. Неизвестно, играет ли он какую-либо роль в метаболизме костной ткани или имеет какие-либо другие функции.
Клетки паращитовидных желез также экспрессируют рецепторы, чувствительные к кальцию. И они являются рецепторами, связанными с G-белками, и имеют в своем составе семь трансмембранных доменов. Данные рецепторы могут соединяться с различными катионами, но физиологически подходящими для них являются только двухвалентные катионы кальция и магния. Снижение уровня ионизированного кальция ведет к повышению секреции ПТГ, повышение уровня ионизированного кальция ведет к снижению секреции ПТГ.
Таким образом, и концентрация ионизированного кальция, и концентрация ПТГ в плазме крови колеблются лишь в узких пределах. Были описаны различные мутации данных рецепторов, некоторые из них приводят к повышению их активности, другие — к понижению. Данные мутации являются ключом к пониманию семейной гипокальциурической гиперкальциемии и некоторых гипокальциемических синдромов, например, семейного гипопаратиреоидизма.
Паратгормон (ПТГ) повышает резорбцию кальция в почках, усиливает резорбцию костной ткани, повышает активность D1-гидроксилазы почек. Эти механизмы помогают восстановить уровень кальция в плазме крови.
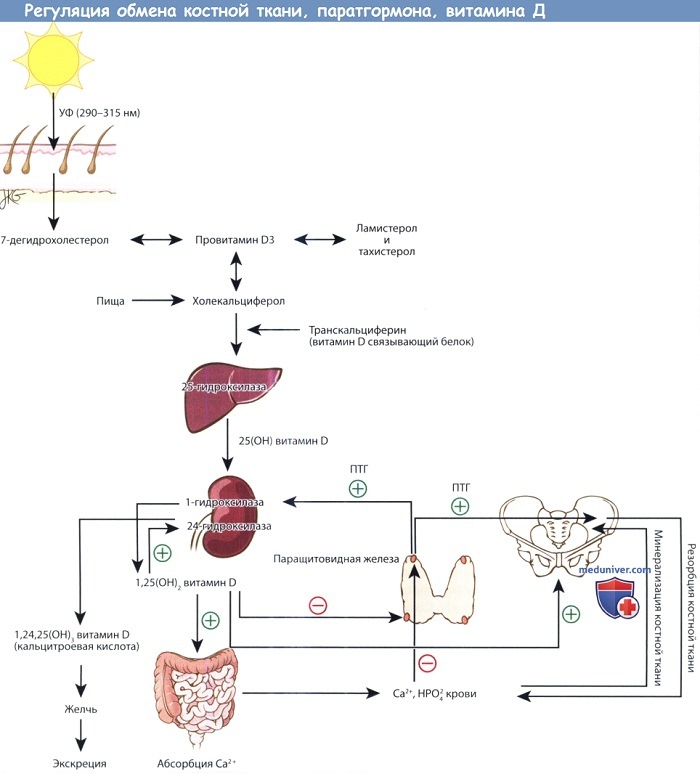
Предшественники витамина D синтезируются в коже под действием ультрафиолета. Превращение 25-ОН витамина D, депонированной формы витамина, в активную форму,
т.е. 1,25-(ОН)2 витамин D, регулируется паратгормоном. 1,25-(ОН)2 витамин D повышает всасывание кальция в желудочно-кишечном тракте.
Кальций и фосфор плазмы крови регулируют содержание паратгормона крови, а также участвуют в минерализации новообразованного костного матрикса.
При повышении уровня паратгормона усиливается резорбция костной ткани, поскольку это необходимо для поддержания необходимого уровня кальция в плазме,
а также стимулируется синтез 1,25-(ОН)2 витамина D почками.
б) Физиология обмена витамина Д. Синтез провитамина D (холекальциферола) происходит в коже из 7-дегидрохолестерола в результате фотокатализа под действием ультрафиолетовых лучей с длиной волны 290-315 нм. Ультрафиолетовые лучи именно с такой длиной волны могут преодолеть атмосферу, поэтому у жителей возвышенностей синтез провитамина D подвержен сезонным колебаниям. Синтез предшественников провитамина D тоже зависит от воздействия солнечных лучей, поэтому избыточное пребывание на солнце не приводит к гипервитаминозу.
Следовательно, скорость продукции провитамина D в долгосрочной перспективе не зависит от пигментации кожи; но она может снижаться у темнокожих лиц, которые мало подвергаются воздействию солнечных лучей. Провитамин D связывается с транскальциферином (витамин — D — связывающим белком) и транспортируется в печень, где в результате 25-гидроксилирования он превращается в кальцидиол.
Возможности получения витамина D с пищей очень ограничены, лишь крайне малое число продуктов содержит в себе витамин D. Молоко и молочные продукты, производимые в США и Европе, дополнительно обогащаются витамином D. Одна их порция содержит около 100 ME витамина. К сожалению, необогащенные молочные продукты и человеческое грудное молоко содержат крайне малое количество витамина. В желтке яйца содержится около 20 ME витамина D, в белке витамина D нет. Рыба является источником, богатым витамином D.
В порции консервированного тунца содержится 250 ME витамина, а в одной порции свежевыловленного лосося может содержаться до 1000 ME. В растительных продуктах витамина D нет, но он может содержаться в грибах в количестве до 1500 МЕ/100 г, если грибы росли в присутствии солнечного света.
Витамин D представляет из себя провитамин, активной формой которого является 1-25-(ОН)2 витамин D (кальцитриол). В норме кальцитриол продуцируется почками из витамина D, кальцидиола, в результате реакции 1-гидроксилирования. Активность 1-гидроксилазы почек контролируется ПТГ, поэтому уровень 1-25-(ОН)2 витамина D напрямую коррелирует с уровнем ПТГ. Высокий уровень ПТГ, как правило при гипокальциемии, стимулирует образование 1-25-(ОН)2 витамина D. В результате происходит повышение абсорбции кальция в кишечнике и нормализация его уровня в плазме крови.
При определенных патологических состояниях некоторые другие ткани также могут проявлять 1-гидроксилазную активность, иногда независимо от действия ПТГ.

в) Метаболизм минеральных веществ в костной ткани. Мы часто воспринимаем кости лишь как опорные структуры, но на самом деле костная ткань играет важную роль в метаболизме, выступая в качестве депо кальция, фосфатов и карбонатов, также она участвует в поддержании кислотно-щелочного равновесия. Матриксом кости является частично минерализованная ткань и специфические костные клетки. Костную систему человека разделяют на осевой скелет, к которому относят череп, позвоночный столб, грудину, ребра и таз, и на скелет конечностей, от их проксимальных отделов до кончиков пальцев.
Также костная ткань подразделяется на губчатую (трабекулярную), которая обладает высокой метаболической активностью, и кортикальную, которая имеет большую плотность и меньшую метаболическую активность. Изменения в кортикальной костной ткани наступают при тяжелых или длительно текущих заболеваниях. В осевом скелете преобладает содержание трабекулярной кости, в скелете конечностей — кортикальной.
К костным клеткам относят остеобласты, остеокласты и остеоциты. Остеобласты происходит из мезенхимальных стволовых клеток, они образуют соединительнотканный матрикс кости, который затем минерализуется, формируя новую костную ткань. Большинство остеобластов подвергаются апоптозу, но часть из них остается включенной в костный матрикс и превращается в остеоциты, а другая часть остается на поверхности кости, формируя надкостницу.
Трансформируясь в остеоциты, эти клетки образуют длинные отростки, которыми они создают щелевой контакт с соседними клетками и с клетками надкостницы. Остеоциты воспринимают механическое давление, оказываемое на кость, и играют важную роль в моделировании костной ткани. Остеокласты представляют собой крупные многоядерные клетки, происходящие из одноядерных макрофагов. Процесс дифференцировки клеток в остеокласты происходит под контролем ядер-ного фактора кВ (каппа-Б, RANKL), продуцирующего в ходе апоптоза остеобластов, и под контролем колониестимулирующего фактора макрофагов.
Остеокласты участвуют в резорбции костной ткани, разрушая минеральный компонент и коллагеновый матрикс костной ткани посредством протеолиза.
В норме костная ткань постоянно разрушается остеокластами и одновременно заново синтезируется остеобластами. Этот процесс получил название ремоделирования костной ткани. В здоровом организме процессы разрушения и синтеза костной ткани находятся в равновесии. Ремоделирование костной ткани крайне важно для поддержания структурной целостности (прочности) скелета, т. к. с ее помощью постоянно восстанавливаются микропереломы костей, возникающие от каждодневных физических нагрузок.
г) Кальций-чувствительные рецепторы. Как уже упоминалось выше, паращитовидные клетки экспрессируют кальций-чувствительные рецепторы. Первоначально данные рецепторы были выделены из паращитовидных клеток крупного рогатого скота, затем их наличие было подтверждено и у человека. Кроме паращитовидных желез, где они и были впервые обнаружены, данные рецепторы экспрессируются в почках, костях, желудке, легких, головном мозге и других тканях.
Как мутации, так и приобретенные дисфункции данных рецепторов могут стать причиной появления различных заболеваний, связанных как с повышением, так и с понижением кальция крови. Более подробно эти заболевания будут рассмотрены ниже.
Учебное видео расшифровки биохимического анализа крови
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Гиперпаратиреоз
уролог / Стаж: 27 лет
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Гиперпаратиреоз (фиброзная генерализованная остеодистрофия, фиброзно-кистозный остит, синдром Бернета) — это очень распространённое эндокринное заболевание, характеризующееся избыточным продуцированием паратгормона в результате увеличения (гиперплазии) паращитовидных желез или формирования опухоли в них. Это выражается очевидным нарушением кальций-фосфорного равновесия, разрушением костей, снижением движения фосфата из канальцев почек в кровь, вызывая усиление концентрации кальция в крови (гиперкальциемию), снижение уровня фосфора. Данные трансформации являются пособниками нарушений функционирования почек, формированию камней и кальцификатов в паренхиме почек, повышенная в итоге изменений всасываемость кальция в кишечнике провоцирует развитие язвенной болезни 12-перстной кишки и желудка, панкреатита. Высвобожденный из базового депо (костей) кальций провоцирует остеопороз (хрупкость, ломкость костей от разрежения плотности костной ткани).
Заболевание гиперпаратиреозом — проблема № 3 в эндокринологии, после патологии щитовидной железы и сахарного диабета, основной «виновник» гиперкальциемии, который приводит к поражениям костной, мочевыводящей, сердечно-сосудистой систем, ЖКТ и прочих органов/тканей.В большинстве случаев этот недуг имеет мягкую форму течения с маловыраженными симптомами, поэтому не так просто обнаруживается — необходима тщательная диагностика.
Базовая роль паратгормона, выделяемого паращитовидными железами, выражается в стабилизации постоянного содержания кальция в крови, что претворяется в действительность влиянием паратгормона на костную ткань, кишечник и почки, от работы которых зависит обмен кальция в организме. Известно, что костная ткань — основное депо кальция, в ней содержится 99% этого макроэлемента, а функционал кишечника и почек обеспечивает мощность всасывания и выведения его из организма.
Уровень кальция в крови регулирует продуцирование паратгормона по типу отрицательной связи с участием рецепторов, чувствительных к кальцию, в клетках паращитовидной железы.
Классификация гиперпаратиреоза
Медицина выделила следующие виды гиперпаратиреоза:
- Первичный гиперпаратиреоз возникает на фоне повышенной выработки паратгормона, что обуславливает увеличение размеров паращитовидной железы (в 15-20% случаев) или рост аденомы в ней (в 80-85% случаев). Также он выражается или формированием множественной аденомы (в 4-5% случаев), или образованием карциномы и множественной эндокринной неоплазии (в 1-3% случаев). К этой же форме относят патологию, зависящую в значительно мере от генетической предрасположенности к заболеваниям эндокринной системы. Первичным гиперпаратиреозом в два раза чаще болеют женщины (а в период постменопаузы — в пять раз чаще), чем мужчины, в возрасте от 20 до 70 лет, апогей заболеваемости — 40-60 лет на фоне большого количества недообследованности населения.
- Вторичный гиперпаратиреоз обычно развивается в связи с дефицитом кальция в организме, а также может возникнуть от недостатка витамина D.В итоге паращитовидная железа начинает усиленно вырабатывать паратгормон, стараясь компенсировать их нехватку. Кроме того, к дефициту кальция в организме приводят нарушения в работе ЖКТ, который отвечает за всасываемость кальция и витамина D в кровь.
- Третичный гиперпаратиреоз — отклонение, развивающееся по причине автономного функционирования аденомы паращитовидной железы при продолжительном течении вторичного гиперпаратиреоза.
- Псевдогиперпаратиреоз развивается в результате чрезмерного продуцирования паратгормона эктопическими новообразованиями.
По клиническим проявлениям гиперпаратиреоз делят на две формы:
- Мягкую, объединившую немалое количество малосимптомных и асимптомных видов заболевания, отличающихся повышенным уровнем паратгормона и кальция, не имеющую при этом четко выраженной клиники. Только иногда встречаются слабость, утомляемость, ослабление памяти, периодические боли в суставах и костях, снижение плотности костной ткани, что увеличивает риск переломов при минимуме неосторожных действий, хондрокальциноз (изменения в суставах) и прочее.
- Манифестную, подразделяемую на костную, висцеральную с явным поражением почек при первичном гиперпаратиреозе (в 60%) и смешанную (совмещенную с раком щитовидной железы), причем висцеральные разлады встречаются в 65% случаев.
Осложнения гиперпаратиреоза
Угрожающее жизни пациента осложнение гиперпаратиреоза —гиперкальциемический криз, развивающийся при достижении повышенного уровня общего кальция в сыворотке крови>3,6 ммоль/л (>14 мг%) и пониженного содержания фосфора.
Наиболее часто причиной криза служит первичный гиперпаратиреоз, течение которого обусловлено высокой гиперкальциемией. Другой причиной может явиться злокачественная опухоль с секретом ПТГ-связанного протеина и тяжёлая интоксикация витамином D.
В основе криза лежит увеличение секреции ПТГ или ПТГ-связанного протеина, в результате чего резко усиливается разрушение/размягчение костной ткани и выведение из неё кальция, увеличивается обратное поглощения кальция почками и наблюдается быстрое нарастание концентрации кальция в сыворотке крови.
Для гиперкальциемического криза характерны:
- внезапное тяжёлое состояние пациента;
- отсутствие аппетита, отказ от еды, тошнота, непрерывная рвота, разлад дефекации, сильная мышечная слабость, боли в суставах, мышцах, брадикардия;
- повышенное мочеотделение, неутолимая жажда, позднее — уменьшение количества суточной мочи;
- температура тела до 40 градусов;
- резкие спазмы в животе могут привести к разрыву слизистой, прободению язвы;
- симптомы почечной недостаточности вплоть до уремической комы;
- вялость, апатия, сонливость, оцепенение, утрата произвольной деятельности наряду с сохранением рефлексов, потеря памяти, психические нарушения (галлюцинации, бред,судороги);
- сердечная недостаточность, коллапс, отек легких, кома и летальный исход при отсутствии лечения.
Гиперкальциемический криз могут спровоцировать:
- неожиданный аномальный перелом;
- инфекционные заражения;
- отравления;
- беременность;
- диета, перенасыщенная кальцием;
- лечение антацидными и ощелачивающими препаратами.
Прогноз гиперпаратиреоза
Эпилог заболевания обусловлен его причинами и своевременностью предпринятого лечения, естественно, что благоприятным он будет при вовремя проведенной диагностике и терапии. Отсутствие очевидных разрушений костно-мышечной системы предполагает полное восстановление после гиперпаратиреоза.
Радикальная хирургическая терапия в несомненном преимуществе случаев повышает качество жизни пациентов, приводит к регрессу костных и висцеральный разрушений.
Поражение почек делает невозможным стойкую ремиссию без хирургического лечения.
Прогнозировать завершение гиперкальциемическогокриза можно, исходя из неотложных и эффективных мер при его терапии.
Необходимо учитывать, что развитие сильных поражений почек и костной ткани, существенно снижают надежды на полное выздоровление.
Профилактика гиперпаратиреоза
Чтобы не возник гиперпаратиреоз, необходимо периодически исследовать кровь на содержание кальция, паратгормона, особенно при наличии сбоев в работе эндокринной системы, стараться постоянно поддерживать достаточную для организма насыщенность кальцием, витамином D, находясь под наблюдением врача-эндокринолога.
Причины гиперпаратиреоза
Для такого заболевания, как гиперпаратиреоз, причины развития— это факторы, считающиеся главенствующими:
- наследственная предрасположенность;
- различные интоксикации организма;
- радиационное поражение/постоянный радиационный фон;
- лекарственные средства с включениями соединений алюминия и лития;
- неблагоприятная окружающая среда;
- дефицит кальция в рационе;
- хроническая почечная недостаточность;
- гиповитаминоз D;
- патологии костной системы типа остеомаляции, деформирующей остеодистрофии.
Симптомы гиперпаратиреоза
Клиническая панорама гиперпаратиреоза весьма многолика, хотя довольно часто она полностью или частично отсутствует, болезнь развивается весьма постепенно.
Гиперпаратиреоз симптомы имеет с начала болезни весьма общего характера, их сложноконкретизировать:
- слабость, сонливое состояние;
- нарушенное пищеварение, тошнота, рвота, боли внутри живота;
- боли в костях и суставах, но постепенно процессы усугубляются.
Первичный гиперпаратиреоз проявляется следующими главными симптомами:
- остеопороз (остеопатия);
- патологии как результат поражения почечных клубочков и паренхимы — нефрокальциноз, нефрокалькулез, иногда почечная недостаточность;
- отложение кальция фосфата в роговицу глаза — лентовиднаякератопатия — как признак запущенности заболевания;
- поражения почек (особенно с образованием в них камней, что может являться единственным признаком заболевания), проявляются жаждой, увеличением количества суточной мочи;
- нарушение функций внутренних органов (висцеральный синдром) приводит к таким итогам, как желчнокаменная болезнь, язвенная болезнь 12-перстной кишки и желудка, калькулезный панкреатит;
- прогрессирующая нервно-мышечная дистрофия (миопатия), аритмия, гипертония, ослабление сердечной мышцы (кардиопатия), головные боли, парезы;
- поражение костно-суставного аппарата, особенно деформация позвонков и конечностей, делает больногочеловека ниже ростом, появляется «утиная» (раскачивающаяся) походка с частыми спотыканиями и трудностью передвижения ног, артриты, подагра, в результате сдавливания нервных корешков и спинного мозга появляются сбои в работе органов малого таза, боли;
- расстройство личности (психопатия), психозы, депрессия;
- васкулярные расстройства: из-за междуклеточного накопления кальция ужесточаются мембраны красных кровяных телец, а снижение их эластичности повреждает капилляры, нарушается кровообращения, формируется катаракта; по той же причине у тромбоцитов повышается способность к склеиванию, что может привести к образованию тромбов;
- анемия и лихорадка — в тяжёлых случаях гиперпаратиреоза.
Увеличенные паращитовидные железы изменяют показания анализов, указывая на высокую концентрацию кальция в крови, в моче, высокое содержание паратгормонов и прочее.
Диагностика гиперпаратиреоза
При наличии явных симптомов, вызывающих подозрение нагиперпаратиреоз, а также почечно-каменная/желчнокаменная/язвенная болезни у пациента, ему следует пройти ряд обследований:
- методы визуализации позволяют определить увеличение паращитовидной железы;
- исследования мочи и крови(неоднократно) на уровень кальция, фосфора в крови, паратгормона и прочих необходимых данных;
- исследование крови на уровень щелочной и кислой фосфатазы, остеокальцина;
- исследование уровня С-терминальноготелопептида коллагена I типа, который раскрывает картину активности разрушения костной ткани (костной резорбции);
- УЗИ (ультразвуковое исследование) почек, органов эндокринной и пищеварительной системы эффективно в 70-80% случаев с нарушениями кальций-фосфатного равновесия для уточнения причины этого процесса;
- компьютерная (КТ) и магнитно-резонансная томографии (МРТ) дают точность результатов исследования до 90% случаев заболевания;
- сцинтиграфия щитовидной и паращитовидных желез с технетрилом как наиболее точный современный метод исследования, предоставляет возможность не только диагностировать аденомы у больного, но и отслеживать результативность различных методов лечения;
- рентгенологическое исследование и рентгеноденситометрия (двухэнергетическая рентгеновская абсорбциеметрия) поясничного отдела позвоночника, проксимального отдела бедренной кости и предплечья проводится с целью определения уровня пораженности костей и мышц пациента, степени остеопороза, тяжелые разрушения костей, фиброзно-кистознуюостеодистрофию, наличие переломов и т.п.;
- исследование радиоизотопами совместно с УЗИ отличается самой высокой чувствительностью и информативностью;
- проведение электрокардиограммы необходимо для обнаружения потенциальных патологий работы сердечно-сосудистой системы.
- При трактовке всех анализов учитывается разлад в принципе обратной отрицательной связи уровня кальция и продуцированием паратгормона при гиперпаратиреозе.
При подозрении на гиперпаратиреоз диагностика предполагает применение комплексных исследовательских мероприятий, что будет наиболее оптимально. При установлении гиперкальциемического криза необходимы срочные меры по снижению уровня кальция в крови.
Дифференциальная диагностика гиперпаратиреоза проводится с состояниями и заболеваниями, имеющими симптомы гипекальциемии, как псевдогиперпаратиреоз, аденому, вторичные опухоли в костях, третичный гиперпаратиреоз, тиреотоксикоз, хроническую недостаточность надпочечников, заболевания крови и прочие.
Лечение гиперпаратиреоза
Тактика лечения избирается в зависимости от причин заболевания:
- при бессимптомном течении заболевания применяется медикаментозная терапия, но с риском получения осложнений, хотя сегодня существуют высокотехнологические препараты, способные решить и эту проблему без оперативного вмешательства;
- аденомапаращитовидной железыудаляется хирургическим путём;
- гиперплазия тканей железырешается резекцией нескольких долей или полное удаление железы (при безвыходном положении), что противопоказано при гиперкальциемическом кризе и тяжёлом состоянии пациента с очень высокими показателями кальция в крови, когда первоначально нормализуется состояние больного форсированным диурезом, длящимся иногда до двух суток;
- при отсутствии нарушений почечных функций применяется ускоренное выведение кальция препаратами натрия, однако данное лечение может повысить риск образования кальцификатов в организме и привести к развитию почечной/сердечно-сосудистойнедостаточности.
- дефицит кальция в костях нормализовать следует созданными для этого препаратами.
При мягкой форме течения гиперпаратиреоза хирургическое вмешательство может быть показано при условиях:
- уровень кальция в кровиверхнего предела нормы выше, чем на 0.25 ммоль/л;
- пациент моложе 50 лет;
- плотность костной ткани снижена более −2.5 SD по Т-критерию у женщин в постклимактерическом периоде и у мужчин после 50 лет;
- скорость фильтрации в клубочках ниже 60 мл/мин.
Когда поставлен диагноз «гиперпаратиреоз», лечение при его осложнениях осуществляется по следующей схеме:
- нахождение пациента в отделении интенсивной терапии;
- введение жидкости физраствора внутривенно;
- приём диуретиков;
- контроль за уровнем калия и магнезии в сывороткекрови;
- терапия, выводящая кальций из кости (бифосфонаты, кальцитонин, пликамицин, буферный нейтральный фосфат).
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник

