Проблемы здоровья подростков в Российской Федерации
Процесс развития общества во многом определяется уровнем популяционного здоровья подростков, который оказывает значимое влияние на здоровье нации в целом и формирует ее культурный, интеллектуальный, производственный и репродуктивный потенциал 1 . По определению Всемирной организации здравоохранения подростки – это молодые люди в возрасте от 10 до 19 лет 2 . В России окончанием детского возраста считается достижение совершеннолетия, то есть 18 лет, но некоторые демографические показатели рассчитываются для категорий от 10 до 14 лет и от 15 до 19 лет.
В настоящее время в России (на начало 2017 года) насчитывается 11293 тыс. детей в возрасте 10-17 лет, что составляет 8,1 % от общей численности населения страны. В сложившейся ситуации смертность населения подросткового возраста является актуальной социально-демографической проблемой, а ее тенденции, причины и возрастно-половая специфика – объектами пристального изучения. В РФ это, прежде всего, связано со сложившейся кризисной демографической ситуации, уменьшением численности населения и его плотности 3 . Потери жизни в подростковом возрасте сказываются на уровне средней продолжительности жизни, уменьшении числа лиц активного трудоспособного возраста и связанных с этим экономическими потерями государства. Главное экономическое последствие преждевременной смертности подростков – уменьшение численности трудового потенциала страны. В Российской Федерации за последних 10 лет показатель подростковой смертности сократился на 35,3 %. Однако более чем в 70 % случаев причинами смерти являются травмы и отравления 4 . Среди основных внешних причин смертности подростков особую тревогу вызывает уровень суицидов, на которые приходится около одной четверти травматической смертности в этом возрасте. Это самый высокий уровень в Европе. В России высока смертность от повреждений с неопределенными намерениями или повреждений без уточнений, которые маскируют значительную часть таких социально обусловленных причин, как убийства и отравления наркотиками 5 .
На фоне положительных достижений в снижении подростковой смертности, неутешительными остаются показатели, характеризующие заболеваемость детей подросткового возраста, особенно 15-17 лет. Состояние здоровья российских подростков существенно хуже, чем у их сверстников в других странах.
Наибольший рост заболеваемости отмечается по классам так называемых «школьных» болезней наиболее зависимых от образа жизни: нарушения и заболевания опорно-двигательного аппарата (в основном – различные виды нарушения осанки), нарушения зрения, болезни органов пищеварения 6 . Причинами развития этих нарушений являются неправильный режим питания, сна и отдыха, снижение двигательной активности, неконтролируемое использование различных гаджетов. Унифицированный подход к занятиям физкультурой в школе, рассчитанный на «среднего» ученика, не вызывает интереса к таким урокам, скорее, отталкивает. Около 10 % подростков их не посещают. А неправильно подобранные одежда и обувь, тяжелые рюкзаки с учебниками усугубляют ситуацию 7 .
В 30 % случаев у детей обнаруживаются проблемы, вызванные несоответствием рациона питания потребностям стремительно растущего детского организма. Большинство школьников едят слишком мало белковой пищи, испытывают нехватку витаминов, растительной клетчатки, а вот углеводов в их рационе слишком много. В развитие болезней желудочно-кишечного тракта (гастритов и гастродуоденитов, дискинезии желчевыводящих путей, язвенной болезни желудка и 12-перстной кишки) вносят свой вклад отсутствие регулярного питания, постоянное изменение режима, высокий уровень эмоционального напряжения 8 .
При чем, показатели заболеваемости не отражают в полной мере реальную ситуацию, т.к. пациенты и их родители обращаются в медицинские учреждения только в случае возникновения острой клинической ситуации 9 . С проявлениями функциональных нарушений в работе органов и систем детского организма они пытаются справиться сами. Данное предположение было подтверждено в ходе многоцентрового исследования заболеваемости детского населения ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России. Полученные в результате показатели истинной заболеваемости в 1,5 раза превышают данные официальной статистики, а в больших городах – в 2 раза 10 .
В настоящее время особую обеспокоенность вызывает состояние нервно-психического здоровья подростков. За 10 лет общая заболеваемость психическими расстройствами и расстройствами поведения подростков в возрасте 15-17 лет увеличилась на 11,3 %. Нервно-психические расстройства (неврозы, проблемы в работе вегетативной нервной системы, астено-невротический синдром, синдром дефицита внимания и гиперактивности), нарушения работы сердечно-сосудистой системы (артериальная гипертензия, нарушения ритма сердца), болезни органов зрения (дальнозоркость, близорукость, астигматизм) чаще отмечаются у учащихся 8–11 классов 11 . В это время организм становится очень чувствителен и малоустойчив к высоким учебным нагрузкам, эмоциональному напряжению, вызванному сложными взаимоотношениями с преподавателями и сверстниками, неблагоприятной атмосферой в семье, нарушением режима дня, недосыпанием.
Еще одной социальной проблемой является тенденция все более частого использования в обучении электронных гаджетов. К сожалению, внедрение новых средств информационно-коммуникационных технологий в школах (интерактивные доски, ридеры, ноутбуки, мобильные планшеты, компьютерные программы, Wi-Fi и др.) далеко не всегда сопровождается соблюдением требований санитарного законодательства и безопасных условий их использования. Свободное время школьники-подростки также проводят перед телевизором и перед компьютером. Все это сказывается на самочувствии детей: около 65 % подростков жалуются на усталость, не меньше 55 % – на проблемы со зрением и головные боли 12 .
Часто встречающейся проблемой подросткового возраста, являются такие пищевые отклонения как анорексия, булимия, другие расстройства приема пищи; расстройства сна, ночные кошмары и др.), невротические расстройства, связанные со стрессом (например, приступы страха, тревоги, депрессии), и расстройства, которые проявляются разными жалобами при отсутствии реальных подтверждений болезни (специалисты называют их соматоформными нарушениями). По данным ФГАУ «НМИЦ здоровья детей» Минздрава России, у 60 % подростков обнаруживаются так называемые «предболезненные психические расстройства» (например, зависимости – игромания; церебрастения – быстрая утомляемость, проблемы с памятью, сосредоточенностью, головные боли). У значительной части подростков выявлена высокая предрасположенность к различным формам девиантного поведения (агрессивные наклонности были обнаружены у каждой третьей девушки и каждого шестого молодого человека, а склонность к саморазрушающему поведению – у 22 % девушек и 40 % юношей) 13 .
Важнейшей социальной проблемой, связанной с состоянием психического здоровья, являются случаи употребления подростками психоактивных веществ, что составляет более 30 % в структуре всех психических и поведенческих расстройств. В проведенном нами исследовании в ряде школ Московской области, где учатся дети из достаточно благополучных семей (дети инженерных и научных работников) более 66 % мальчиков и 80 (!)% девочек подтвердили опыт знакомства с алкоголем 14 .
Пробовали курить более 50 % опрошенных. Среди опрошенных подростков более 15 % мальчиков и 12 % девочек пробовали курить наркотические вещества, причем более 2 % респондентов делали это много раз. Почти 5% мальчиков и 0,6 % девочек (р≤0,05) пробовали вдыхать наркотические вещества через нос, 1,5 % подростков пробовали употреблять таблетки, содержащие наркотические вещества 15 .
С начала 90-х годов в России действует Закон РФ «О психиатрической помощи и гарантиях прав граждан при ее оказании». Он определяет гуманное отношение к пациентам, и в какой-то мере повышает доверие людей к специалистам, облегчая обращение за психиатрической помощью. И все же сложившаяся за долгие годы система психиатрической помощи отпугивает подростков и их родителей, заставляя скрывать имеющуюся проблему. По мнению экспертов и по данным многочисленных исследований, проведенных врачами и социологами, статистика не отражает реальное положение дел в этой области, поскольку в нашей стране по-прежнему принято обращаться к врачу-психиатру только в случае крайней необходимости.
Последнее десятилетие ХХ века ВОЗ объявил десятилетием охраны репродуктивного здоровья подростков, поэтому во многих странах была проведена серия исследований, показавших основные социальные проблемы, с которыми сталкиваются юноши и девушки развитых стран, в том числе России:
- раннее начало половой жизни;
- пренебрежение средствами контрацепции;
- высокая заболеваемость инфекциями, которые передаются половым путем.
Необходимо заметить, что частота регистрации инфекционных заболеваний, передающихся половым путем, среди 15–19-летних российских девушек снизилась за последние 15 лет в 4–6 раз, но при этом она по-прежнему остается высокой. Знания о том, как защититься от таких проблем, подростки черпают прежде всего из СМИ и Интернета. Опросы подростков показали, что данная тема на уроках биологии или основах безопасности жизнедеятельности обсуждается крайне редко и положительный ответ о том, что информация о личной гигиене подростков, в том числе о негативном влиянии инфекций на здоровье, была получена в школе, дали только 4 % опрошенных 16 .
Отсутствие знаний в области репродуктивного здоровья негативно влияет на поведение девочек-подростков. Так, опыт сексуальных отношений к возрасту 18 лет имеют 41,9 % девочек, больше половины девушек допускают возможность сделать аборт. Россия по-прежнему лидирует среди стран Европы по количеству рождений и абортов у матерей в возрасте до 20 лет, при чем в большинстве случаев девушки-подростки прерывают первую беременность, нанося тем самым непоправимый вред своему здоровью 17 .
Важным показателем здоровья детского населения является число детей с инвалидностью, т.е. стойким ограничением жизнедеятельности. Доля подростков среди детей-инвалидов приближается к 30 % и продолжает расти. Кроме того, по мнению ряда экспертов, значительная часть детей, нуждающихся в оформлении инвалидности остаются неучтенной официальной статистикой в силу ряда причин 18 .
Существующая структура проблем здоровья российских подростков показывает, что более 65 % из них имеют ограничения в выборе профессии и профиля обучения в средней и высшей школе. В связи с чем многие осваивают профессию, которая была выбрана вынужденно и не вызывает большого интереса. Опрос выпускников и их родителей показал, что решение о будущей профессии они принимали без профессиональной помощи психологов и педагогов (60 %), в том числе без учета рекомендаций врачей-педиатров (в 97 %). К сожалению, эта стратегия часто затрудняет полноценную профессиональную реализацию, приводит к появлению психологических проблем и обострению хронических болезней 19 .
Подавляющее большинство подростков считают себя здоровыми, однако, многие из них не доживают до взрослой жизни, умирая от негативного воздействия различных внешних причин или от болезней, которые можно было бы предотвратить или успешно контролировать Баранов А.А., Алексеева Е.И., Антонова Е.В. и др. Руководство по амбулаторно-поликлинической педиатрии, 2 изд. испр. и доп. Под ред. А.А. Баранова. М.: ГЭОТАР-Медиа; 2009. — 592 с.»>20 .
Сегодня самыми серьезными проблемами подросткового возраста являются:
- Ранние беременности и роды. Ежегодно на девушек 15–19 лет приходится более 10 % родов и более 20 % болезней, вызванных беременностью и родами. Более одной трети девушек сообщают, что их первый сексуальный опыт был принудительным.
- Болезни, передающиеся половым путем, особенно ВИЧ/СПИД.
- Неправильное питание (как недоедание, так и переедание).
- Снижение показателей психического здоровья. Так, 20 % молодых людей страдают депрессиями, расстройствами настроения и питания, токсикоманией, склонны вести себя небезопасным образом (суицидальные формы поведения, в том числе увлечение экстремальными видами спорта). Среди подростков 15–19 лет самоубийство – вторая по значимости причина смерти.
- Наличие вредных привычек: употребление табака, алкоголя и психоактивных веществ (в России средний возраст начала постоянного курения – 12 лет!).
- Смерть от внешних причин: травмы, дорожно-транспортные происшествия, отравления, суициды.
На становление здоровья подростков большое влияние оказывают условия и образ жизни. Социальные изменения, произошедшие в России за последние 20 лет (миграция населения, материальное расслоение общества, высокое число разводов и гражданских браков) обострили такие проблемы, как увеличение числа детей, находящихся в трудной жизненной ситуации, недостаточное количество структур, оказывающих медико-социальную помощь. По некоторым данным, около 20 % всего детского населения РФ находится в трудной жизненной ситуации. Поэтому современным подросткам так необходима своевременная комплексная медико-психолого-педагогическая помощь, неотъемлемой частью которой должно стать повышение педагогической компетенции родителей и их активное участие в реализации назначений специалистов. Формирование у подростков привычки ведения здорового образа жизни и принятие мер по лучшей защите молодых людей от рисков для здоровья имеют решающее значение для здоровья населения и социальной инфраструктуры стран в будущем, а также для предотвращения проблем со здоровьем в зрелые годы.
Источник
Показатели здоровья детей и подростков в России
Демографические показатели детей и подростков
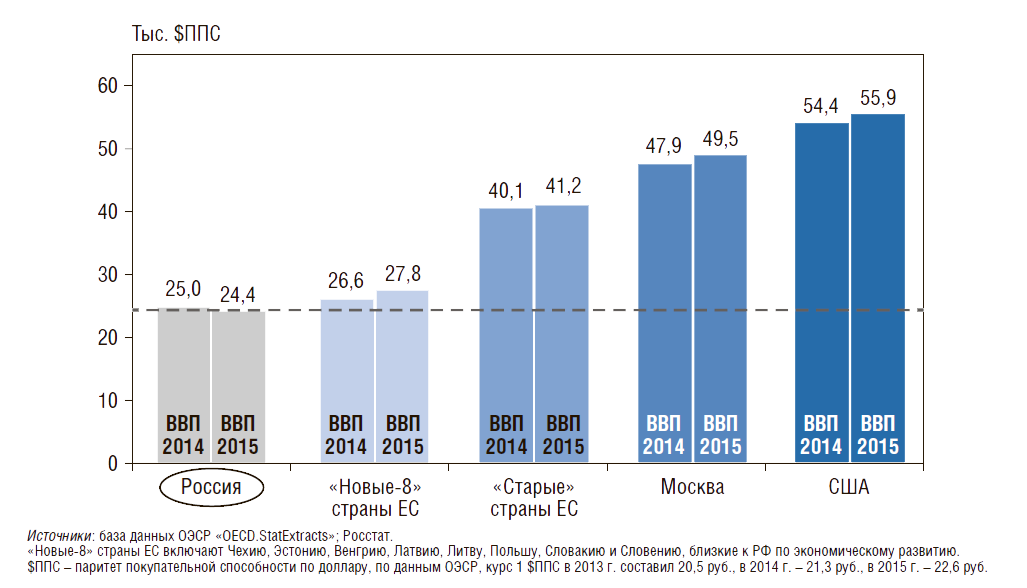
Демографические показатели и показатели здоровья российских детей и подростков сравниваются в динамике с аналогичными показателями в «новых-8» странах Евросоюза (ЕС) – близких к России по уровню экономического развития, т.е. имеющих сопоставимый валовой внутренний продукт (ВВП) на душу населения в долларах США по паритету покупательной способности (ППС) (рис. 1). Для более правильного сопоставления все рассматриваемые в статье показатели по «новым-8» странам ЕС берутся средневзвешенными, с учетом численности населения, «новые-8» страны ЕС включают Венгрию, Латвию, Литву, Польшу, Словакию, Словению, Чехию и Эстонию.
Рисунок 1. Валовой внутренний продукт на душу населения
Коэффициент рождаемости
На рис. 2 показана динамика коэффициента рождаемости (число родившихся живыми на 1 тыс. населения в год) в России и в странах ЕС. В нашей стране с 1987 по 1999 г. коэффициент рождаемости уменьшился более чем в 2 раза (с 17,2 до 8,3), однако затем начал постепенно расти и достиг в 2015 г. 13,3 родившихся на 1 тыс. населения, превысив данный показатель в странах ЕС. Во многом эта положительная динамика связана с демографической политикой и мероприятиями, реализованными в национальном проекте «Здоровье» в 2005–2009 гг., а не только с увеличением числа женщин детородного возраста (Вишневский А.Г., 2008). Однако наблюдаемый в последние годы положительный рост не позволяет достичь уровня 1980 г., когда коэффициент рождаемости в нашей стране составлял 15,9. Следует отметить, что по сравнению с 1980 г. число родившихся живыми на 1 тыс. населения в год в России сократилось на 16%, а в «новых-8» странах ЕС – на 43%, в «старых» странах ЕС – на 22%. На сегодняшний день коэффициент рождаемости в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 2. Динамика общего коэффициента рождаемости в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число родившихся живыми на 1 тыс. населения
Коэффициент фертильности
Общий коэффициент фертильности (число детей, рожденных одной женщиной репродуктивного возраста) представлен на рис. 3. Этот коэффициент показывает, сколько в среднем детей родила бы одна женщина на протяжении всего репродуктивного периода (т.е. от 15 до 50 лет) при сохранении повозрастной рождаемости на уровне того года, для которого вычисляется показатель.
В отличие от общего коэффициента рождаемости его величина не зависит от возрастного состава населения и характеризует средний уровень рождаемости в данном календарном году. Из представленных данных следует, что с конца 1980-х гг. этот коэффициент в России постепенно снижался, а с 2000 г. наметилась положительная тенденция в увеличении данного показателя до значения 1,78. Начиная с 2005 г. коэффициент фертильности растет, и в 2015 г. он был на 28% выше, чем в «новых-8» странах ЕС. Однако в России пока еще не удалось достичь уровня 1980 г. – 1,89 (снижение на 6%). За этот же период в «новых-8» странах ЕС коэффициент фертильности сократился на 36%, в «старых» странах ЕС – на 9%. На сегодняшний день коэффициент фертильности в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 3. Динамика общего коэффициента фертильности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Среднее число детей, рожденных одной женщиной репродуктивного возраста (15–50 лет)
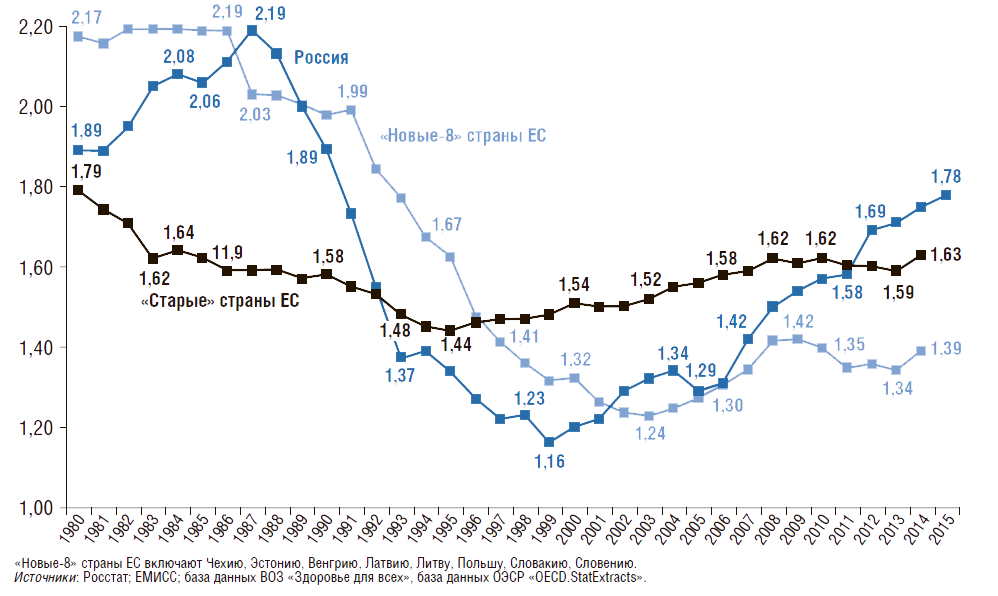
Чтобы обеспечить воспроизводство населения страны, коэффициент фертильности должен равняться 2,14. Снижение рождаемости в России связано с двумя факторами: с одной стороны, с распадом СССР и ухудшением социально-экономических условий для рождения второго и последующего детей, с другой – с поведенческим фактором семей, вызванным урбанизацией, ростом образовательного уровня женщин и т.д. Последний фактор имеет место в большинстве развитых стран и странах с переходной экономикой.
Коэффициент младенческой смертности
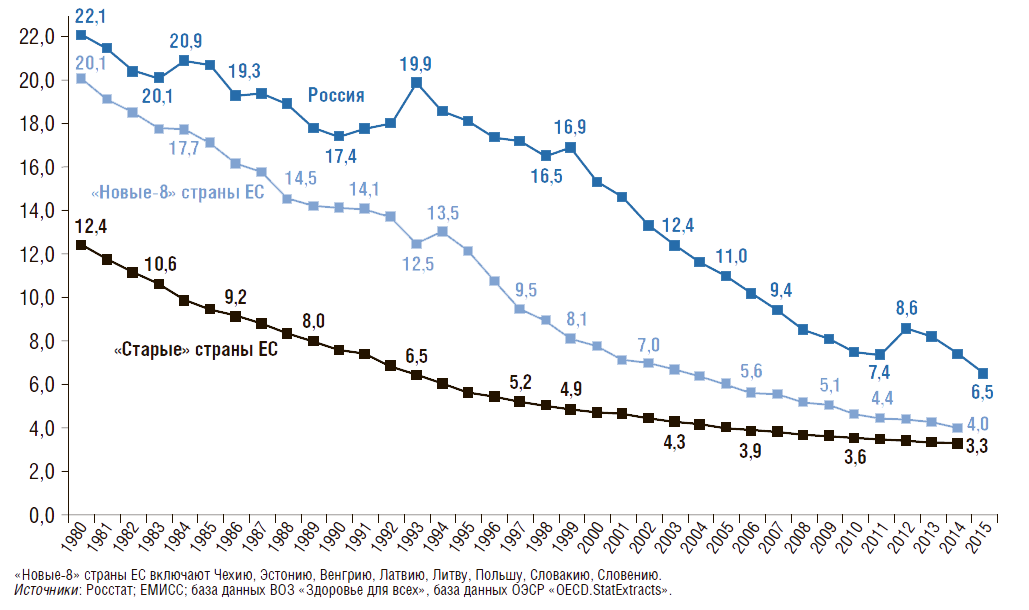
На рис. 4 представлена динамика коэффициента младенческой смертности – число умерших в возрасте до 1 года на 1 тыс. родившихся живыми. Наименьшее значение коэффициента младенческой смертности в 2015г. было в «старых» странах ЕС – 3,3. По сравнению с 1980 г. коэффициент младенческой смертности снижается во всех странах: в России – на 70%, в «новых-8» странах ЕС – на 80%, в «старых» странах ЕС – на 73%.
Рисунок 4. Динамика коэффициента младенческой смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших в возрасте до 1 года на 1 тыс. родившихся живыми
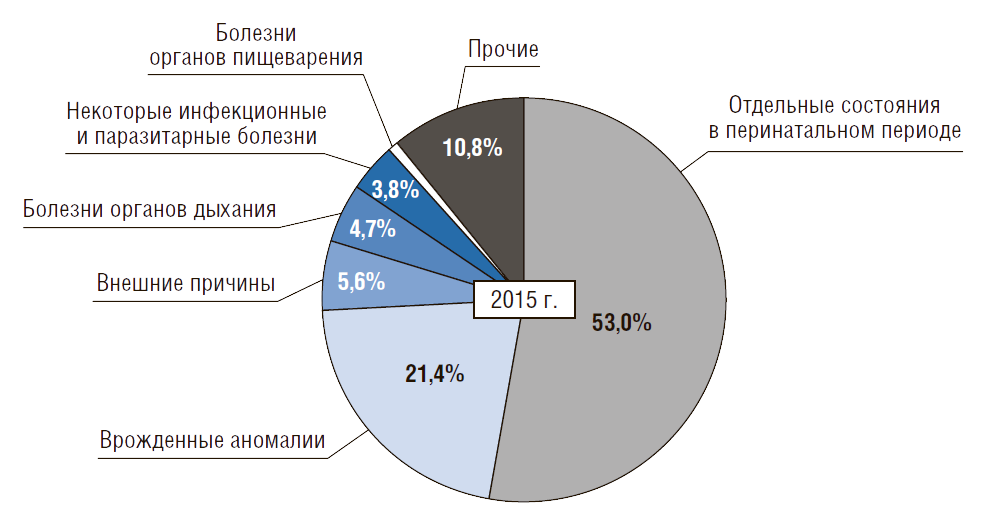
Однако в 2015 г. в России он был в 1,6 раза выше, чем в «новых-8» странах ЕС. В структуре причин младенческой смертности более 2/3 случаев смерти приходится на перинатальный период и врожденные аномалии, т.е. на заболевания, связанные со здоровьем матери (рис. 5).
Около 15% причин приходится на внешние причины, болезни органов дыхания и пищеварения, а также на инфекционные болезни.
Рисунок 5. Причины младенческой смертности в России
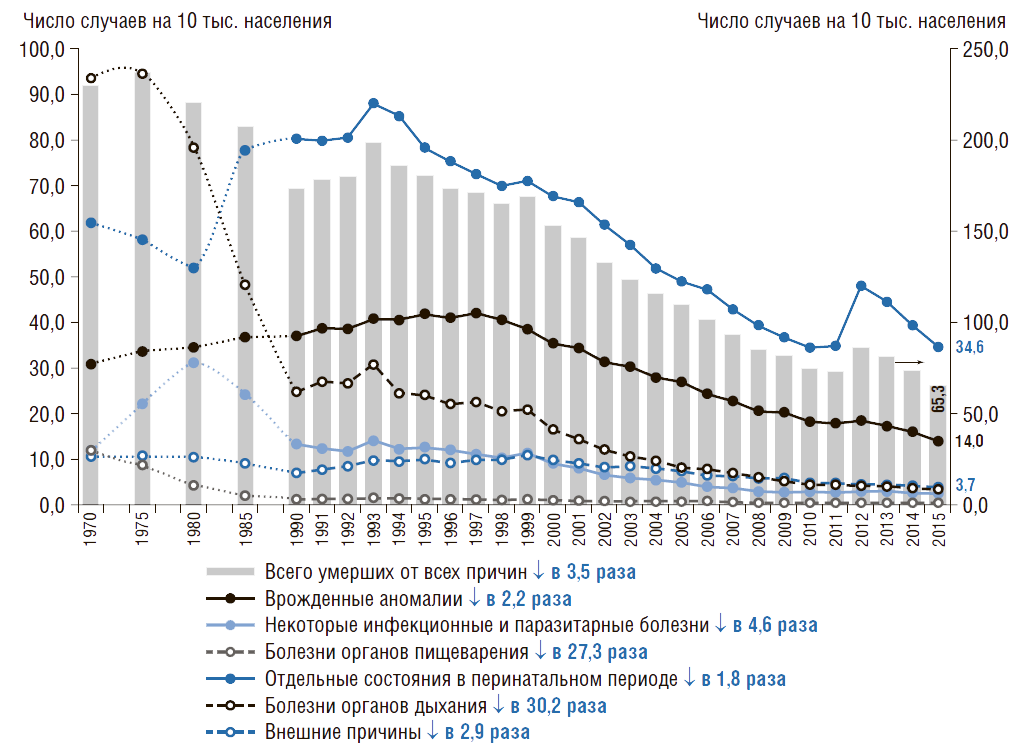
В России с 1970 по 2015 г. младенческая смертность снижается по всем классам причин смертности (рис. 6). Рассматривая причины смертности в динамике можно отметить, что наименее интенсивно снижается младенческая смертность от отдельных состояний в перинатальном периоде. С 1970 г. младенческая смертность от болезней органов дыхания снизилась в 30,2 раза, а от болезней органов пищеварения – в 27,3 раза, от инфекционных болезней – в 4,6 раза.
Рисунок 6. Динамика причин младенческой смертности в России
Коэффициент перинатальной смертности
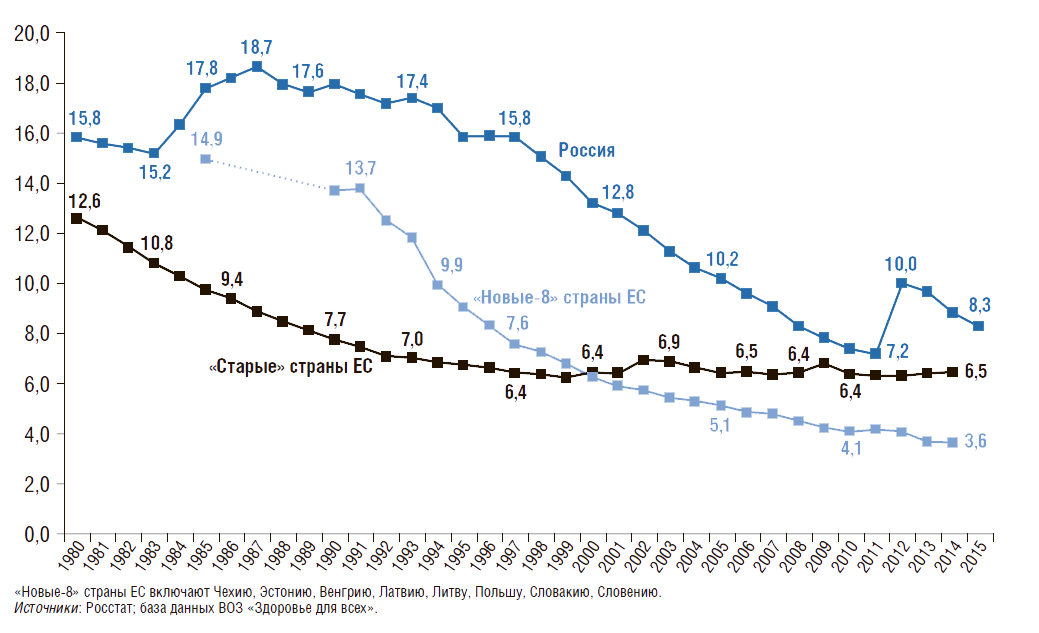
Как уже было отмечено выше, более 50% случаев смерти в структуре причин младенческой смертности связаны с отдельными состояниями в перинатальный период. Перинатальная смертность включает случаи мертворождения, а также ранней младенческой смертности, т.е. до 7 полных суток от рождения, на 1 тыс. родившихся живыми и мертвыми. Динамика этого показателя в России, в «новых-8» и «старых» странах ЕС с 1980 г. представлена на рис. 7.
По сравнению с 1980 г. коэффициент перинатальной смертности снижается во всех странах: в России – на 47%, в «новых-8» странах ЕС – на 76%, в «старых» странах ЕС – на 48%. Однако в 2015 г. в России он был в 2,3 раза выше, чем в «новых-8» странах ЕС. На рис. 7 также виден скачок роста показателя в 2012г. Это связано с тем, что с 2012г. в России введены новые критерии, рекомендованные Всемирной организацией здравоохранения, согласно которым в статистике перинатальной смертности учитываются все плоды массой от 500 г или сроком от 22 полных недель гестации, а также новорожденные до 7 дней.
Рисунок 7. Динамика коэффициента перинатальной смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших на 1 тыс. родившихся живыми и мертвыми
Коэффициент смертности детей по возрастным группам
В России за последние 25 лет коэффициенты смертности снижаются во всех группах детей и подростков (рис. 8). Наиболее интенсивное сокращение наблюдается в возрастных группах от 0 до 9 лет – в 2,4–2,5 раза, от 10 до 19 лет – в 1,3–1,4 раза.
Рисунок 8. Число умерших на 1 тыс. населения соответствующего пола и возраста в России
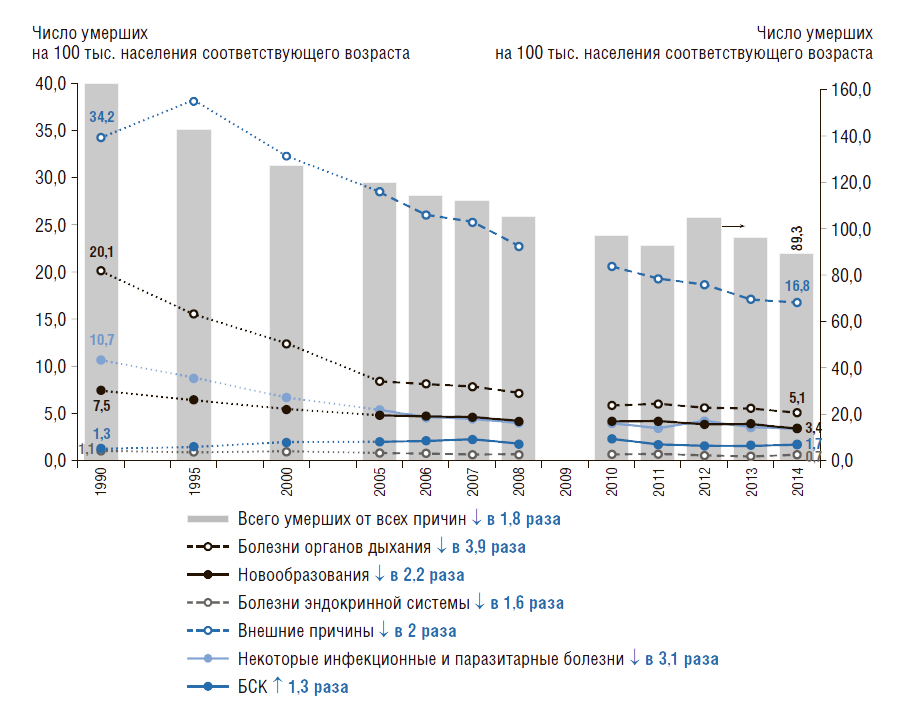
Динамика структуры причин смертности детей (в возрасте 0–14 лет) в России показана на рис. 9. Она снижается по всем причинам смертности, кроме болезней системы кровообращения, которая выросла в 1,3 раза. Сократить смертность от болезней органов дыхания удалось в 3,9 раза, от инфекционных болезней – в 3,1 раза. В 2,2 раза снизился коэффициент смертности детей от новообразований, от внешних причин – в 2 раза.
Рисунок 9. Динамика структуры причин смертности детей в России
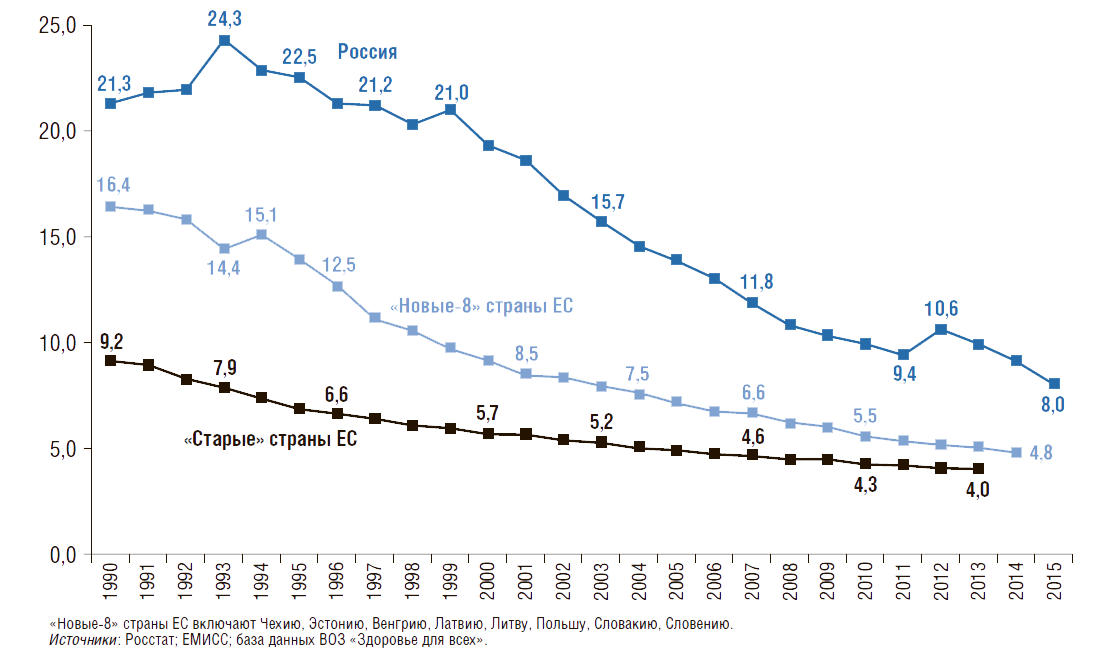
Задача снижения смертности в возрасте до 5 лет включена в Цели развития тысячелетия. В России с 1990 по 2015 г. число умерших детей в возрасте до 5 лет снизилось более чем на 60% (рис. 10), в «новых-8» странах ЕС – на 71%, в «старых» странах ЕС – на 57%. Однако, значение данного показателя в 2015 г. в России было в 1,7 раза выше, чем в «новых-8» странах ЕС.
Рисунок 10. Динамика числа умерших детей в возрасте до 5 лет в России, в «новых» и «старых» странах ЕС с 1990г.
Число умерших в возрасте до 5 лет на 1 тыс. родившихся живыми
Показатели здоровья детей и подростков
Показатели здоровья детей (0–14 лет)
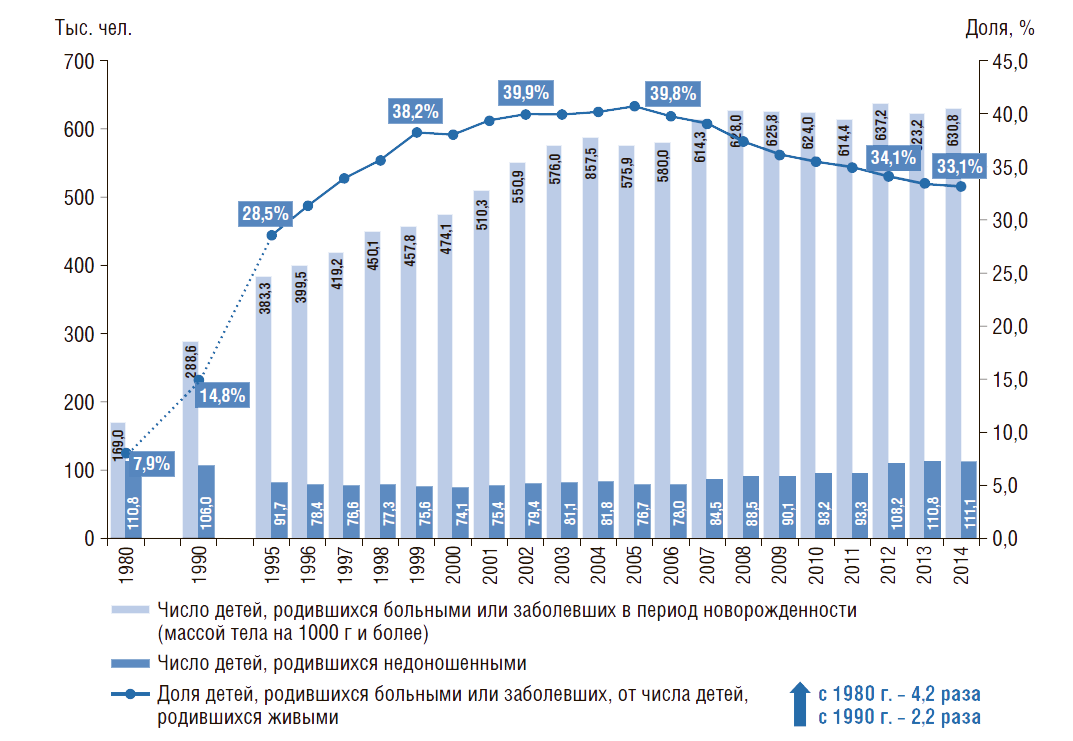
В России с 1980 по 2014 г. доля детей, родившихся больными или заболевших в период новорожденности, выросла в 4,2 раза (рис. 11). Число детей, родившихся недоношенными (темный столбик на рис. 11), за рассматриваемый период практически не изменилось. Однако в 1990-е гг. наблюдалось снижение числа детей, родившихся недоношенными, но с 2000 г. число таких детей увеличилось в 1,5 раза.
Рисунок 11. Динамика доли детей, родившихся больными или заболевших в период новорожденности в России
Первичная заболеваемость детей в России с 1990 по 2015 г. выросла практически по всем классам болезней (кроме инфекционных болезней и болезней нервной системы). Первичная заболеваемость от новообразований увеличилась в 4,6 раза, от врожденных аномалий – в 4,1 раза, от болезней костно-мышечной системы и соединительной ткани – в 4 раза, от болезней системы кровообращения – в 3,8 раза и т.п. (рис. 12).
Рисунок 12. Структура первичной заболеваемости детей (0–14 лет) в России
Число случаев на 100 тыс. детей соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Структура общей заболеваемости детей в России в 2015 г. представлена на рис. 13. Наиболее распространенным случаем заболевания среди детей является общая заболеваемость от болезней органов дыхания (54,8%), болезни органов пищеварения – 5,9%, болезни глаза – 5,4%, внешние причины – 4,7%, болезни кожи – 4,4% и т.п.
Рисунок 13. Структура общей заболеваемости детей (0–14 лет) в России в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Общая заболеваемость детей по классам болезней в России с 2005 по 2015 г. выросла на 1% (рис. 14). Наиболее интенсивный рост наблюдается от врожденных аномалий – на 27%, от болезней органов дыхания – на 12%. Также увеличилась общая заболеваемость от болезней нервной системы (на 10%), болезней уха (на 3%). С 2005 по 2015 г. общая заболеваемость сократилась по следующим классам болезней: отдельные состояния перинатального периода – на 32%, инфекционные болезни – на 17%, болезни органов пищеварения – на 15%, болезни эндокринной системы – на 10%.
Рисунок 14. Динамика общей заболеваемости детей (0–14 лет) в России
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Показатели здоровья подростков (15–17 лет)
Рисунок 15. Структура первичной заболеваемости подростков (15–17 лет) в России
Число случаев на 100 тыс. подростков соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Структура общей заболеваемости подростков в России в 2015 г. представлена на рис.16. Так же, как и среди детей, у подростков наиболее распространенным заболеванием являются болезни органов дыхания – 33,8%. По 7–10% в структуре общей заболеваемости занимают болезни костно-мышечной системы, внешние причины, болезни органов пищеварения и болезни глаза. Примерно по 5% приходится на болезни мочеполовой системы, болезни кожи и болезни нервной системы.
Рисунок 16. Структура общей заболеваемости подростков (15–17 лет) в России в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Общая заболеваемость подростков по классам болезней в России с 2005 по 2015 г. выросла на 22% (рис. 17). Рост наблюдается по всем классам болезней, кроме инфекционных. Наиболее интенсивно возросла общая заболеваемость от новообразований – на 73%, внешних причин – на 42%, болезней уха – на 39%, болезней нервной системы – на 35% и т.п.
Рисунок 17. Динамика общей заболеваемости подростков (15–17 лет) в России
Число случаев на 100 тыс. населения соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Детская инвалидность
В структуре причин первичной детской инвалидности (0–17 лет) в России в 2015 г. преобладали психические расстройства (25,8%) и болезни нервной системы (23,9%) (рис.18).
Рисунок 18. Структура причин первичной детской инвалидности (0–17 лет) в Росси в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Врожденные аномалии составили 17,7%, болезни эндокринной системы – 6,8%, болезни уха – 5,6%. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней представлена на рис.19.
Рисунок 19. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней
Число заболеваний, обусловивших инвалидность, на 10 тыс. детей соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%BF%D0%BE%20%D0%BA%D0%BB%D0%B0%D1%81%D1%81%D0%B0%D0%BC%20%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D0%B5%D0%B9.png)
С 2000 по 2014 г. наблюдается рост детской инвалидности от болезней эндокринной системы на 43%, от психических расстройств – на 30%, от болезней системы кровообращения – на 24%, от новообразований – на 19% и т.п. По некоторым классам болезней произошло снижение первичной детской инвалидности: внешние причины – на 60%, болезни мочеполовой системы – на 56%, болезни органов дыхания – на 52% и т.п.
Показатели, определяющие мощность педиатрической службы
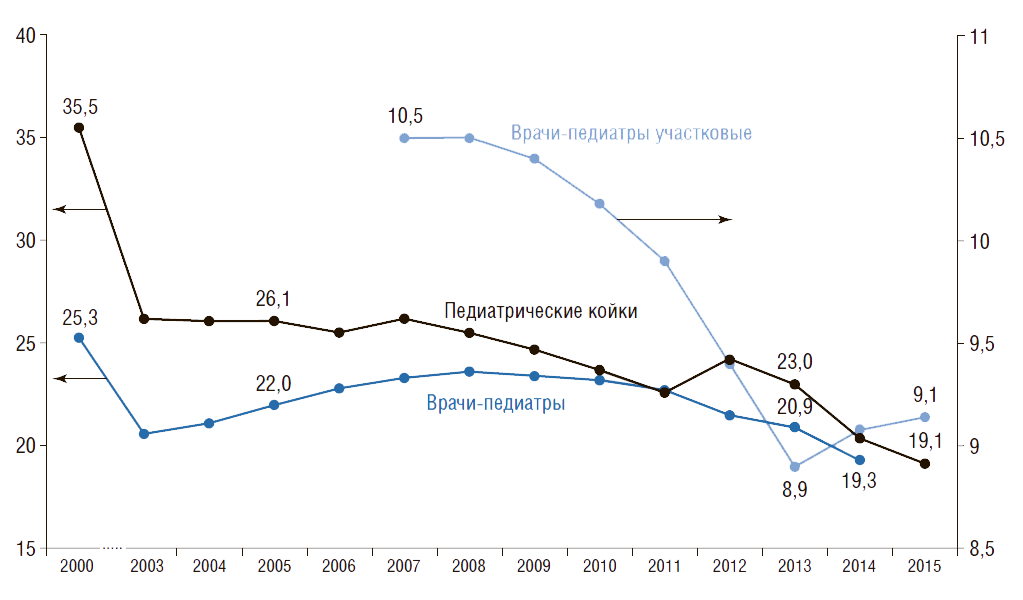
На рис.20 показана динамика показателей обеспеченности детского населения педиатрическими койками и педиатрами (с аспирантами, клиническими ординаторами, интернами), а также врачами-педиатрами участковыми. Видно, что в России с 2000 по 2015 г. обеспеченность педиатрическими койками сократилась в 1,9 раза (с 35,5 до 19,1), педиатрами – в 1,3 раза (с 25,3 до 19,3).
С 2007 г. наблюдается снижение обеспеченности детского населения врачами-педиатрами участковыми на 13% (с 10,5 до 9,1) . Сегодня число врачей-педиатров участковых в России составляет 26 тыс. Расчеты показывают, что таких врачей необходимо 36,3 тыс. Расчет сделан следующим образом: численность прикрепленного детского населения от 0 до 17 лет на одном педиатрическом участке по нормативам составляет 800 чел. Тогда врачей-педиатров участковых необходимо 36,3 тыс. <29 млн ÷ 800>, где 29 млн – численность детского населения в возрасте от 0 до 17 лет. Таким образом, в России на сегодняшний день не хватает более 10 тыс. врачей-педиатров участковых. По прогнозам Росстата (средний вариант), к 2020 г. численность детей и подростков возрастет на 1,8 млн человек, или на 7%, что усугубит дефицит врачей-педиатров участковых.
Рисунок 20. Динамика показателей работы педиатрической службы в России
Обеспеченность на 10 тыс. населения соответствующего возраста
Выводы
1. В России с 1980 по 2015 г. показатель младенческой смертности снизился на 70%, перинатальной смертности – на 47%. Однако по сравнению с «новыми-8» странами ЕС в России коэффициент младенческой смертности в 1,6 раза выше, коэффициент перинатальной смертности – в 2,3 раза выше. Это говорит о наличии существенных резервов в улучшении данных показателей.
2. В России с 1990–1991 по 2015 г. показатели первичной заболеваемости детей и подростков резко возросли практически по всем классам болезней.
3. В структуре причин детской инвалидности (0–17 лет) преобладают психические расстройства (26%) и болезни нервной системы (24%). Эти причины являются предотвратимыми и управляемыми методами своевременной профилактики, лечения и реабилитации.
4. В России с 2000 по 2015 г. факторы, определяющие мощность педиатрической службы сократились: обеспеченность детского населения педиатрами – в 1,3 раза, педиатрическими койками – в 1,9 раза. С 2007 г. обеспеченность врачами-педиатрами участковыми сократилась на 13%. Сегодня их дефицит превысил 10 тыс. врачей от установленных нормативов
5. Для улучшения показателей здоровья детей и подростков необходимо предпринять меры по совершенствованию работы педиатрической службы – привести мощности педиатрической службы в соответствие с потребностями детского населения в профилактической и медицинской помощи.
Источник