Школа сердечной недостаточности
Положение о «Школе сердечной недостаточности»
1.Общие положения.
1.1. Школа сердечной недостаточности организуется для проведения обучения населения, проживающего на территории района.
1.2. Школу возглавляет врач -терапевт, непосредственно работу проводит средний медицинский персонал в счет времени, выделенного на профилактические мероприятия.
1.З. Школа осуществляет свою деятельность на основании настоящего Положения, тематических планов занятий.
1.4. Занятия проводятся в кабинете медицинской профилактики.
2. Основные цели и задачи
2.1.Повышение информативности пациентов о заболевании и его фактах риска.
2.2. Повышение ответственности пациента за сохранение его здоровья.
2.3. Формирование рационального и активного отношения пациента к заболеванию, мотивации к
оздоровлению, приверженности к лечению и выполнению рекомендаций врача.
2.4. Формирование у пациентов навыков и умений по снижению неблагоприятного влияния на их здоровье поведенческих факторов риска (питание, двигательная активность, управление стрессом, отказ от вредных привычек).
2.5. Улучшение качества самоконтроля больных, действие больных совместно врачом по наблюдению, лечению, питанию, физических нагрузок, позволяющих вести активный образ жизни.
3. Организация занятий.
— Занятия с приглашенными проводятся в соответствии тематическими планами.
— Группа обучаемых формируется с учетом заболеваний, и возраста граждан.
— Материал по обучению излагается доступным языком, сопровождается демонстрацией плакатов, раздачей памяток и т. п.
— Занятия должны проводится в форме индивидуальных и групповых бесед с активным участием обучаемых.
— К участию проведения занятий могут быть привлечены специалисты из числа врачебного персонала и среднего звена.
План – график проведения «Школы сердечной недостаточности».
1. Продолжительность 1 занятия — 45 минут, 1 раз в месяц
2. Оснащение Школы:
— стол и стулья в достаточном количестве;
— проектор (мультимедиа), компьютер;
— раздаточно-демонстрационный материал (дневники, памятки, буклеты, плакаты и др.).
3. Дополнительное оборудование Школы:
— принтер, ксерокс, программное обеспечение для создания и обновления базы данных на прошедших обучение пациентов;
— аудио- и видеоаппаратура, аудио- и видеоматериалы;
4. Обязательное оснащение:
— тонометры (2 штуки), фонендоскопы (2 штуки), напольные весы, ростомер, сантиметр для измерения окружности талии, препараты для лечения сердечной недостаточности.
План работы «Школы сердечной недостаточности» на 2021 г.
Что надо знать о сердечной недостаточности.
-Стресс и здоровье.
— Курение и здоровье.
Эффективный контроль артериального давления — профилактика хронической сердечной недостаточности
— Понятие об артериальном давлении.
— Измерение артериального давления.
Лечение больных с сердечной недостаточностью.
— Современная стратегия лечения хронической сердечной недостаточности в сочетание с другими заболеваниями.
Что надо знать о сердечной недостаточности.
-Стресс и здоровье.
— Курение и здоровье.
Эффективный контроль артериального давления — профилактика хронической сердечной недостаточности
— Понятие об артериальном давлении.
— Измерение артериального давления.
Лечение больных с сердечной недостаточностью.
— Современная стратегия лечения хронической сердечной недостаточности в сочетание с другими заболеваниями.
Что надо знать о сердечной недостаточности.
— Стресс и здоровье.
— Курение и здоровье.
Эффективный контроль артериального давления —
профилактика хронической сердечной недостаточности
— Понятие об артериальном давлении.
-Измерение артериального давления.
Лечение больных с сердечной недостаточностью.
— Современная стратегия лечения хронической сердечной
недостаточности в сочетание с другими заболеваниями.
Источник
Школа пациентов с хронической сердечной недостаточностью
Занятия в школе проводит врач-кардиолог Нардина Светлана Петровна в первый четверг месяца в 14.00. в актовом зале на 5-ом этаже (в период пандемии возможно проведение занятий в отделениях, малыми группами, для пациентов стационара).
Проблема хронической сердечной недостаточности является актуальнейшей проблемой современности.
По данным Всемирной организации здравоохранения к 2050 году восьмая часть населения планеты будет страдать от того или иного заболевания сердечно-сосудистой системы. Хроническая сердечная недостаточность (ХСН) — закономерный исход этих заболеваний. В недалеком будущем распространенность ХСН будет носить характер пандемии.
Занятия в Школе проводятся для пациентов из стационара и поликлинического приема. Используются видеоматериалы по профилактике ИБС и атеросклероза, проведению КАГ и реваскуляризации миокарда. На занятиях по плану обсуждаются все факторы риска ИБС, ХСН и пути влияния на них. Пациенты обучаются методам доврачебной помощи. Также в конце занятий происходит обмен мнениями, пациенты высказывают свои пожелания по работе Школы.
В заключении врач отвечает на все возникшие во время занятия вопросы. Занятия может посетить любой пациент — как проходящий лечение в стационаре, так и амбулаторный.
Цели школы — повысить уровень знаний пациентов в отношении этого состояния, изменить их поведение и привычки, обучить навыкам самоконтроля и предоставить им возможность поддерживать максимально высокий уровень качества жизни, сохранять стабильное клиническое состояние, несмотря на наличие сердечной недостаточности. Больным необходимо понимать, что ответственность за эффективность назначенного лечения практически полностью лежит на них.
В крупных рандомизированных контролируемых исследованиях, посвященных ХСН, были выявлены и неоднократно проверены препараты, улучшающие прогноз больных. Написано и издано множество руководств и рекомендаций, и мы достаточно мощно вооружены теоретическими знаниями против этого патологического состояния. По данным разных исследователей, в том числе, и по нашим данным, на фоне полноразмерной терапии и систематического тщательного контроля соблюдения всех рекомендаций выживаемость больных ХСН существенно улучшается.
Анализ причин госпитализаций пациентов с сердечной недостаточностью показал, что почти в 70% случаев они обусловлены поведенческими факторами (не соблюдение рекомендованного образа жизни: диеты, режима физических нагрузок, медикаментозной терапии). По результатам исследований лишь треть больных после выписки из стационара продолжают принимать необходимые препараты.
Таким образом, основной проблемой лечения сердечной недостаточности является то, что даже при корректной диагностике, своевременной и адекватной терапии, эффективность недостаточна, т.к. больные плохо соблюдают рекомендации, особенно такие «несерьезные», как изменения в диете, физической активности, отказ от курения. Правильно назначив лечение, необходимо также добиться, чтобы пациент придерживался всех рекомендаций!
Прогрессирование ХСН связано с совокупностью модифицируемых факторов риска, которые обусловливают эпизоды декомпенсации и которые можно и нужно корректировать только при участии пациентов. Необходимо, чтобы больные активно участвовали в лечебном процессе. Обеспечить соблюдение больными ХСН рекомендованного образа жизни и режима терапии, предотвращение декомпенсаций, сокращение повторных госпитализаций и улучшение прогноза может повышение информированности пациентов в отношении своего заболевания, а также их интенсивное наблюдение на амбулаторном этапе. Такое наблюдение кардиологами-специалистами по сердечной недостаточности, по данным зарубежных исследователей и по результатам российской программы ШАНС, позволяет снизить частоту госпитализаций и увеличить продолжительность жизни пациентов.
Источник
Школа здоровья для пациентов с сердечной недостаточностью

ПАЦИЕНТОВ С СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ
Просмотр содержимого документа
«Школа здоровья для пациентов с сердечной недостаточностью»
ШКОЛА ЗДОРОВЬЯ ДЛЯ ПАЦИЕНТОВ С СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТЬЮ
1.Понятие о сердечно-сосудистой недостаточности
2. Симптомы,функциональные классы СН
1.Анализ анкет самоконтроля
2.Лекарственная терапия при сердечной недостаточности
1.Режим труда и отдыха
3.Причины декомпенсации СН
4.Правила для пациентов (ограничение соли, жидкости,самоконтроль)
3.Лечебное питание при ХСН
Оснащение : весы,ростомер,фонендоскоп,тонометр,учебная доска,предметы наглядной агитации (плакаты, буклеты,рисунки)
5.Практическое занятие :изучение и заполнение анкеты для ежедневного самоконтроля Определение массы тела
3.Практическое занятие :методы самоконтроля , ведение карты самоконтроля
4.Измерение ЧСС, АД
1.Понятие о сердечно-сосудистой недостаточности;
2.Симптомы, функциональные классы СН;
3.Причины декомпенсации СН;
4.Правила для пациентов (ограничение соли, жидкости, самоконтроль);
5.Практическое занятие: изучение и заполнение анкеты для ежедневного самоконтроля, определение массы тела.
Сегодня сердечно-сосудистые заболевания являются «убийцей номер один» во всех развитых и многих развивающихся странах.
Частота хронической сердечно-сосудистой недостаточности увеличивается с возрастом – от 1% среди людей 50–59 лет до 10% в возрасте старше 80 лет. Сердечная недостаточность стоит на третьем месте среди причин госпитализации и на первом месте у лиц старше 65 лет. В возрастной группе старше 45 лет каждые 10 лет заболеваемость удваивается. Параллельно заболеваемости продолжает расти смертность — 50% больных тяжелой сердечно-сосудистой недостаточностью живет 1 год.
Понимание причин развития заболевания, а также расширение возможностей в области профилактики, диагностики и лечения – один из ключевых приоритетов сегодняшней кардиологии.
Более того, среди пациентов, приверженных лечению, зачастую наблюдаются те или иные отклонения от предписанного режима, например, при улучшении состояния они устраивают себе периоды «лекарственных каникул», прекращая на время прием лекарств. Таким образом, все очевиднее становится тот факт, что даже передовые достижения современной медицины в лечении ХСН останутся нереализованы они на практике, если не внедрять обучение пациентов.
Целью обучения является помощь пациентам и их родственникам в получении информации о заболевании, приобретении навыков самоконтроля, касающихся диетических рекомендаций, физической активности, строгого соблюдения режима медикаментозной терапии, наблюдения за симптомами сердечной недостаточности и обращения за медицинской помощью в случае их усиления.
Формы (этапы) обучения больных ХСН. Минимальный штат «школы обучения» может состоять из врача-кардиолога и медсестры. Взаимоотношения в школе строятся по принципу единой команды, где в центре деятельности всех ее членов находится пациент. Занятия могут проводиться во время пребывания в стационаре, в поликлинике и на дому.
1.Понятие о сердечно-сосудистой недостаточности
Сердечная недостаточность – ослабление сократительной деятельности сердца, приводящее к перегрузке его отделов или метаболическим нарушениям в миокарде.
К развитию сердечной недостаточности приводят заболевания, нарушающие структуру и функции сердца. Наиболее часто ее причиной является атеросклероз коронарных артерий, который может привести к инфаркту миокарда, приобретенные и врожденные пороки сердца, артериальная гипертония, поражение миокарда и перикарда. Обычно сердечная недостаточность развивается медленно. Механизм ее развития включает много этапов.
Имеющиеся у пациента заболевания сердца приводят к увеличению нагрузки на левый желудочек. Чтобы справиться с повышенной нагрузкой мышца сердца гипертрофируется (увеличивается в объеме, утолщается) и некоторое время поддерживает нормальное кровообращение. Однако в самой гипертрофированной сердечной мышце нарушается питание и доставка кислорода, потому что сосудистая система сердца не рассчитана на его увеличивающийся объем. Происходит склероз мышечной ткани и целый каскад других изменений, которые, в конце концов, приводят к нарушению функции мышца сердца, в первую очередь к нарушению его сокращения, что вызывает недостаточность выброса крови в сосуды, и расслабления, что вызывает ухудшение питания самого сердца. Какое-то время организм пытается помочь сердцу: изменяется количество гормонов в крови, сжимаются мелкие артерии, изменяется работа почек, легких и мышц.
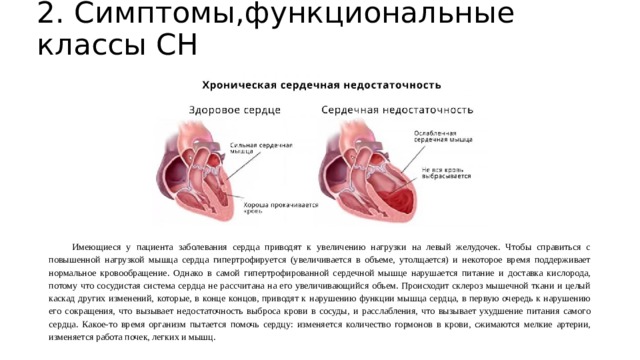
2. Симптомы,функциональные классы СН
Имеющиеся у пациента заболевания сердца приводят к увеличению нагрузки на левый желудочек. Чтобы справиться с повышенной нагрузкой мышца сердца гипертрофируется (увеличивается в объеме, утолщается) и некоторое время поддерживает нормальное кровообращение. Однако в самой гипертрофированной сердечной мышце нарушается питание и доставка кислорода, потому что сосудистая система сердца не рассчитана на его увеличивающийся объем. Происходит склероз мышечной ткани и целый каскад других изменений, которые, в конце концов, приводят к нарушению функции мышца сердца, в первую очередь к нарушению его сокращения, что вызывает недостаточность выброса крови в сосуды, и расслабления, что вызывает ухудшение питания самого сердца. Какое-то время организм пытается помочь сердцу: изменяется количество гормонов в крови, сжимаются мелкие артерии, изменяется работа почек, легких и мышц.
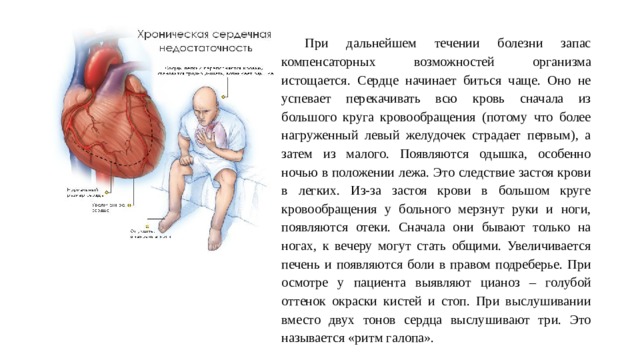
При дальнейшем течении болезни запас компенсаторных возможностей организма истощается. Сердце начинает биться чаще. Оно не успевает перекачивать всю кровь сначала из большого круга кровообращения (потому что более нагруженный левый желудочек страдает первым), а затем из малого. Появляются одышка, особенно ночью в положении лежа. Это следствие застоя крови в легких. Из-за застоя крови в большом круге кровообращения у больного мерзнут руки и ноги, появляются отеки. Сначала они бывают только на ногах, к вечеру могут стать общими. Увеличивается печень и появляются боли в правом подреберье. При осмотре у пациента выявляют цианоз – голубой оттенок окраски кистей и стоп. При выслушивании вместо двух тонов сердца выслушивают три. Это называется «ритм галопа».
На электрокардиограмме наблюдаются признаки заболевания, которое привело к хронической сердечной недостаточности: инфаркт миокарда, нарушение ритма или признаки увеличения левых отделов сердца. На рентгенограмме выявляют увеличение размеров сердца, отек легких. На эхокардиограмме находят перенесенный инфаркт миокарда, пороки сердца, кардиомиопатии, поражение наружной оболочки сердца (перикардит). Эхокардиограмма позволяет оценить степень нарушения работы сердца. В начале заболевания его симптомы чаще всего неспецифичны и долго списываются человеком на усталость, переутомление или возраст. По классификации Нью-йоркской ассоциации сердца есть четыре функциональных класса хронической сердечной недостаточности: 1 класс. Одышка возникает при подъеме по лестнице выше третьего этажа. Физическая активность пациента не ограничена 2 класс. Легкое снижение физической активности. Признаки сердечной недостаточности возникают при обычной повседневной нагрузке. Одышка появляется при быстрой ходьбе или подъеме на один этаж 3 класс. Физическая активность пациента резко ограничена, признаки сердечной недостаточности появляются при меньших нагрузках, уже при обычной ходьбе. В покое признаки сердечной недостаточности исчезают. 4 класс. Признаки сердечной недостаточности появляются в покое, а при незначительной физической нагрузке резко возрастают.
3.Причины декомпенсации СН
Чрезмерное употребление соли и жидкости.
Самовольное прекращение приема лекарств или снижение дозы препарата.
Чрезмерная физическая нагрузка.
Прием обезболивающих препаратов
Прием алкогольных или слабоалкогольных напитков
Стрессы, нервное перенапряжение.
Хроническая нехватка сна.
УХУДШЕНИЯ САМОЧУВСТВИЯ МОЖНО ИЗБЕЖАТЬ, СОБЛЮДАЯ ПРОСТЫЕ ПРАВИЛА
ОГРАНИЧЬТЕ УПОТРЕБЛЕНИЯ С ПИЩЕЙ НАТРИЯ ХЛОРИДА
Соль способствует задержке жидкости в организме, что затрудняет работу сердца. Суточная норма – 2000 мг натрия хлорида – это чайная ложка соли. 1500 мг натрия хлорида мы получаем с продуктами, таким образом, «чистой» соли можно добавлять в пищу лишь 1/5 чайной ложки.
Как избегать чрезмерного употребления соли?
· Не держите солонку на обеденном столе.
· Не покупайте консервированные продукты и полуфабрикаты.
· Во время приготовления пищи не используйте соль, добавляйте в блюда различные пряности, приправы, зелень.
· Не покупайте еду в ресторанах быстрого питания, «fast food» и готовые завтраки (например, в самолете).
· Ешьте больше свежих овощей и фруктов, и со временем Вы начнете чувствовать, как много лишней соли Вы употребляли раньше.
· Готовьте мясо и рыбу, не досаливая их. В этих продуктах изначально содержится достаточное количество соли.
ОГРАНИЧЬТЕ УПОТРЕБЛЕНИЕ ЖИДКОСТИ
Лишняя жидкость в организме затрудняет работу сердца. Суточная норма жидкости – 1,5 литра, что включает в себя: напитки (чай, сок, кефир и т.д.), суп, фрукты. Часто пациентов с сердечной недостаточностью беспокоит ощущение сухости во рту, это ощущение – симптом сердечной недостаточности и не свидетельствует о недостатке жидкости в организме.
Как бороться с ощущением сухости во рту?
- Прополощите рот холодной водой.
- Подержите во рту кусочек льда, замороженную ягоду, дольку мандарина.
- Помогает также частая чистка зубов.
- Всегда пейте медленно, маленькими глотками.
- Добавляйте в воду немного лимона.
- Не пейте кофе и алкогольные напитки – они усиливают ощущение сухости во рту.
ПОСТОЯННО КОНТРОЛИРУЙТЕ СОСТОЯНИЕ ВАШЕГО ЗДОРОВЬЯ.
Прислушивайтесь к себе: для лиц с сердечной недостаточностью является нормальным чередование дней «хорошего» и «не очень хорошего» самочувствия. Регулярное тщательное наблюдение поможет избежать эпизодов ухудшения состояния.
Как оценивать состояние Вашего здоровья?
- Появление отеков или усиление одышки являются первыми/ранними признаками начала декомпенсации сердечной недостаточности. Ежедневно отвечайте на вопросы анкеты самоконтроля.
- Ежедневно измеряйте свой вес в одно и то же время, в одной и той же одежде, на одних и тех же весах.
- Ежедневно записывайте Ваш вес. Если вес увеличился на 1,5 кг за сутки или на 2,5 кг за 2-3 суток, необходимо обратиться к врачу.
ПРИНИМАЙТЕ ПРЕДПИСАННЫЕ МЕДИКАМЕНТЫ
Прием лекарств – важная часть Вашего лечения. Медикаменты способствуют улучшению работы Вашего сердца и выведению лишней жидкости из Вашего организма. Первое время после назначения лекарственных препаратов Вам необходимо будет часто посещать Вашего лечащего врача для корректировки доз медикаментов.
Анкета для ежедневного самоконтроля
1. Ухудшилось ли Ваше самочувствие в сравнении с предшествующим днем, усилилось ли ощущение слабости, разбитости, утомляемости? ДА НЕТ 2. Усилилась ли отечность стоп и лодыжек за прошедший день? ДА НЕТ 3. Появилось ли ощущение тесноты обуви, одежды? ДА НЕТ 4. Усилилось ощущение одышки? ДА НЕТ 5. Появился ли кашель? ДА НЕТ 6. Отмечались ли ночные пробуждения из-за ощущения нехватки воздуха, была ли необходимость в добавочной подушке? ДА НЕТ 7. Наблюдалось ли снижение количества выделяемой за сутки мочи? ДА НЕТ 8. Отмечалась ли прибавка в весе на 1-1,5 кг за последние сутки? ДА НЕТ 9. Снизился ли аппетит? ДА НЕТ
Оценка результатов анкеты для самоконтроля.
Менее трех положительных ответов – продолжать соблюдать ВСЕ рекомендации, ежедневно заполнять анкету самоконтроля. От трех до пяти положительных ответов – обратить внимание на соблюдение диеты с низким содержанием натрия, проконтролировать прием всех предписанных Вам препаратов, в течение суток следует позвонить Вашему лечащему врачу.
Шесть и более положительных ответов – немедленно обратиться/позвонить Вашему лечащему врачу или позвонить по телефону «03».
1.Анализ анкет самоконтроля
2.Лекарственная терапия при сердечной недостаточности
3.Лечебное питание при ХСН
2.Лекарственная терапия при сердечной недостаточности
Цель лечения сердечной недостаточности увеличить продолжительность
жизни больного и улучшить качество его жизни. Прежде всего, пытаются лечить основное заболевание, которое привело к этому состоянию. В лечении собственно сердечной недостаточности важно снизить нагрузку на сердце и увеличить его сократительную способность.
ВСПОМНИМ ПРАВИЛО 4
ПРИНИМАЙТЕ ПРЕДПИСАННЫЕ МЕДИКАМЕНТЫ
Прием лекарств – важная часть Вашего лечения. Медикаменты способствуют улучшению работы Вашего сердца и выведению лишней жидкости из Вашего организма. Первое время после назначения лекарственных препаратов Вам необходимо будет часто посещать Вашего лечащего врача для корректировки доз медикаментов.
Общие рекомендации в отношении приема лекарств:
- Всегда держите при себе лист с назначенными Вам медикаментами, указанием их доз и кратности (времени) приема.
- Принимайте лекарства каждый день в одно и то же время
- Вам необходимо знать, зачем назначается тот или иной лекарственный препарат и как он выглядит.
- Храните медикаменты в их собственной оригинальной упаковке. Не пересыпайте таблетки в другие ёмкости!
- Берите на прием к врачу лекарства, которые Вы принимаете.
- Никогда не пропускайте прием медикаментов, даже если Вы почувствовали себя лучше.
- Если вы забыли принять лекарство, в следующий прием ни в коем случае не принимайте две дозы.
- Никогда самостоятельно не увеличивайте предписанную Вам дозу лекарственного препарата.
- Никогда самостоятельно не прекращайте прием препаратов. Внезапная отмена некоторых лекарств может пагубно сказаться на состоянии здоровья.
- Перед приемом медикаментов, не указанных в Вашем листе назначения, обязательно посоветуйтесь с Вашим лечащим врачом.
В настоящее время для лечения сердечной недостаточности применяют следующие лекарственные средства, способствующие:
• повышению сократимости миокарда;
• снижению тонуса сосудов;
• уменьшению задержки жидкости в организме;
• устранению синусовой тахикардии;
• профилактике тромбообразования в полостях сердца.
Среди лекарственных средств, повышающих сократимость миокарда, можно отметить используемые уже в течение нескольких веков так называемые сердечные гликозиды (дигоксин и др.).
Сердечные гликозиды увеличивают насосную функцию сердца и мочеотделение (диурез), а также способствуют лучшей переносимости физических нагрузок.
Среди основных побочных действий, наблюдаемых при их передозировке, отмечают тошноту, появление аритмий, изменение цветового восприятия
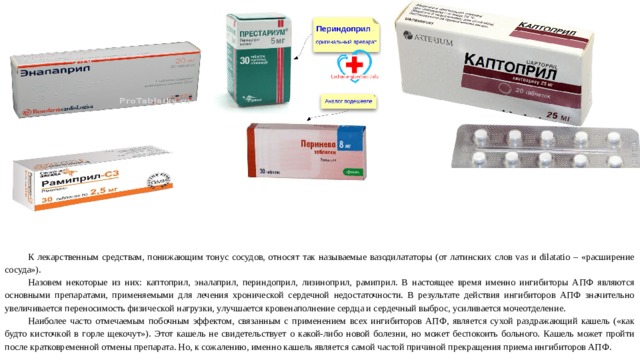
К лекарственным средствам, понижающим тонус сосудов, относят так называемые вазодилататоры (от латинских слов vas и dilatatio – «расширение сосуда»).
Назовем некоторые из них: каптоприл, эналаприл, периндоприл, лизиноприл, рамиприл. В настоящее время именно ингибиторы АПФ являются основными препаратами, применяемыми для лечения хронической сердечной недостаточности. В результате действия ингибиторов АПФ значительно увеличивается переносимость физической нагрузки, улучшается кровенаполнение сердца и сердечный выброс, усиливается мочеотделение.
Наиболее часто отмечаемым побочным эффектом, связанным с применением всех ингибиторов АПФ, является сухой раздражающий кашель («как будто кисточкой в горле щекочут»). Этот кашель не свидетельствует о какой-либо новой болезни, но может беспокоить больного. Кашель может пройти после кратковременной отмены препарата. Но, к сожалению, именно кашель является самой частой причиной прекращения приема ингибиторов АПФ.
Для улучшения кровенаполнения желудочков и увеличения сердечного выброса у больных с хронической сердечной недостаточностью в сочетании с ИБС применяют препараты нитроглицерина. Кроме того, нитроглицерин расширяет и артерии, кровоснабжающие само сердце – коронарные артерии.
Для уменьшения задержки избытка жидкости в организме назначают различные мочегонные препараты (диуретики), отличающиеся по силе и продолжительности действия. . Основным побочным действием многих диуретиков является снижение концентрации ионов калия крови, что может вызывать слабость, судороги, а также перебои в работе сердца. Поэтому одновременно с петлевыми диуретиками назначают препараты калия.
Для уменьшения частоты сердечных сокращений применяют так называемые β-(бета)-адреноблокаторы. За счет оказываемого этими препаратами воздействия на сердце улучшается его кровенаполнение, а, следовательно, повышается сердечный выброс. К сожалению, побочное действие некоторых β-адреноблокаторов, в частности, способность вызывать сужение бронхов и повышать содержание глюкозы в крови, может ограничивать их применение у больных с бронхиальной астмой и сахарным диабетом.
Для профилактики тромбообразования в камерах сердца и развития тромбоэмболий назначают так называемые антикоагулянты, угнетающие активность свертывающей системы крови. Обычно назначают так называемые непрямые антикоагулянты (варфарин и др.).
При использовании этих препаратов необходим регулярный контроль показателей свертывающей системы крови. Это связано с тем, что при передозировке антикоагулянтов могут возникать различные внутренние и наружные (носовые, маточные и др.) кровотечения.
3.Лечебное питание при ХСН
Прием пищи должен быть дробным — 5—6 раз в сутки с равномерным распределением рациона в течение суток. Пищу рекомендуется подавать в теплом виде. Отдых более целесообразен до приема пищи. Последний прием пищи (ужин) должен быть не раньше чем за 2—4 ч до сна: незадолго до сна рекомендуется 100 г отвара шиповника либо чаю с глюкозой или сахаром.
Диета при ХСН I – II ФК
- Улучшение функции кровообращения, условий функционирования сердца и сосудов и кровоснабжения органов, нормализация обмена веществ, снижение нагрузки на сердечно-сосудистую систему и органы пищеварения. Предотвращение или сведение к минимуму прогрессирующего снижения массы тела.
- Общая характеристика диеты:
- Небольшое (порядка 10-15%) снижение энергоценности в основном за счет жиров.
- Значительное ограничение потребления поваренной соли.
- Относительное увеличение содержания в диете белков с высоким коэффициентом усвоения (яичный альбумин, молочный казеин).
- Умеренное ограничение потребления жидкостей .
- Ограничено содержание веществ, возбуждающих сердечно-сосудистую и нервную системы, раздражающих печень и почки, излишне обременяющих желудочно-кишечный тракт, способствующих метеоризму (например, горох и бобовые).
- Увеличение содержание продуктов, богатых калием, магнием, а так же липотропными веществами, продуктов, оказывающих ощелачивающее действие (молочные продукты, фрукты и овощи).
- Кулинарная обработка пищи с умеренным механическим щажением. Исключаются трудноперевариваемые блюда, очень горячие или очень холодные блюда.
- Дробное питание – 5-6 раз в день небольшими относительно равными порциями.
Требования диеты существенно меняются в зависимости от функционального класса ХСН.
Примерное меню диеты при ХСН III – IV ФК:
1-й завтрак: каша овсяная молочная протертая, молоко — 100 г.
2-й завтрак: яблоки печеные с сахаром.
Обед: биточки мясные паровые, пюре картофельное, кисель.
Полдник: размоченная курага.
Ужин: морковно-яблочные биточки запеченные, молоко — 100 г.
На ночь: отвар шиповника.
Примерное меню диеты при умеренной ХСН (I – II ФК).
1-й завтрак: каша овсяная молочная, чай.
2-й завтрак: яблоки печеные с сахаром.
Обед: суп перловый с овощами на растительном масле (1/2 порции), мясо отварное с морковным пюре, компот из сухофруктов.
Полдник: отвар шиповника.
Ужин: пудинг творожный (1/2 порции), отварная рыба с картофелем отварным, чай.
Особенности диеты при выраженной ХСН (III – IV ФК)
По сравнению с диетой рассмотренной выше, для этой диеты характерно:
- Более значительное ограничение свободной жидкости до 800 мл в сутки
- Более значительное ограничение поваренной соли до 1-2 г в сутки. Пищу готовят без соли, хлеб также бессолевой.
- Резко ограничено потребление продуктов и веществ, которые возбуждают центральную нервную и сердечно-сосудистую системы, раздражают печень и почки, обременяют желудочно-кишечный тракт, способствуют метеоризму (экстрактивные вещества мяса и рыбы, клетчатка, холестерин, жиры, чай, кофе и др.).
- Увеличение содержания в диете легкоусваиваемых продуктов и блюд, как мера профилактики прогрессирующего снижения нежировой массы тела.
- Блюда готовят в отварном и протертом виде.
- С целью уменьшения явлений ацидоза увеличение применения «ощелачивающих» продуктов – молочные продукты, фрукты, овощи.
- Жареные блюда запрещены. Исключены холодные и горячие блюда.
- Рекомендуется дробный режим питания: 6 раз в день небольшими порциями.
1.Режим труда и отдыха
3.Практическое занятие: методы самоконтроля, ведение карты самоконтроля
Источник