Здравоохранение России: проблемы и решения
Сложившиеся мнения о системе здравоохранения
Распространенное мнение заключается в том, что здоровье населения незначительно (только на 15%) зависит от деятельности системы здравоохранения, остальное определяют образ жизни, генетические факторы и состояние внешней среды. Такое утверждение может быть верным только в том случае, когда система здравоохранения уже обеспечила максимально возможные доступность и качество медицинской помощи для населения. Так, например, было в Советском Союзе или так сегодня в «старых» странах Евросоюза (ЕС). Но если финансирование бесплатной медицинской помощи недостаточное и, как следствие, доступность медицинской помощи низкая, как это сегодня в РФ (пояснения см. ниже), роль системы здравоохранения в сохранении и укреплении здоровья населения существенно возрастает.
В РФ на периоде 2005–2012 гг. показано, что даже минимальные вложения в увеличение государственного финансирования здравоохранения позволили существенно сократить смертность и, соответственно, увеличить ожидаемую продолжительность жизни российских граждан.
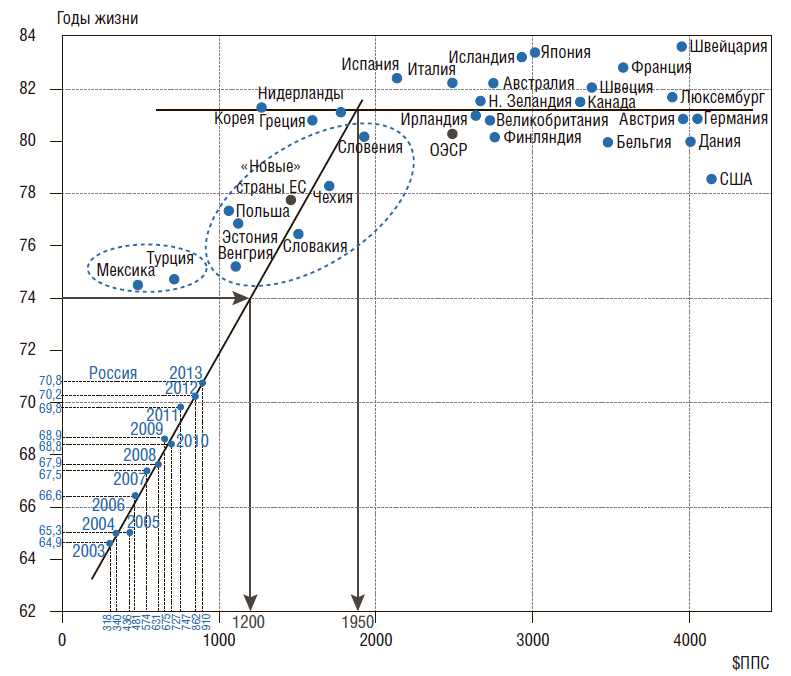
В этот период снижению смертности на 1% соответствовало увеличение государственного финансирования в постоянных ценах в среднем на 2% (см. ниже рис. 3). Это влияние на примере увеличения ожидаемой продолжительности жизни (ОПЖ) показано на рис. 1.
Видно, что при государственных расходах на душу населения в диапазоне от 0 до 1950 $ППС (паритет покупательной способности доллара) существует прямо пропорциональная зависимость ОПЖ от этих расходов. Как следует из этого рисунка, для достижения ОПЖ в 74 года необходимо, чтобы подушевые государственные расходы на здравоохранение составляли не менее чем 1200 $ППС, т.е. были в 1,32 раза больше расходов 2013 г. (910 $ППС).
Рисунок 1. Ожидаемая продолжительность жизни в зависимости от подушевых государственных расходов на здравоохранение в год в разных странах
«Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год).
Источники: база данных ОЭСР «OESD.StatExtracts»; Минздрав России, Доклад о реализации ПГГ в деятельности органов исполнительной власти субъектов РФ за 2013г.
Второе мнение
Третье мнение
Заключение по ситуации в системе здравоохранения РФ
1) состояние здоровья населения РФ;
2) проблемы системы здравоохранения РФ;
3) внешние вызовы системе здравоохранения РФ;
4) главные выводы о зависимости государ ственного финансирования здравоохранения и показателей здоровья населения в РФ и развитых странах;
5) анализ имеющихся предложений по развитию здравоохранения.
Состояние здоровья населения РФ остается неудовлетворительным
Несмотря на то что в последние 8 лет в РФ было достигнуто некоторое улучшение состояния здоровья населения, по большинству показателей мы отстаем от развитых стран. Так, ожидаемая продолжительность жизни (ОПЖ)* в 2014 г. была на 6,2 года ниже, чем в «новых» странах ЕС (Чехии, Эстонии, Венгрии, Польше, Словакии, Словении) – соответственно 71 и 77,2 года (рис. 2). Эти 6 стран здесь и далее были выбраны для сравнений с РФ, поскольку они имеют близкий ВВП на душу населения в год: 23–25 тыс. $ППС, т.е. они сопоставимы по уровню экономического развития с нашей страной.
* Ожидаемая продолжительность жизни (ОПЖ) при рождении – это число лет, которое в среднем предстояло бы прожить одному человеку из некоего гипотетического поколения, родившегося при условии, что на протяжении всей жизни данного поколения уровень смертности в каждом возрасте остается таким, как в год, для которого вычислен показатель. Это наиболее адекватная обобщающая характеристика соответствующего уровня смертности во всех возрастах.
Рисунок 2. Ожидаемая продолжительность жизни при рождении в России, «новых» и «старых» странах ЕС с 1970 г.
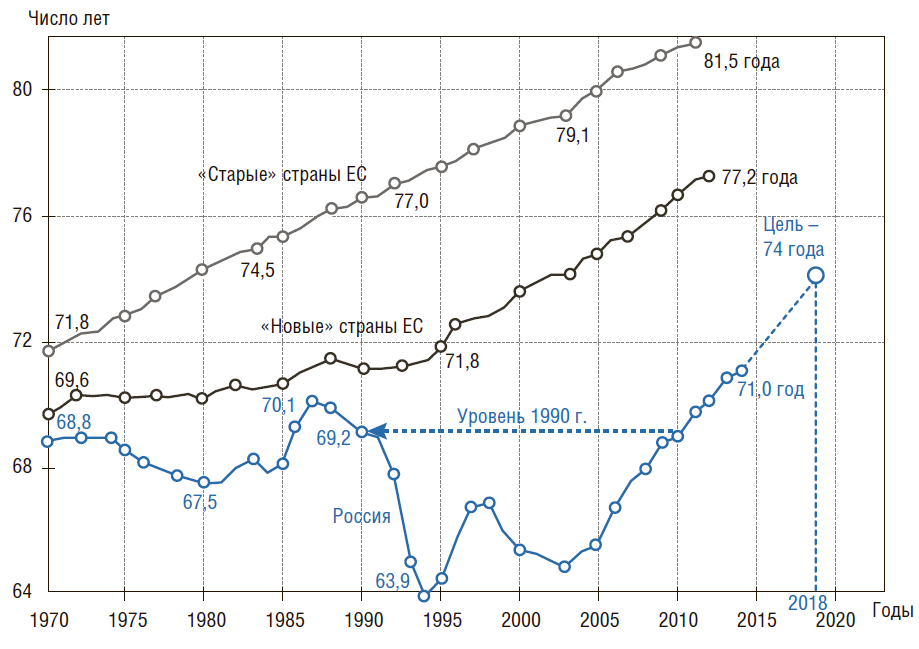
«Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год).
Источники: база данных Росстата – ЕМИСС; база данных ВОЗ «Здоровье для всех»; база данных ОЭСР«OESD.StatExtracts»; Демографический ежегодник России (2014).
На рис. 3 также видно, что снижение ОКС в РФ с 1980 г. происходило 4 раза: с 1984 по 1987 г. в период реализации антиалкогольной кампании – на 10%; с 1994 по 1998 г. во время относительной стабилизации социально-экономической обстановки в стране – на 13%; с 2005 по 2009 г. в период реализации ПНП «Здоровье» – на 12% и с 2010 по 2013 г. – на 8%, что совпадает с реализацией целевых программ по снижению смертности от предотвратимых причин и увеличением государственного финансирования здравоохранения, которое было предпринято руководством страны. Благодаря этим мерам с 1994 по 1998 г. было спасено около 620 тыс. жизней наших граждан, с 2005 по 2009 г. – 570 тыс. жизней, а с 2010 по 2013 г. – 250 тыс. чел., т.е. всего 1,4 млн человек.
На рис. 3 также показано, сколько дополнительных смертей произойдет, если смертность будет расти теми же темпами, что и в 2015 г., соответствующие пояснения даны в разделе «Последствия снижения объемов государственного финансирования здравоохранения РФ».
Рисунок 3. Динамика общего коэффициента смертности (ОКС) в России, «новых» и «старых» странах ЕС с 1970 г.
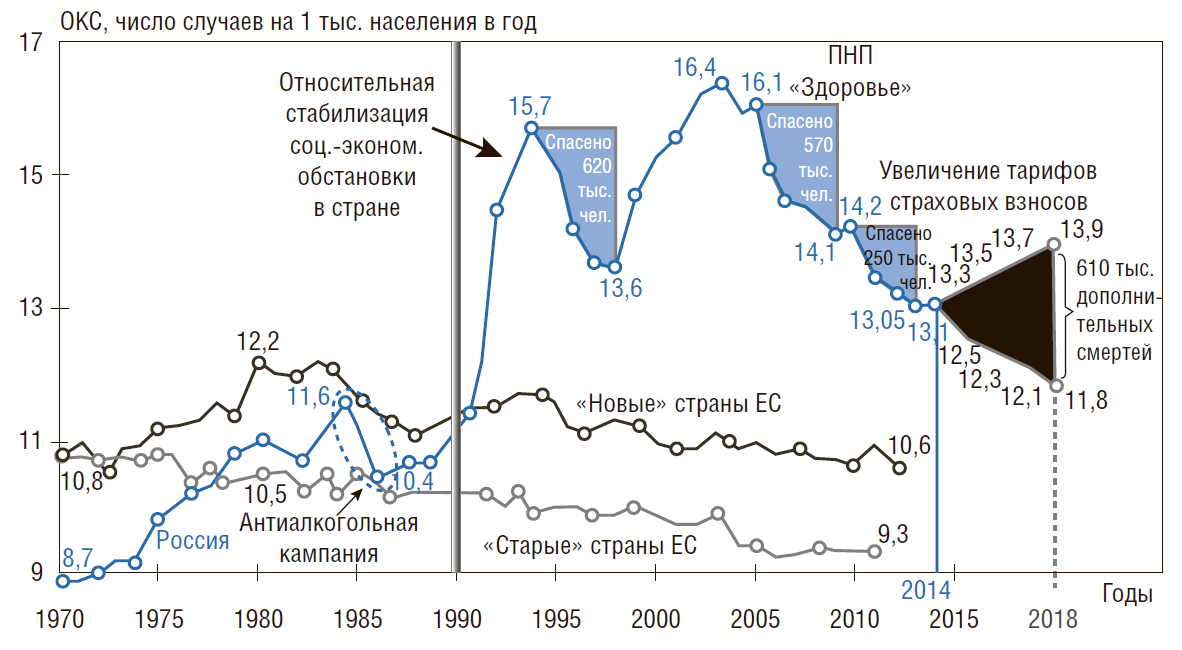
Данные с 2014 по 2018 г., верхняя пунктирная линия построена согласно прогнозам (если ситуация не улучшится), а нижняя – согласно прогнозам Государственной программы «Развитие здравоохранения» «Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год). Источники: база данных Росстата – ЕМИСС; база данных ВОЗ «Здоровье для всех»; база данных ОЭСР «OESD.StatExtracts»; Демографический ежегодник России (2014).
Важнейший урок этих периодов – улучшение социально-экономического положения граждан, увеличение государственного финансирования здравоохранения, реализация целевых программ по охране здоровья и политическая воля hуководителей страны – позволяет добиться заметного улучшения демографических показателей в стране.Стандартизованный коэффициент смертности (СКС).
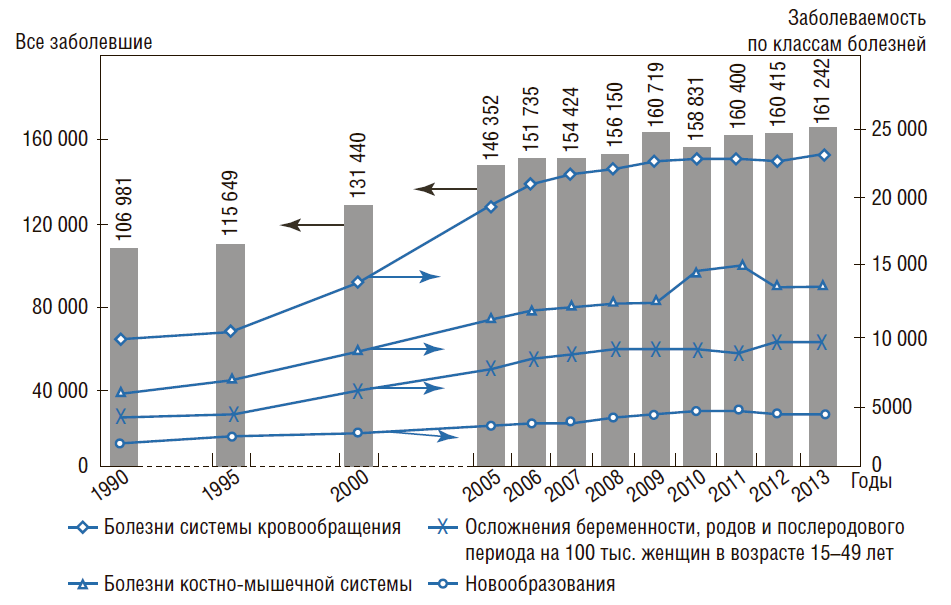
Заболеваемость населения. В последние 16 лет общая заболеваемость населения РФ постоянно растет, что объясняется, с одной стороны, ростом доли пожилого населения и более эффективной выявляемостью заболеваний с помощью новых методов диагностики, а с другой – ухудшением здоровья населения и неэффективностью системы профилактики и лечения заболеваний.
В 1990 г. было зарегистрировано (выявлено) 158,3 млн случаев заболеваний, в 2013 г. – 231,1 млн, т.е. рост составил 46% (а в пересчете на 100 тыс. населения заболеваемость увеличилась на 51%) (рис. 4). Наблюдаемый рост заболеваемости коррелирует с ростом смертности населения за этот период.
На рис. 4 видно, что с 1990 по 2013 г. возросло число случаев заболеваний, приводящих к смерти, например, количество заболеваний системы кровообращения увеличилось в 2,3 раза, онкологических – в 2 раза. Частота приводящей к инвалидности патологии костноvышечной системы и соединительной ткани – в 2,3 раза, а также осложнения беременности, родов и послеродового периода возросли в 2,2 раза. Следует отметить, что реальная заболеваемость, требующая врачебного вмешательства, может быть еще выше, чем регистрируемая. Связано это с тем, что часть населения из-за низкой доступности медицинской помощи, особенно первичной медико-санитарной, просто не обращается в медицинские учреждения. Это подтверждают результаты проведенной в 2013 г. диспансеризации, когда было осмотрено 34,6 млн человек и число лиц, находящихся под диспансерным наблюдением, увеличилось в 2 раза.
Рисунок 4. Динамика общей заболеваемости в РФ на 100 тыс. населения (всего населения и по классам болезней) с 1990 по 2013 г.
Нарастают базовые проблемы системы здравоохранения РФ
Рисунок 5. Обеспеченность практикующими врачами в РФ (2013) и развитых странах (2012)
«Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год).
Источники: база данных Росстата – ЕМИСС; база данных ВОЗ «Здоровье для всех»; база данных ОЭСР «OESD.StatExtracts»; Федеральная форма статистического наблюдения № 17 «Сведения о медицинских и фармацевтических работниках в РФ за 2013 г.», ЦНИИОИЗ.
Рисунок 6. Недостаточное лекарственное обеспечение населения в амбулаторных условиях – в РФ в 4,2 раза ниже, чем в «новых» странах ЕС
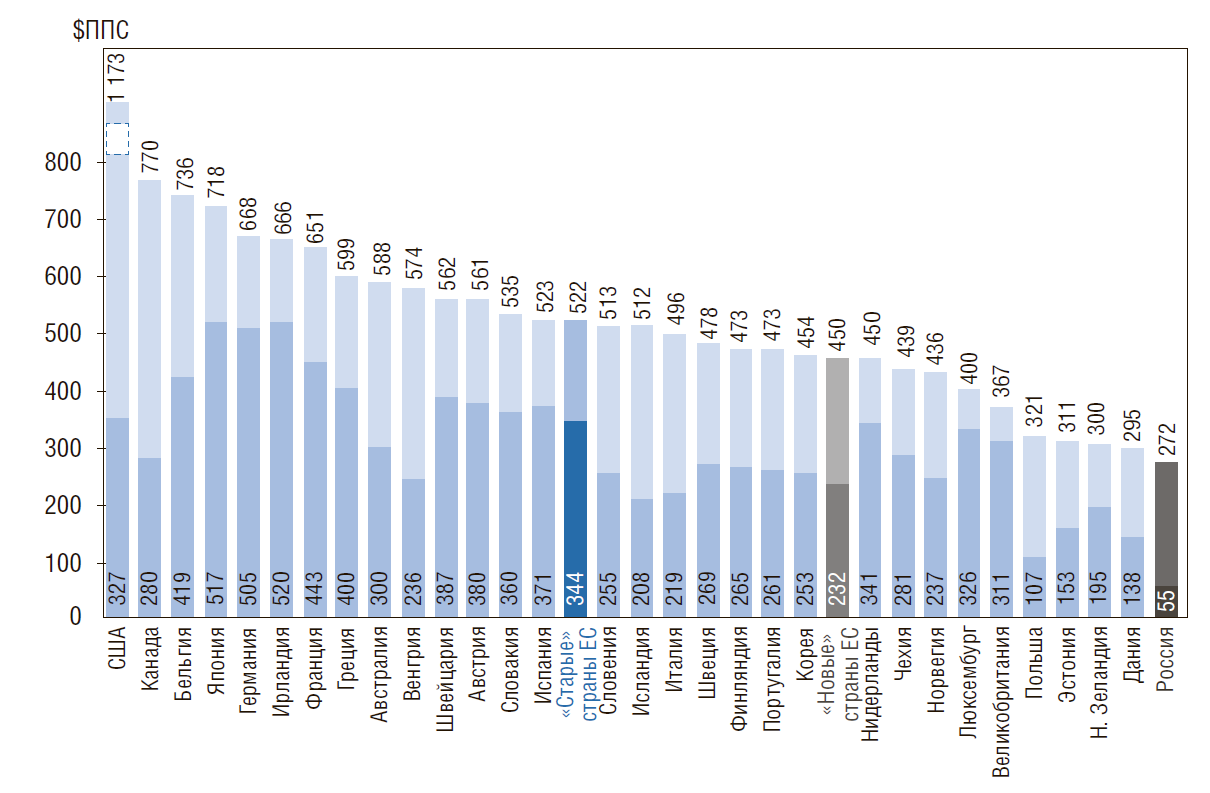
Недостаточная оснащенность и неэффективное использование дорогостоящего оборудования. Оснащенность компьютерными томографами в РФ в 1,2 раза ниже в расчете на 1 млн населения, чем в «новых» странах ЕС (соответственно 11,3 и 13,8), магнитнорезонансными томографами – в 1,7 раза ниже (соответственно 4,0 и 6,7). При этом число исследований на этом оборудовании в 3,5–3,7 раза ниже (в расчете на 1000 населения в год), т.е. интенсивность использования – в 2 раза ниже. Такая недостаточная материально-техническая оснащенность и неэффективное использование оборудования снижают качество и доступность диагностической и лечебной помощи пациентам.
Низкие объемы ВМП – в 3–5 раз ниже, чем в «новых» странах ЕС. Например, операций реваскуляризации делается в 3 раза меньше (соответственно 89,4 и 253,2 на 100 тыс. населения), операций замены коленного и тазобедренного суставов – в 3,8 раза меньше (соответственно 58 и 220 на 100 тыс. населения).
Сохраняется неудовлетворительное качество медицинской помощи. Показатели качества медицинской помощи в РФ в хуже, чем в странах ЕС, что вызвано критическим ослаблением системы подготовки кадров в медицинских вузах и недостаточным внедрением современной системы непрерывного медицинского образования. Например, показатель внутрибольничной летальности пациентов с инфарктом миокарда в РФ в 2,4 раза выше, чем в странах ЕС в среднем (соответственно 17 и 7%). В РФ несоответствие оказанной медицинской помощи установленным стандартам и правилам, по данным ФОМС, встречается в каждом шестом случае лечения (17%), в развитых странах следование установленным стандартам лечения клиническим рекомендациям) составляет 90% (и только в 10% случаев имеются факты отклонений), т.е. у нас этот показатель почти в 2 раза хуже.
Сокращается и без того недостаточное государственное финансирование системы здравоохранения. В 2013 г. государственные расходы на здравоохранение были в 1,5 раза ниже, чем в «новых» странах ЕС (соответственно 910 и 1410 $ППС на душу населения в год, рис. 7). В 2014 г. по сравнению с 2013 г. государственные расходы в постоянных ценах сократились на 9%, а в 2015 г. дефицит средств с учетом инфляции (12,2%), девальвации рубля (60%) и уже задекларированных Минздравом дополнительных расходов по сравнению с 2014 г. составит почти 30% (без учета необходимости повышения заработной платы медицинским работникам – 20%). Дополнительные расходы складываются из средств, необходимых на увеличение объемов высокотехнологичной медицинской помощи (ВМП) 162,5 тыс. гражданам, на оказание гарантий бесплатной медицинской помощи новым гражданам РФ – 2,3 млн чел., на повышение оплаты труда медицинских работников в соответствии с Указом Президента РФ № 597 от 7 мая 2012 г., а также на покрытие накопленного дефицита 2014 г. Вместе эти расходы составляют 873 млрд руб. (без увеличения оплаты труда медицинских работников – 645 млрд руб.). А запланированное увеличение расходов на Программу государственных гарантий (ПГГ) в 2015 г. по сравнению с 2014 г. составляет всего 173 млрд руб. Разница (дефицит) – 700 млрд руб. <873 – 173>, это и есть 30% от всех расходов на ПГГ в 2015 г. (2205 млрд руб.). Другими словами, запланировали средств на 30% меньше, чем необходимо.
Снижается эффективность расходования ресурсов системы здравоохранения РФ. В 2014 г. средства здравоохранения направляются на капитальные и на другие не первоочередные расходы. Например, на строительство перинатальных центров за счет средств ОМС, что снижает расходы в самой дефицитной системе ОМС. Развитие диспансеризации в ситуации дефицита кадров в первичном звене малоэффективно, поскольку врачи не могут взять на себя дополнительную нагрузку.
Имеются существенные внешние вызовы до 2020 г., которые необходимо учесть при формировании политики развития здравоохранения
Демографические: снижение численности трудоспособного населения в среднем на 1 млн чел. в год; рост числа граждан старше трудоспособного возраста на 4,3 млн; рост числа детей на 7%. Как следствие, необходимо предусмотреть специальные программы для оказания медицинской помощи этим категориям населения.
Экономические: ухудшение социальноэкономических показателей развития страны в 2015 г. – падение ВВП на 3%, инфляция до 12,2%, девальвация среднегодового курса рубля по отношению к доллару на 60% (в 2015 г. по отношению к 2014 г.), падение реальных доходов населения на 4%.
Главные выводы о зависимости государственного финансирования здравоохранения и показателей здоровья населения в РФ и развитых странах
Анализ имеющихся предложений по развитию здравоохранения показывает, что их реализация не позволит добиться улучшения показателей здоровья населения РФ к 2018 г.
7 мая 2012 г. были приняты важнейшие для отрасли указы Президента РФ (№ 596, 597, 598 и 606), направленные на повышение оплаты труда медицинских работников и профессорскопреподавательского состава медицинских вузов, увеличение лекарственного обеспечения населения и развитие профилактики. В них также поставлена цель для здравоохранения – достижение ОПЖ 74 года к 2018 г. Однако меры по реализации этих указов, предложенные в «дорожных картах», не позволят повысить качество и доступность медицинской помощи и улучшить показатели здоровья населения РФ.
Так, «дорожные карты», напротив, предусматривают снижение объемов скорой и стационарной медицинской помощи по ПГГ, сокращение медицинских кадров, наращивание платных медицинских услуг в государственных медицинских организациях.
Управленческий и бюджетный маневр в развитии системы здравоохранения РФ до 2018 г.
Рисунок 8. Два сценария финансирования здравоохранения РФ до 2020 г. – «выживание» и «базовый»
- Выполнение Указов Президента по повышению заработной платы работникам государственных и муниципальных медицинских организаций.
- Предоставление льгот медицинским работникам первичного звена здравоохранения по приобретению жилья.
- Индексация заработной платы сельским медицинским работникам (коэффициент 1,4 к средней оплате медицинских работников по стране).
- Подготовка кадров в медицинских и фармацевтических вузах: на повышение оплаты труда профессорско-преподавательского состава (коэффициент 2,0 к средней оплате труда врачей по стране), на повышение их квалификации (10% от фонда оплаты труда (ФОТ) профессорско-преподавательского состава), на субсидии медицинским организациям для размещения клинических баз вузов, а также на материальнотехническое оснащение вузов.
- Развитие системы непрерывного медицинского образования – повышения квалификации (1% от ФОТ медицинских работников, как принято в большинстве развитых странах).
- Включение в тариф по оплате медицинской помощи статьи расходов на амортизацию и техническое обслуживание дорогостоящего оборудования и поддержание программно-аппаратного комплекса (ПАК) медицинских организаций.
- Лекарственное обеспечение детей в возрасте от 0 до 15 лет в амбулаторных условиях.
- Лекарственное обеспечение в амбулаторных условиях граждан трудоспособного возраста, страдающих болезнями системы кровообращения.
Последствия снижения объемов государственного финансирования здравоохранения РФ
Предусмотренные Минздравом средства на здравоохранение в постоянных ценах (2013 г. – 100%) в 2015 г. сокращаются на 13% (без учета задекларированных дополнительных расходов 2015 г. и девальвации рубля), в 2016 г. – на 17%, в 2017 г. – на 16%, в 2018 г. – на 15%. Это означает, что настолько же снизятся и гарантированные объемы медицинской помощи. Все это в ситуации снижения реальных доходов большинства граждан РФ (на 4% в 2015 г., согласно прогнозам Минэкономразвития) приведет к снижению доступности и качества медицинской помощи населению РФ, а значит, и к ухудшению показателей здоровья населения.
Ухудшение социально-экономического положения граждан, нарастание дефицита финансирования и сокращение мощностей системы здравоохранения в 2015 г. уже привело к росту смертности на 5,2% в I квартале. В последующие годы, если базовые проблемы отрасли не будут решены, вместо запланированного снижения смертность будет расти. По самым оптимистичным прогнозам в 2018 г. она вырастет до уровня 13,9 случая на 1000 населения (см. рис. 3). Из этого следует, что к 2018 г. вместо достижения ОПЖ в 74 года этот показатель упадет с нынешних 71 года до уровня 69–69,5 года. Это означает, что РФ уже не попадет в список 50 развитых стран мира, у которых ОПЖ составляет более 70 лет. А мы так гордились этим достижением в 2013–2014 гг.!
Источник
%20%D0%B8%20%D1%80%D0%B0%D0%B7%D0%B2%D0%B8%D1%82%D1%8B%D1%85%20%D1%81%D1%82%D1%80%D0%B0%D0%BD%D0%B0%D1%85%20(2012).png)