Системное решение проблем охраны здоровья
Успешное решение проблемы охраны здоровья во многом зависит от ее своевременной постановки и точной формулировки, поэтому специалистам по управлению здравоохранением необходимо не только своевременно оценивать параметры, свойства и связи возникающих проблем, но и понимать их сущность. Формулирование проблемы заключается в ее определении, т.е. установлении сущности проблемы в профессиональных терминах.
Зеркальным отражением формулирования проблемы является выработка определения цели. Термин «цель» используется для того, чтобы описать результат, подлежащий достижению. Цель может принимать форму, обусловливающую достижение максимума (или минимума), величина которого еще должна быть определена, или же форму задания диапазона значений, внутри которого должно лежать решение. Принуждающие связи есть условия, ограничивающие и описывающие, как цель должна быть достигнута или измерена. Комбинация целей, устанавливающих курс, и принуждающих связей, ограничивающих цели, образует ограничение, при котором начинаются изучение и практическое решение проблемы. Ограничение есть сумма правил, руководящих принципов, определяющих границу изучаемой проблемы. Существенным является достижение совместимости цели и принуждающих связей. Без достижения согласия относительно ограничений невозможно прийти к согласию относительно решений.
Когда специалист — руководитель здравоохранения ставит условие проблемы, он устанавливает пределы ее исследования и практического решения, а следовательно, и границы ограничения. В санитарно-статистическом смысле условия могут быть определены как избыточные, противоречивые или достаточные. Условие является избыточным, если оно содержит ненужные элементы (вызывающие потери или перерасходы ресурсов). Условие может также содержать противоречие — несогласованность частей проблемы друг с другом. Достаточное условие выполняется, если принуждающие связи совместимы с целью, причем цель определена адекватно требованиям к системе охраны здоровья.
Решение проблемы определяется как деятельность, которая сохраняет или улучшает качественные характеристики функционирования системы здравоохранения, улучшения состояния здоровья населения. Сохранение, реформирование или улучшение этой системы осуществляется путем введения изменений, инноваций, повышающих эффективность использования ресурсов. Этими ресурсами являются персонал, лекарственные средства, материалы, оборудование, устройства, финансовые средства и время. Эффективность использования ресурсов может проявляться в следующих изменениях:
• повышение качества медицинских услуг;
• увеличение или уменьшение потребности в ресурсах без соответствующего изменения в стоимости и объеме предоставляемой медицинской помощи;
• уменьшение подверженности риску (врачебным ошибкам) пациентов и персонала;
• изменение некоторой относительной величины, измеряемой критериями медицинской, социальной и экономической эффективности.
Большое практическое значение имеет способность вникнуть в ситуацию, познать явление, относительно которого требуется принять решение на основе подведенного под него теоретического фундамента. Процесс принятия решений начинается с выявления конечных целей проекта (программы действий). Выявляются возможные альтернативы, т.е. разные пути достижения целей, разные методы решения каждой задачи, анализ преимуществ и недостатков каждого из них. Набор основных альтернатив имеет более широкий взгляд на совокупность всех существенных в данном случае факторов.
Описывая конечные результаты решения, определяют конечный исход, безотносительно к промежуточным исходам и альтернативам. Противоположностью решения, определяющего конечный исход, является решение, определяющее процесс. Его определение требует, чтобы проблема была разделена на составляющие, последовательно соединенные части. Такое разделение проблемы на части обеспечивает формальную перестройку ее структуры, что и позволяет найти решение.
Решения, определяющие процесс медико-санитарного обслуживания населения с учетом состояния здоровья населения, происходящих реформ в здравоохранении, нуждаются в изучении. Они наиболее ценны в приложении к крупномасштабным профилактическим программам и сложным медико-социальным проблемам, имеющим значительные риски, которые вынуждают руководство вкладывать средства только после получения тщательно обоснованного заключения. Решения составляются из нескольких частей, предшествующих друг другу в порядке их приоритета. Решение проблемы представляется как совокупность детальных процессов, связанных в логической последовательности.
Системный подход к системе здравоохранения позволяет построить объективный стандарт, помогающий определить в социально-гигиенических, медико-статистических терминах установленных критериев оптимальность требуемых отношений и перспектив развития отрасли. Совокупность выбранных критериев включает конкретные правила и принципы решений. В целом методология системного решения проблем:
• предписывает систему, которая функционально организует общий процесс решения проблемы реформирования отрасли;
• обусловливает параметры системы, которые дают структуру, необходимую для решения проблемы;
• описывает модели системы и ее возможности, позволяющие осуществлять рассмотрение альтернатив выходов процесса решения проблемы.
Качественные проблемы решаются с помощью суждений — операций, выполняемых специалистом и включающих сравнение и различение. Суждение является средством, с помощью которого формулируются знания, оценки и отношения. Процесс нахождения решения концентрируется вокруг итеративно выполняемых операций идентификации условий, целей и возможностей для решения проблемы. Результатом идентификации является их описание в терминах системных объектов (входа, процесса, выхода, обратной связи и ограничения), свойств и связей, т.е. в терминах структур и входящих в них компонентов. Если структуры и элементы условия, цели и возможности данной проблемы известны, идентификация носит характер определения количественных отношений, а проблема называется количественной. Если структура и компоненты условия, цели и возможностей известны частично, идентификация носит качественный характер, а проблема называется качественной, или слабоструктурированной.
Процесс решения представляет собой конструирование, оценку и отбор альтернатив решения проблем по критериям стоимости, времени, эффективности и возможного риска с учетом отношений между предельными значениями приращений этих величин. Выбор границ этого процесса определяется условием, целью и возможностями его реализации. Решение проблем реформирования системы здравоохранения в новых социальноэкономических условиях предполагает осуществление следующих мероприятий:
• выявление проблемы и оценка ее актуальности, определение цели и принуждающих связей, соответствующих критериев;
• анализ структуры существующей системы и определение ее сбойных элементов, ограничивающих получение заданного выхода;
• оценку веса их влияния на выходы системы;
• построение набора альтернатив и их оценку, выбор альтернатив для реализации;
• определение процесса реализации;
• согласование результата найденных решений и их реализации;
• оценивание конечных результатов.
Выбирают такие управленческие решения, которые являются лучшими по комплексу показателей для реально заданных условий: социальными, экономическими, юридическими, экологическими, политическими. Задача заключается не в том, чтобы найти решение лучше существующего, а в том, чтобы найти оптимальное решение, т.е. наилучшее из всех возможных.
Системные идеи дают руководителям здравоохранения средство, позволяющее создать структуру формального подхода к решению соответствующих проблем. Если решение этих проблем может рассматриваться как цель, то системные идеи — как принуждающие связи.
Решение устанавливает, каким образом будет заполнен промежуток между существующим и планируемым состоянием системы здравоохранения, поэтому решение — есть такое заполнение между существующим и планируемым состояниями, которое выполняет преобразование одного
состояния системы в другое. Решение описывает различие, существующее между двумя состояниями, в терминах объектов, свойств и связей. Оно определяет способ, которым должно быть введено заполнение, чтобы получить планируемое состояние.
Стимул, который возбуждает функционирующую систему, есть вход. Подсистема же обратной связи содержит модель планируемого состояния. Эта модель порождает воздействие, заполняющее промежуток и тем самым сохраняющее функционирование системы здравоохранения в предписанных пределах. Управление с помощью обратной связи является средством, при применении которого существующее состояние выхода преобразуется в планируемое состояние выхода. Этот процесс (рис. 3) есть процесс решения проблемы.
Рис. 3.Процесс решения проблемы
Вопросы для повторения
1. Охарактеризуйте основные условия определения цели решения проблемы.
2. Назовите условия решения проблемы.
3. Что входит в понятие «решение проблемы»?
4. Какими характеристиками определяется эффективность использования ресурсов?
5. Назовите основные составляющие процесса принятия решений.
6. Перечислите мероприятия по решению проблем реформирования системы здравоохранения в новых социально-экономических условиях.
Источник
Здравоохранение России: проблемы и решения
Сложившиеся мнения о системе здравоохранения
Распространенное мнение заключается в том, что здоровье населения незначительно (только на 15%) зависит от деятельности системы здравоохранения, остальное определяют образ жизни, генетические факторы и состояние внешней среды. Такое утверждение может быть верным только в том случае, когда система здравоохранения уже обеспечила максимально возможные доступность и качество медицинской помощи для населения. Так, например, было в Советском Союзе или так сегодня в «старых» странах Евросоюза (ЕС). Но если финансирование бесплатной медицинской помощи недостаточное и, как следствие, доступность медицинской помощи низкая, как это сегодня в РФ (пояснения см. ниже), роль системы здравоохранения в сохранении и укреплении здоровья населения существенно возрастает.
В РФ на периоде 2005–2012 гг. показано, что даже минимальные вложения в увеличение государственного финансирования здравоохранения позволили существенно сократить смертность и, соответственно, увеличить ожидаемую продолжительность жизни российских граждан.
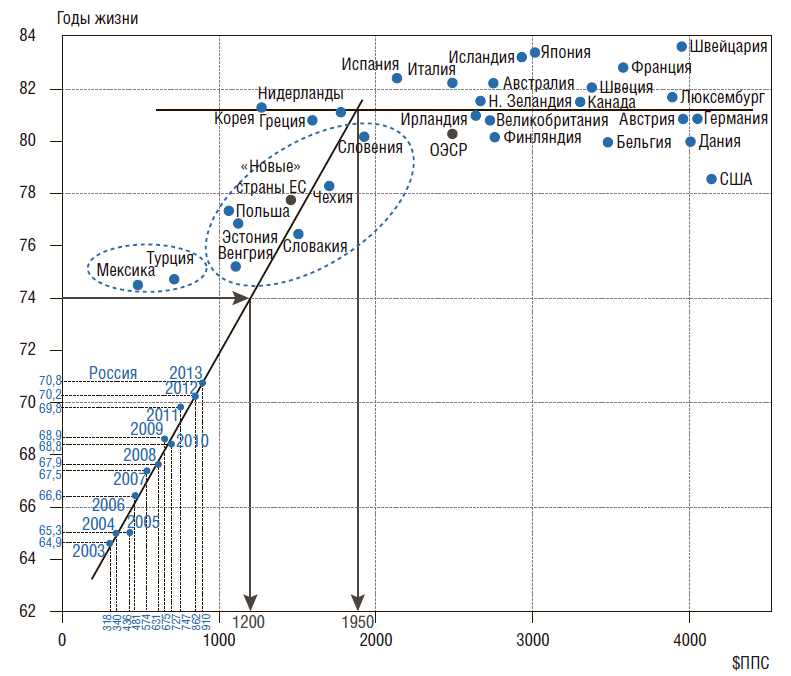
В этот период снижению смертности на 1% соответствовало увеличение государственного финансирования в постоянных ценах в среднем на 2% (см. ниже рис. 3). Это влияние на примере увеличения ожидаемой продолжительности жизни (ОПЖ) показано на рис. 1.
Видно, что при государственных расходах на душу населения в диапазоне от 0 до 1950 $ППС (паритет покупательной способности доллара) существует прямо пропорциональная зависимость ОПЖ от этих расходов. Как следует из этого рисунка, для достижения ОПЖ в 74 года необходимо, чтобы подушевые государственные расходы на здравоохранение составляли не менее чем 1200 $ППС, т.е. были в 1,32 раза больше расходов 2013 г. (910 $ППС).
Рисунок 1. Ожидаемая продолжительность жизни в зависимости от подушевых государственных расходов на здравоохранение в год в разных странах
«Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год).
Источники: база данных ОЭСР «OESD.StatExtracts»; Минздрав России, Доклад о реализации ПГГ в деятельности органов исполнительной власти субъектов РФ за 2013г.
Второе мнение
Третье мнение
Заключение по ситуации в системе здравоохранения РФ
1) состояние здоровья населения РФ;
2) проблемы системы здравоохранения РФ;
3) внешние вызовы системе здравоохранения РФ;
4) главные выводы о зависимости государ ственного финансирования здравоохранения и показателей здоровья населения в РФ и развитых странах;
5) анализ имеющихся предложений по развитию здравоохранения.
Состояние здоровья населения РФ остается неудовлетворительным
Несмотря на то что в последние 8 лет в РФ было достигнуто некоторое улучшение состояния здоровья населения, по большинству показателей мы отстаем от развитых стран. Так, ожидаемая продолжительность жизни (ОПЖ)* в 2014 г. была на 6,2 года ниже, чем в «новых» странах ЕС (Чехии, Эстонии, Венгрии, Польше, Словакии, Словении) – соответственно 71 и 77,2 года (рис. 2). Эти 6 стран здесь и далее были выбраны для сравнений с РФ, поскольку они имеют близкий ВВП на душу населения в год: 23–25 тыс. $ППС, т.е. они сопоставимы по уровню экономического развития с нашей страной.
* Ожидаемая продолжительность жизни (ОПЖ) при рождении – это число лет, которое в среднем предстояло бы прожить одному человеку из некоего гипотетического поколения, родившегося при условии, что на протяжении всей жизни данного поколения уровень смертности в каждом возрасте остается таким, как в год, для которого вычислен показатель. Это наиболее адекватная обобщающая характеристика соответствующего уровня смертности во всех возрастах.
Рисунок 2. Ожидаемая продолжительность жизни при рождении в России, «новых» и «старых» странах ЕС с 1970 г.
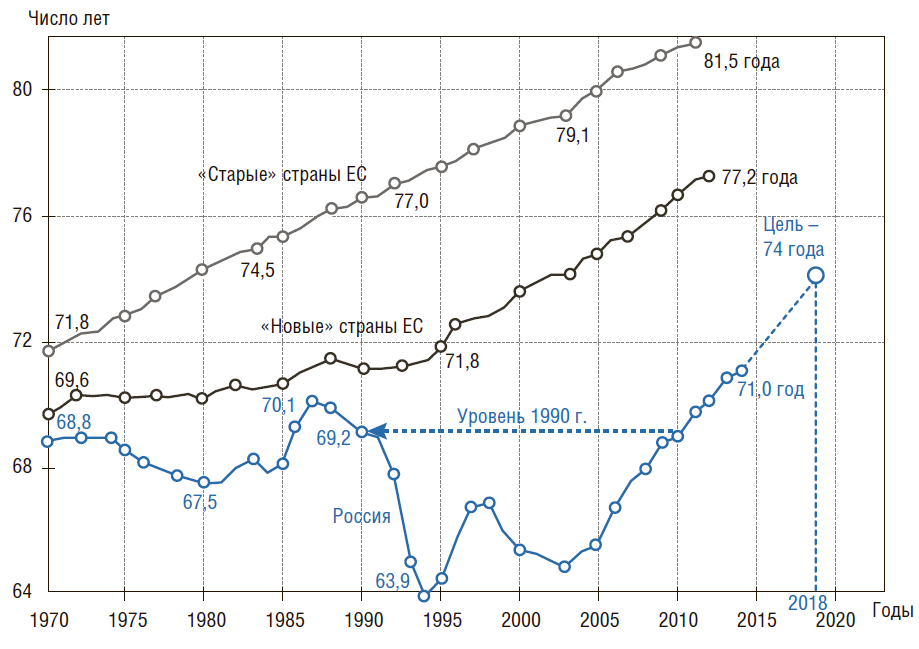
«Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год).
Источники: база данных Росстата – ЕМИСС; база данных ВОЗ «Здоровье для всех»; база данных ОЭСР«OESD.StatExtracts»; Демографический ежегодник России (2014).
На рис. 3 также видно, что снижение ОКС в РФ с 1980 г. происходило 4 раза: с 1984 по 1987 г. в период реализации антиалкогольной кампании – на 10%; с 1994 по 1998 г. во время относительной стабилизации социально-экономической обстановки в стране – на 13%; с 2005 по 2009 г. в период реализации ПНП «Здоровье» – на 12% и с 2010 по 2013 г. – на 8%, что совпадает с реализацией целевых программ по снижению смертности от предотвратимых причин и увеличением государственного финансирования здравоохранения, которое было предпринято руководством страны. Благодаря этим мерам с 1994 по 1998 г. было спасено около 620 тыс. жизней наших граждан, с 2005 по 2009 г. – 570 тыс. жизней, а с 2010 по 2013 г. – 250 тыс. чел., т.е. всего 1,4 млн человек.
На рис. 3 также показано, сколько дополнительных смертей произойдет, если смертность будет расти теми же темпами, что и в 2015 г., соответствующие пояснения даны в разделе «Последствия снижения объемов государственного финансирования здравоохранения РФ».
Рисунок 3. Динамика общего коэффициента смертности (ОКС) в России, «новых» и «старых» странах ЕС с 1970 г.
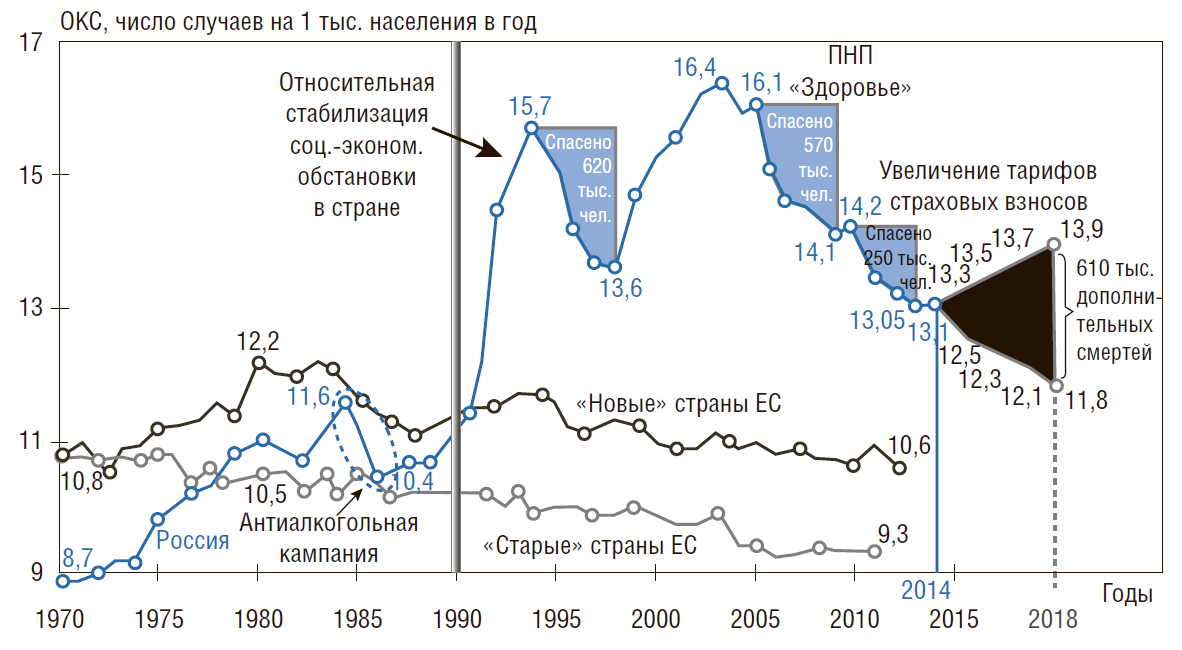
Данные с 2014 по 2018 г., верхняя пунктирная линия построена согласно прогнозам (если ситуация не улучшится), а нижняя – согласно прогнозам Государственной программы «Развитие здравоохранения» «Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год). Источники: база данных Росстата – ЕМИСС; база данных ВОЗ «Здоровье для всех»; база данных ОЭСР «OESD.StatExtracts»; Демографический ежегодник России (2014).
Важнейший урок этих периодов – улучшение социально-экономического положения граждан, увеличение государственного финансирования здравоохранения, реализация целевых программ по охране здоровья и политическая воля hуководителей страны – позволяет добиться заметного улучшения демографических показателей в стране.Стандартизованный коэффициент смертности (СКС).
Заболеваемость населения. В последние 16 лет общая заболеваемость населения РФ постоянно растет, что объясняется, с одной стороны, ростом доли пожилого населения и более эффективной выявляемостью заболеваний с помощью новых методов диагностики, а с другой – ухудшением здоровья населения и неэффективностью системы профилактики и лечения заболеваний.
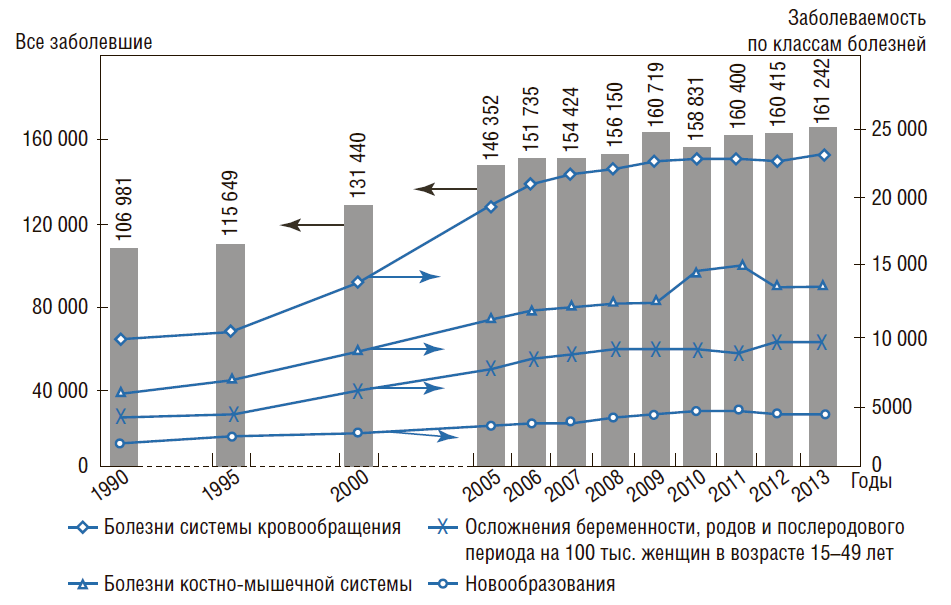
В 1990 г. было зарегистрировано (выявлено) 158,3 млн случаев заболеваний, в 2013 г. – 231,1 млн, т.е. рост составил 46% (а в пересчете на 100 тыс. населения заболеваемость увеличилась на 51%) (рис. 4). Наблюдаемый рост заболеваемости коррелирует с ростом смертности населения за этот период.
На рис. 4 видно, что с 1990 по 2013 г. возросло число случаев заболеваний, приводящих к смерти, например, количество заболеваний системы кровообращения увеличилось в 2,3 раза, онкологических – в 2 раза. Частота приводящей к инвалидности патологии костноvышечной системы и соединительной ткани – в 2,3 раза, а также осложнения беременности, родов и послеродового периода возросли в 2,2 раза. Следует отметить, что реальная заболеваемость, требующая врачебного вмешательства, может быть еще выше, чем регистрируемая. Связано это с тем, что часть населения из-за низкой доступности медицинской помощи, особенно первичной медико-санитарной, просто не обращается в медицинские учреждения. Это подтверждают результаты проведенной в 2013 г. диспансеризации, когда было осмотрено 34,6 млн человек и число лиц, находящихся под диспансерным наблюдением, увеличилось в 2 раза.
Рисунок 4. Динамика общей заболеваемости в РФ на 100 тыс. населения (всего населения и по классам болезней) с 1990 по 2013 г.
Нарастают базовые проблемы системы здравоохранения РФ
Рисунок 5. Обеспеченность практикующими врачами в РФ (2013) и развитых странах (2012)
«Новые» страны ЕС включают Чехию, Эстонию, Венгрию, Польшу, Словакию, Словению (близкие к РФ по ВВП – 23–25 тыс. $ППС на душу населения в год).
Источники: база данных Росстата – ЕМИСС; база данных ВОЗ «Здоровье для всех»; база данных ОЭСР «OESD.StatExtracts»; Федеральная форма статистического наблюдения № 17 «Сведения о медицинских и фармацевтических работниках в РФ за 2013 г.», ЦНИИОИЗ.
Рисунок 6. Недостаточное лекарственное обеспечение населения в амбулаторных условиях – в РФ в 4,2 раза ниже, чем в «новых» странах ЕС
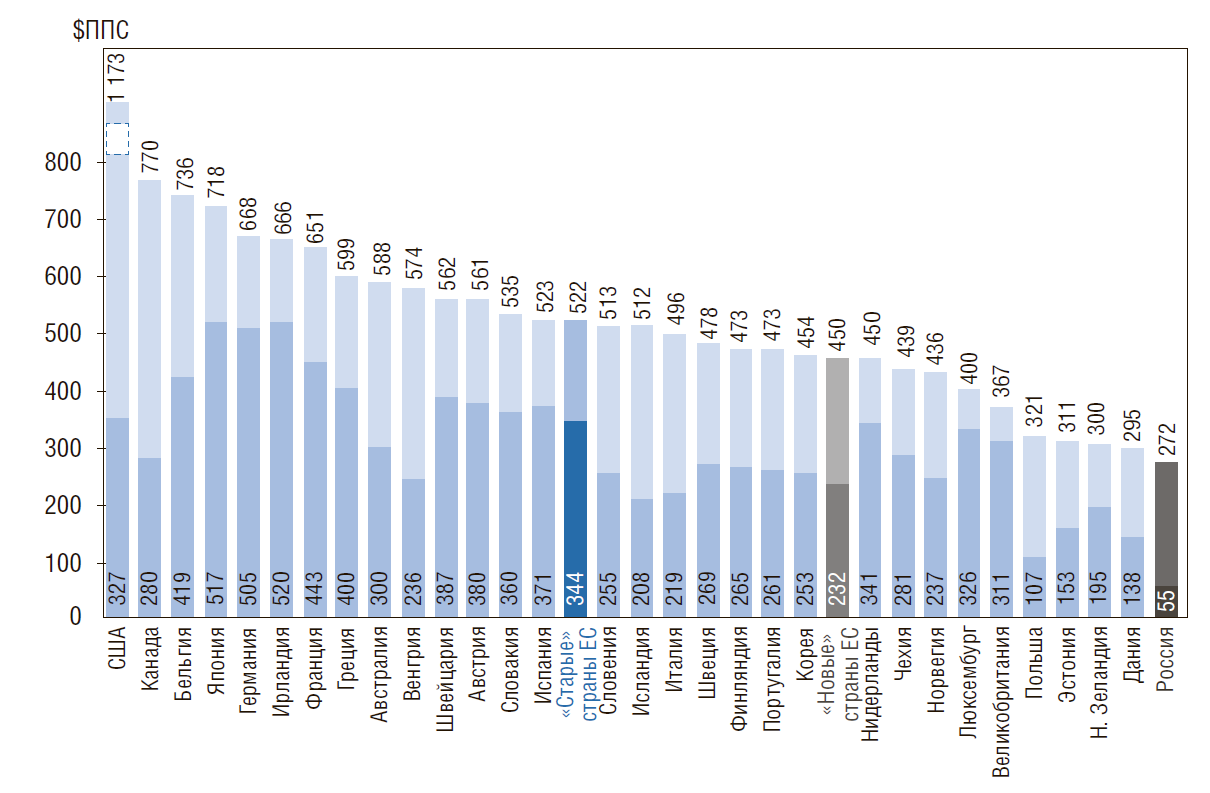
Недостаточная оснащенность и неэффективное использование дорогостоящего оборудования. Оснащенность компьютерными томографами в РФ в 1,2 раза ниже в расчете на 1 млн населения, чем в «новых» странах ЕС (соответственно 11,3 и 13,8), магнитнорезонансными томографами – в 1,7 раза ниже (соответственно 4,0 и 6,7). При этом число исследований на этом оборудовании в 3,5–3,7 раза ниже (в расчете на 1000 населения в год), т.е. интенсивность использования – в 2 раза ниже. Такая недостаточная материально-техническая оснащенность и неэффективное использование оборудования снижают качество и доступность диагностической и лечебной помощи пациентам.
Низкие объемы ВМП – в 3–5 раз ниже, чем в «новых» странах ЕС. Например, операций реваскуляризации делается в 3 раза меньше (соответственно 89,4 и 253,2 на 100 тыс. населения), операций замены коленного и тазобедренного суставов – в 3,8 раза меньше (соответственно 58 и 220 на 100 тыс. населения).
Сохраняется неудовлетворительное качество медицинской помощи. Показатели качества медицинской помощи в РФ в хуже, чем в странах ЕС, что вызвано критическим ослаблением системы подготовки кадров в медицинских вузах и недостаточным внедрением современной системы непрерывного медицинского образования. Например, показатель внутрибольничной летальности пациентов с инфарктом миокарда в РФ в 2,4 раза выше, чем в странах ЕС в среднем (соответственно 17 и 7%). В РФ несоответствие оказанной медицинской помощи установленным стандартам и правилам, по данным ФОМС, встречается в каждом шестом случае лечения (17%), в развитых странах следование установленным стандартам лечения клиническим рекомендациям) составляет 90% (и только в 10% случаев имеются факты отклонений), т.е. у нас этот показатель почти в 2 раза хуже.
Сокращается и без того недостаточное государственное финансирование системы здравоохранения. В 2013 г. государственные расходы на здравоохранение были в 1,5 раза ниже, чем в «новых» странах ЕС (соответственно 910 и 1410 $ППС на душу населения в год, рис. 7). В 2014 г. по сравнению с 2013 г. государственные расходы в постоянных ценах сократились на 9%, а в 2015 г. дефицит средств с учетом инфляции (12,2%), девальвации рубля (60%) и уже задекларированных Минздравом дополнительных расходов по сравнению с 2014 г. составит почти 30% (без учета необходимости повышения заработной платы медицинским работникам – 20%). Дополнительные расходы складываются из средств, необходимых на увеличение объемов высокотехнологичной медицинской помощи (ВМП) 162,5 тыс. гражданам, на оказание гарантий бесплатной медицинской помощи новым гражданам РФ – 2,3 млн чел., на повышение оплаты труда медицинских работников в соответствии с Указом Президента РФ № 597 от 7 мая 2012 г., а также на покрытие накопленного дефицита 2014 г. Вместе эти расходы составляют 873 млрд руб. (без увеличения оплаты труда медицинских работников – 645 млрд руб.). А запланированное увеличение расходов на Программу государственных гарантий (ПГГ) в 2015 г. по сравнению с 2014 г. составляет всего 173 млрд руб. Разница (дефицит) – 700 млрд руб. <873 – 173>, это и есть 30% от всех расходов на ПГГ в 2015 г. (2205 млрд руб.). Другими словами, запланировали средств на 30% меньше, чем необходимо.
Снижается эффективность расходования ресурсов системы здравоохранения РФ. В 2014 г. средства здравоохранения направляются на капитальные и на другие не первоочередные расходы. Например, на строительство перинатальных центров за счет средств ОМС, что снижает расходы в самой дефицитной системе ОМС. Развитие диспансеризации в ситуации дефицита кадров в первичном звене малоэффективно, поскольку врачи не могут взять на себя дополнительную нагрузку.
Имеются существенные внешние вызовы до 2020 г., которые необходимо учесть при формировании политики развития здравоохранения
Демографические: снижение численности трудоспособного населения в среднем на 1 млн чел. в год; рост числа граждан старше трудоспособного возраста на 4,3 млн; рост числа детей на 7%. Как следствие, необходимо предусмотреть специальные программы для оказания медицинской помощи этим категориям населения.
Экономические: ухудшение социальноэкономических показателей развития страны в 2015 г. – падение ВВП на 3%, инфляция до 12,2%, девальвация среднегодового курса рубля по отношению к доллару на 60% (в 2015 г. по отношению к 2014 г.), падение реальных доходов населения на 4%.
Главные выводы о зависимости государственного финансирования здравоохранения и показателей здоровья населения в РФ и развитых странах
Анализ имеющихся предложений по развитию здравоохранения показывает, что их реализация не позволит добиться улучшения показателей здоровья населения РФ к 2018 г.
7 мая 2012 г. были приняты важнейшие для отрасли указы Президента РФ (№ 596, 597, 598 и 606), направленные на повышение оплаты труда медицинских работников и профессорскопреподавательского состава медицинских вузов, увеличение лекарственного обеспечения населения и развитие профилактики. В них также поставлена цель для здравоохранения – достижение ОПЖ 74 года к 2018 г. Однако меры по реализации этих указов, предложенные в «дорожных картах», не позволят повысить качество и доступность медицинской помощи и улучшить показатели здоровья населения РФ.
Так, «дорожные карты», напротив, предусматривают снижение объемов скорой и стационарной медицинской помощи по ПГГ, сокращение медицинских кадров, наращивание платных медицинских услуг в государственных медицинских организациях.
Управленческий и бюджетный маневр в развитии системы здравоохранения РФ до 2018 г.
Рисунок 8. Два сценария финансирования здравоохранения РФ до 2020 г. – «выживание» и «базовый»
- Выполнение Указов Президента по повышению заработной платы работникам государственных и муниципальных медицинских организаций.
- Предоставление льгот медицинским работникам первичного звена здравоохранения по приобретению жилья.
- Индексация заработной платы сельским медицинским работникам (коэффициент 1,4 к средней оплате медицинских работников по стране).
- Подготовка кадров в медицинских и фармацевтических вузах: на повышение оплаты труда профессорско-преподавательского состава (коэффициент 2,0 к средней оплате труда врачей по стране), на повышение их квалификации (10% от фонда оплаты труда (ФОТ) профессорско-преподавательского состава), на субсидии медицинским организациям для размещения клинических баз вузов, а также на материальнотехническое оснащение вузов.
- Развитие системы непрерывного медицинского образования – повышения квалификации (1% от ФОТ медицинских работников, как принято в большинстве развитых странах).
- Включение в тариф по оплате медицинской помощи статьи расходов на амортизацию и техническое обслуживание дорогостоящего оборудования и поддержание программно-аппаратного комплекса (ПАК) медицинских организаций.
- Лекарственное обеспечение детей в возрасте от 0 до 15 лет в амбулаторных условиях.
- Лекарственное обеспечение в амбулаторных условиях граждан трудоспособного возраста, страдающих болезнями системы кровообращения.
Последствия снижения объемов государственного финансирования здравоохранения РФ
Предусмотренные Минздравом средства на здравоохранение в постоянных ценах (2013 г. – 100%) в 2015 г. сокращаются на 13% (без учета задекларированных дополнительных расходов 2015 г. и девальвации рубля), в 2016 г. – на 17%, в 2017 г. – на 16%, в 2018 г. – на 15%. Это означает, что настолько же снизятся и гарантированные объемы медицинской помощи. Все это в ситуации снижения реальных доходов большинства граждан РФ (на 4% в 2015 г., согласно прогнозам Минэкономразвития) приведет к снижению доступности и качества медицинской помощи населению РФ, а значит, и к ухудшению показателей здоровья населения.
Ухудшение социально-экономического положения граждан, нарастание дефицита финансирования и сокращение мощностей системы здравоохранения в 2015 г. уже привело к росту смертности на 5,2% в I квартале. В последующие годы, если базовые проблемы отрасли не будут решены, вместо запланированного снижения смертность будет расти. По самым оптимистичным прогнозам в 2018 г. она вырастет до уровня 13,9 случая на 1000 населения (см. рис. 3). Из этого следует, что к 2018 г. вместо достижения ОПЖ в 74 года этот показатель упадет с нынешних 71 года до уровня 69–69,5 года. Это означает, что РФ уже не попадет в список 50 развитых стран мира, у которых ОПЖ составляет более 70 лет. А мы так гордились этим достижением в 2013–2014 гг.!
Источник

%20%D0%B8%20%D1%80%D0%B0%D0%B7%D0%B2%D0%B8%D1%82%D1%8B%D1%85%20%D1%81%D1%82%D1%80%D0%B0%D0%BD%D0%B0%D1%85%20(2012).png)