Паренхиматозная киста почки
Киста почки является доброкачественным полым образованием округлой формы, внутри которого находится прозрачная или желтоватая жидкость. Киста может формироваться на обеих или одной из почек – киста левой почки или киста правой почки. Лечение данного заболевания наиболее эффективно, если кистозное образование обнаружено на ранних стадиях развития. Отсутствие профессионального вмешательства грозит серьезными последствиями, самым тяжелым из которых является почечная недостаточность.
Причины возникновения кист в почках
В зависимости от характера образования паренхиматозная киста почки, локализованная в паренхимной ткани органа, может быть врожденной или приобретенной.
Причины врожденной кисты почки
Врожденная киста почки возникает в силу как наследственных, так и внешних факторов. Различные клеточные мутации на генном уровне могут приводить к образованию сращений почечных канальцев (атрезии), в результате чего формируется киста почки.
Кроме того, наследственное новообразование может развиваться у лиц, страдающих болезнью Гиппеля-Линдау, проявлением которой является образование кист в различных органах, в том числе в почках.
Развитие врожденных кист почки также может быть связано с постоянным воздействием на плод внешних негативных факторов (токсины, алкоголь, химические соединения), способствующих развитию доброкачественных образований.
Причины приобретенной кисты почки
Приобретенная киста может формироваться в силу различных факторов, которые приводят к закупорке почечных канальцев и их обструкции. Развитие подобных кистозных образований чаще всего обусловлено следующими патологиями и состояниями:
- возрастными изменениями;
- воспалительным процессом;
- повышенным давлением в сосудах почек;
- туберкулезом почек;
- аденомой простаты;
- мочекаменной болезнью.
Кроме того, большая роль в образовании кист в почках принадлежит и травматическому фактору – данное заболевание может быть связано с ушибом почки.
Как классифицируются кисты в почках
Различают следующие виды кист паренхимы почек:
- Солитарная – встречается в 70-80% случаев, представляет собой однокамерную тонкостенную полость, которая наполнена серозной жидкостью, размеры могут варьировать от нескольких миллиметров до 10-12 сантиметров;
- Мультилокулярная – камера новообразования разделена перегородками на отдельные участки, развивается вследствие отягощённой наследственности, имеет тенденцию к озлокачествлению;
- Поликистоз – множество кист различной формы и размеров, которые часто поражают паренхиму правой и левой почки, являются результатом врождённых аномалий развития мочевыделительной системы.
Киста может располагаться под капсулой органа (субкапсулярная), в толще его тканей (интрапаренхиматозная), в области ворот или лоханок почек.
Осложнения от кисты на почке
Вероятность развития серьезных последствий при кисте почки напрямую зависит от размеров новообразования. Кисты большого размера приводят к сдавлению мочеточников и почечных сосудов, в результате чего возникают следующие осложнения:
- обратный ток мочи, вследствие чего почечные токсины распространяются по всему организму, заражая его (как правило, данное осложнение свойственно поликистозу, при котором поражены обе почки);
- почечная недостаточность, возникающая вследствие снижения функций почки и её последующего отмирания.
Любое травматическое воздействие может привести к разрыву кисты, что является неотложным состоянием, при котором необходимо немедленное хирургическое вмешательство.
Оперативное лечение также требуется при образовании в кисте нагноения и связанном с ним абсцессом, который грозит заражением всего организма больного, особенно при его ослабленном иммунитете.
Симптомы
Клиническая картина кисты почки зависит от размера кистозного образования. Больные с кистой небольшого размера могут длительное время даже не догадываться о наличии у них данной патологии и впервые узнать об этом при прохождении профилактического обследования.
Однако большие кисты причиняют достаточно большое количество неудобств, которые касаются прежде всего болей, хоть и незначительных, в области поясницы со стороны пораженного органа. Боли могут иррадиировать в область малого таза.
При передавливании мочеточников, повреждении сосудов и снижении функциональной способности почки могут возникать следующие состояния:
- проблемы с опорожнением мочевого пузыря: учащаются позывы к мочеиспусканию,
- сокращение единоразового объема мочи;
- появление в моче примесей крови;
- развитие артериальной гипертензии.
Вторичная инфекция, которая возникает вследствие застоя мочи и ослабления иммунитета, проявляется следующими симптомами:
- развитием признаков общей интоксикации организма: жара, озноба, лихорадки;
- помутнением мочи, связанным с наличием в ней инфекции;
- резкими болями в животе – они могут быть обусловлены возможным прорывом кисты, при котором требуется экстренная госпитализация для проведения срочного хирургического вмешательства.
Киста почки – это серьезная потенциальная угроза для здоровья больного. Поэтому при первых признаках патологии либо подозрении на её наличие следует обязательно обратиться к квалифицированному специалисту, который проведет диагностику и назначит необходимое лечение.
Услуги по диагностике и лечению заболевания органов мочеполовой системы предоставляет Юсуповская больницы в Москве. Качество наших услуг высоко оценили тысячи пациентов, которым удалось избавиться от своего заболевания в короткие сроки и навсегда.
Как диагностируется киста в почке
При наличии признаков, сигнализирующих о возможном наличии кисты почек, любой человек должен обратиться к врачу.
На первичном приеме специалист проводит осмотр пациента и сбор анамнеза. При выявленных значительных изменениях в почке и сильном увеличении её размеров диагноз «киста почки» может быть установлен с помощью элементарной пальпации области поясницы. Однако для того, чтобы подтвердить диагноз, назначается проведение различных диагностических исследований:
- ультразвукового исследования почек – для установления точной локализации кисты, её размеров;
- магнитно-резонансной томографии, компьютерной томографии с контрастированием – эти более информативные, чем УЗИ, исследования назначаются при планировании хирургического вмешательства, уточнения размеров кистозного образования и расположения кисты в органе;
- биопсии тканей кисты – для определения характера новообразования (доброкачественного или злокачественного), проводится при наличии подозрений на онкологический процесс.
Лечение кисты в почке
После подтверждения диагноза ни в коем случае нельзя оставлять кисту без внимания и тем более заниматься самолечением. Нужно обратиться к специалистам. Врачи Юсуповской больницы разрабатывают схему лечения, которая поможет не только устранить симптомы кисты почки, но и избавить от причины заболевания. Индивидуальный план лечения состоит из терапевтических и хирургических мероприятий, а также специально подобранной диеты.
Препараты для лечения
Медикаментозное лечение кисты почки подразумевает прием препаратов, устраняющих симптомы заболевания и предотвращающих развитие осложнений: ингибиторов АПФ, антибиотиков, диуретических и анестезирующих препаратов.
Курс консервативной терапии подбирается в соответствии с результатами проведенной диагностики.
При кисте почки большого размера врачи Юсуповской больницы назначают пациентам препараты, нормализующие артериальное давление, устраняющие воспалительный процесс и снимающие болевой синдром в области поясницы.
Лечение хирургическим способом
При кисте больших размеров, наличии проблем с мочеиспусканием и высокой вероятности развития почечной недостаточности в качестве единственного метода лечения назначается проведение хирургического вмешательства.
Специалисты Юсуповской больницы отдают предпочтение выполнению малоинвазивных щадящих операций, которые позволяют значительно сократить сроки восстановительного периода и обладают минимальным количеством негативных последствий:
- пункция кисты почки – жидкость, наполняющую полость кистозного образования откачивают через прокол в области поясницы, после чего вводят специальный склерозирующий препарат для «склеивания» стенок новообразования, благодаря чему предупреждается его повторное образование;
- эмболизация кисты почки – инновационная технология, суть которой заключается в прекращении питания новообразования кровью посредством закупорки почечных артерий.
Хирургическое вмешательство проводится при отсутствии возможности пунктирования кисты почки или подозрении на злокачественный процесс. В ходе операции производят удаление новообразования или частичную резекцию почки. В случае полной атрофии органа может быть выполнено полное удаление почки.
Предпочтительным методом операции ввиду своей низкой травматичности является лапароскопическое вмешательство. Доступ к кисте при проведении лапароскопии осуществляется через несколько проколов небольшого размера.
Вышеперечисленные методы требуют наличия высокотехнологичного оборудования и опытных врачей-хирургов. Клиника, лечение в которой планируется проводить, должна иметь не только современное оснащение, но и большой опыт выполнения подобных процедур.
Юсуповская больница является клиникой, где предоставляются качественные услуги диагностики и лечения урологических заболеваний. Для проведения исследований используется аппаратура экспертного класса, обеспечивающая выявление новообразований на самых ранних стадиях развития. Благодаря правильному, своевременно поставленному диагнозу и эффективной схеме лечения гарантируются высокие результаты и отсутствие осложнений у пациентов с диагнозами киста левой почки, киста правой почки. Причины и способы лечения заболевания врачи подробно объясняют каждому пациенту, обратившемуся за квалифицированной медицинской поддержкой.
Прогноз
Прогноз кисты почки зависит от характера образования, его локализации и размеров. В большинстве случаев диагностируются относительно небольшие однокамерные кистозные пузырьки с медленным ростом. Они протекают бессимптомно, и характеризуется благоприятными перспективами. Пациентов наблюдают нефрологи. Больные периодически проходят обследование для своевременного обнаружения возможных осложнений.
При поликистозных и многокамерных формах заболевания прогноз ухудшается, поскольку увеличивается риск озлокачествления и развития хронической почечной недостаточности. При радикальном лечении данных типов паренхиматозных кист почки осложнения и рецидивы регистрируются крайне редко.
Профилактика
Ввиду того, что развитие кисты почек может быть обусловлено различными провоцирующими факторами, профилактика данной патологии должна быть комплексной.
Предупредить образование кисты можно, соблюдая несколько нехитрых правил:
- тщательно и своевременно лечить инфекционные и воспалительные заболевания органов мочеполовой системы;
- не переохлаждаться;
- заниматься лечением хронических гайморитов и синуситов;
- избегать травмирования почек, а при получении травм обращаться к врачу для проведения диагностического ультразвукового исследования;
- не пренебрегать профилактическими осмотрами, особенно лицам старше 40-45 лет и при наличии наследственной предрасположенности.
Появление первых, даже мало выраженных симптомов должно быть поводом обращения к квалифицированному специалисту. Это позволит выявить наличие кисты почек на ранних стадиях развития, легко поддающихся медицинской коррекции.
Источник
Кистозные заболевания почек
Кистозные поражения почек относятся к аномалиям структуры почечной ткани и диагностируются в 12-15% случаев среди всех урологических заболеваний. Частота их встречаемости составляет 1 на 250 новорождённых.
К наиболее распространенным кистозным поражениям почек относятся солитарные кистозные образования (простая киста почки), кистозные образования при АДПКБ, мультикистозная дисплазия. В один род эти виды пороков развития объединяет их общий эмбриофетальный морфогенез.
До недавнего времени кортикальные кистозные образования почек в детском возрасте считались редкими заболеваниями ввиду отсутствия чётких клинических симптомов, торпидностью течения и, как следствие, их низкой выявляемостью.
Прогрессирующий рост кистозных полостей со временем неизбежно приводит к значительным и порой необратимым изменениям в окружающей паренхиме.
Солитарная киста
Солитарная киста — одиночное кистозное образование круглой или овальной формы, исходящее из паренхимы почки и выступающее над её поверхностью. Диаметр кисты может достигать различных размеров. Содержимое её, как правило, серозное, изредка геморрагическое вследствие кровоизлияния в кистозную полость, или гнойное из-за воспалительного процесса. Крайне редко встречаются дермоидные кисты, содержащие дериваты эктодермы.
Клиническая картина и диагностика
Чаще всего кисты почек имеют бессимптомное течение и диагностируют при УЗИ. Иногда больные могут жаловаться на тупую боль в области почки, транзиторную гематурию и лейкоцитурию, в редких случаях при наличии кистозных полостей большого диаметра может отмечаться артериальная гипертензия. Осложнённое течение кисты (её нагноение) проявляется клиникой острого гнойного воспалительного процесса.
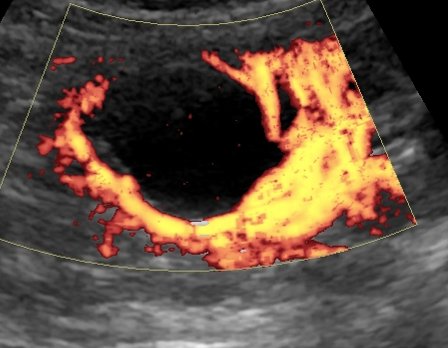
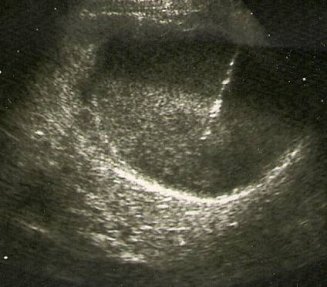
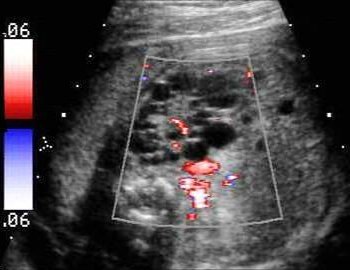
Основной метод диагностики — УЗИ с допплерографией, позволяющее локализовать кисту, определить её размеры, соотношение с коллекторной системой почки, и характер кровотока в паренхиме окружающей кистозную полость (рис. 1 а, б). С помощью УЗИ при диспансерном наблюдении у больных с солитарной кистой почки оценивают размеры кисты по мере роста ребёнка.
Рис. 1. Киста верхнего полюса почки. Ультразвуковая сканограмма. а) в В-режиме, б) энергетическое допплеровское картирование.
Экскреторная урография в настоящее время потеряла свою актуальность в диагностике кистозных поражений почки.
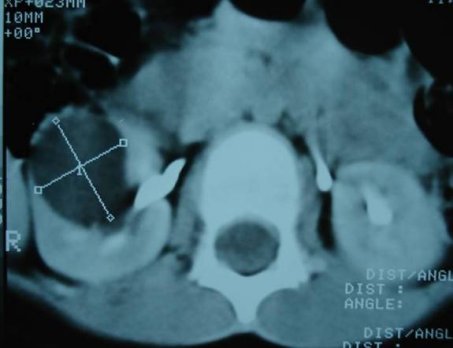
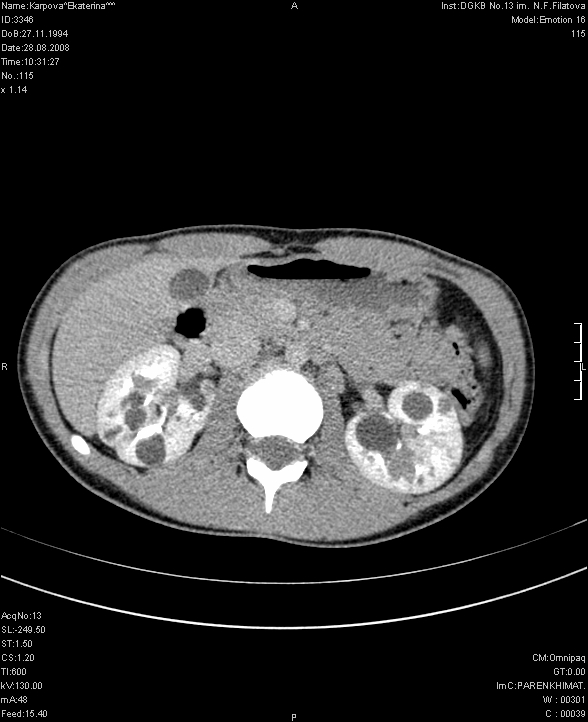
Для верификации диагноза в большинстве случаев используется мультиспиральная компьютерная томография с контрастированием, позволяющая четко определить локализацию, объем кистозного образования, его соотношение с полостной системой почки и магистральными сосудами, выявить сообщение с коллекторной системой, исключить опухолевый процесс (Рис. 2 а, б, в).
Рис. 2 а, б. Мультиспиральная компьютерная томография с 3D реконструкцией. Киста верхнего полюса левой почки; а) фронтальный срез паренхиматозная фаза, б) фронтальный срез экскреторная фаза.
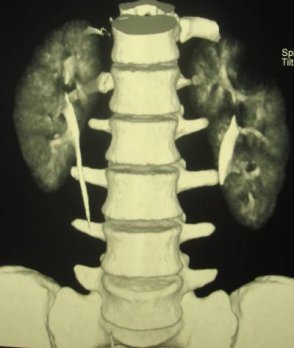
Рис. 2 в. Мультиспиральная компьютерная томография солитарной кисты правой почки, аксиальный срез, паренхиматозная фаза.
Лечение
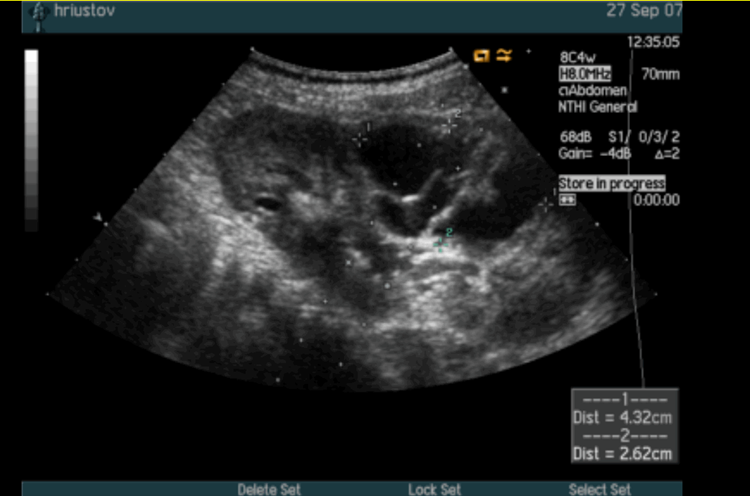
Лечение солитарных кист почек хирургическое. В настоящее время используются пункционный метод лечения с последующим склерозированием (Рис.3) и лапароскопический способ. Показаниями к оперативному вмешательству служат: быстрое увеличение размеров кисты, её диаметр более 30 мм, признаки сдавления соседних участков паренхимы с нарушением уро- и гемодинамики. Способ хирургической коррекции зависит от объема и локализации кистозной полости.
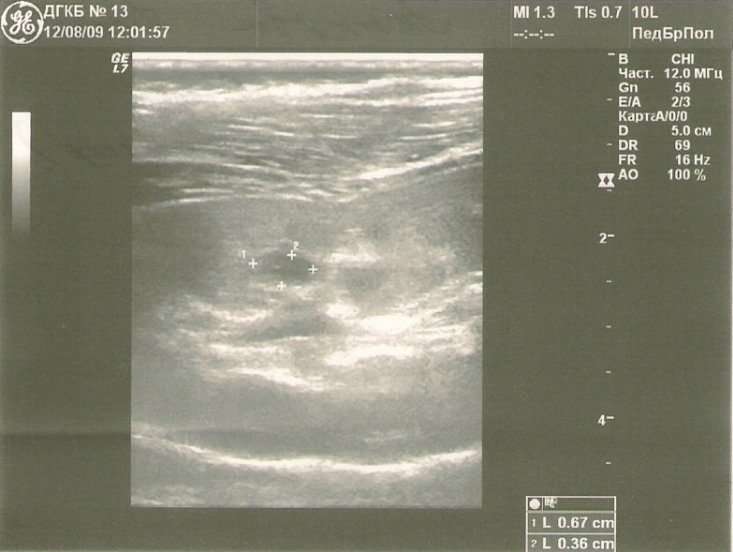
Рис. 3. Киста почки. Пункция и дренирование полости солитарной кисты.
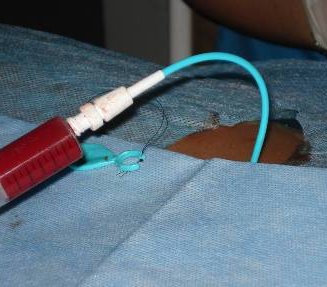
Пункция кист проводится под общей анестезией в положении больного на животе, с подложенным валиком.
При ультразвуковом наведении определяется место, наиболее оптимальное для выполнения пункции, глубина и траектория направления с таким расчетом, чтобы игла проходила, минуя чашечно-лоханочную систему, крупные сосуды и рядом расположенные органы. В большинстве случаев доступ выполняется по заднеподмышечной линии в 11 межреберье по верхнему краю нижележащего ребра, в момент полного выдоха пациента для предотвращения повреждения плеврального синуса.
Для выполнения манипуляции используются иглы с мандреном Ch 6-8–10, проводимые через специальный адаптер к насадке УЗ сканера. Весь процесс фиксируется на дисплее. При попадании иглы в полость кисты, возникает характерное ощущение провала, и на экране УЗ сканера фиксируется яркая светящаяся точка, соответствующая кончику пункционной иглы.
В дальнейшем игла извлекается, а кистозная жидкость эвакуируется с таким расчетом, чтобы дистальный отдел мандрена оставался в полости образования. Это позволяет в дальнейшем избежать попадание вводимого склерозанта в паранефральное пространство. В качестве склерозирующего вещества используется 96% спирт, вводимый объем составляет 75% от количества эвакуированной жидкости, длительность экспозиции 5 минут. Как правило, после воздействия склерозанта на эпителий капсулы эвакуируемая жидкость имеет геморрагическое окрашивание с примесью взвеси, что объясняется денатурацией белков кистозного содержимого и некрозом эпителия капсулы кисты.
Длительность манипуляции составляет 15±5 минут, длительность пребывания в стационаре от 3 до 10 дней (в среднем 6,5±3,5дня).
При кортикальном и субкортикальном расположении кист возможно использование одномоментной пункции, эвакуации содержимого с последующим введением склеропрепарата.
В случае интрапаренхиматозного и парапельвикального расположения кист рекомендуется выполнять пункцию с дренированием полости кисты и этапным склерозированием.
Предварительно на коже производится насечка остроконечным скальпелем, плотные слои и апоневроз раздвигаются зажимом типа «москит».
Через специальный адаптер ультразвуковой насадки проводился стилет-катетер для пункции полостных систем почки диаметром Ch № 8-10, в зависимости от возраста ребенка, и длинной 20-25 см с завитком типа pig tail, фиксирующимся специальной нитью.
После прокола капсулы кисты игла удаляется, нить подтягивается и завиток удерживается в кистозной полости. Для большей надёжности катетер фиксируется к коже с помощью нити пролен 4,0 и лейкопластыря.
В дальнейшем проводится 3-4 кратное склерозирование 96% этиловым спиртом с интервалом 2 дня и экспозицией 3-5 минут. Дренаж удаляется после сокращения кистозной полости и прекращения продукции содержимого.
Прогноз
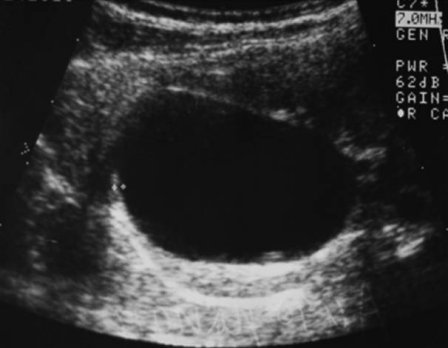
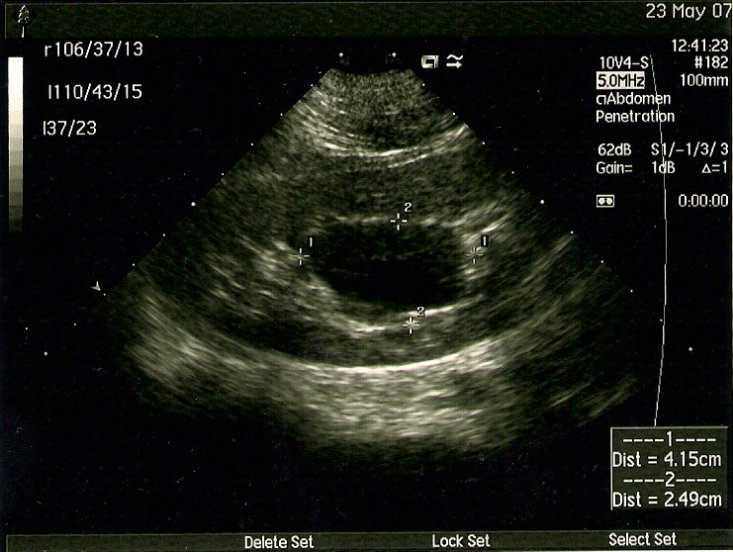
Прогноз в отдалённые результаты после операции благоприятные (рис. 4 а, б, в)
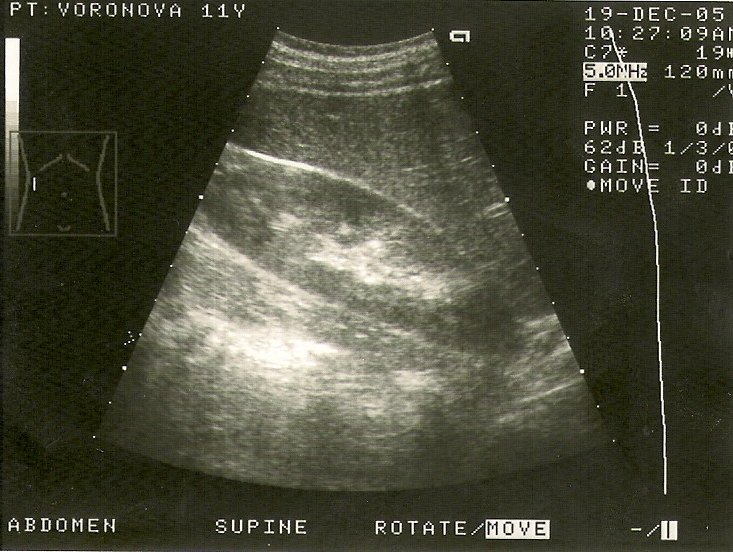
Рис. 4. УЗИ – почки. а)интрапаренхиматозная киста правой почки до пункционного лечения; б) остаточная полость через 3 месяца, размерами 3х6 мм, в) результат пункционного лечения кисты почки через 6 месяцев ( отсутствие визуализации кистозного образования).
При локализации солитарных кист почек труднодоступных для пункционного лечения (верхний полюс почки) мы считаем целесообразным выполнение декортикации кисты эндоскопическим способом с последующей обработкой электрокоагуляцией эпителиальной кистозной выстилки. В зависимости от локализации кисты, для более адекватной визуализации полости и кисты и, соответсвенно, её обработки мы используем различный эндохирургический доступ: лапароскопический (через брюшную полость) или ретроперитонеоскопический (со стороны забрюшинного пространства). Эндохирургическа декортикация кисты выполняется через 3 троакарный лдоступ, без разрезов.
Способ надёжный, безопасный, минимально-травматичный.
Видео-презентации операций — лапароскопическая декортикация кисты почки и ретроперитонеоскопическая декортикация кисты почки можно увидеть в разделе современные технологии в нашем отделении.
Поликистоз почек
Поликистоз почек (поликистозная дегенерация, поликистозная болезнь) — наследственная аномалия, поражающая обе почки.
Патогенез
Развитие поликистоза связывают с нарушением эмбриогенеза в первые недели внутриутробной жизни, что приводит к несрастанию канальцев метанефроса с собирательными канальцами мочеточникового зачатка. Образующиеся кисты разделяются на гломерулярные, тубулярные и экскреторные. Гломерулярные кисты не имеют связи с канальцевой системой и поэтому не увеличиваются. Они встречаются у новорождённых и приводят к раннему развитию ХПН и скорой гибели ребёнка. Тубулярные кисты образуются из извитых канальцев, а экскреторные — из собирательных трубочек. Эти кисты неравномерно, но постоянно увеличиваются в связи с затруднением опорожнения.
При поликистозе почки значительно увеличены, деформированы за счёт многочисленных кистозных полостей различной величины. Скудные островки паренхимы сдавлены многочисленными, напряжёнными кистами.
Среди детей с поликистозом почек у 5% обнаруживают кистозные изменения печени, у 4% — селезёнки, реже — лёгких, поджелудочной железы, яичников.
Клиническая картина
Клиническое течение поликистоза почек зависит от выраженности и распространённости патологического процесса. У детей со злокачественным течением заболевание манифестирует уже в раннем возрасте и проявляется стойкой лейкоцитурией, транзиторной гематурией и протеинурией, гипоизостенурией. Нередко развивается артериальная гипертензия. Прогрессирующее течение заболевания приводит к быстрому развитию ХПН.
При относительно торпидном течении поликистоз проявляется в более старшем возрасте. Дети жалуются на тупые боли в пояснице, быструю утомляемость. При осложнённом течении выявляют признаки пиелонефрита и артериальной гипертензии. Тщательное изучение семейного анамнеза во многом облегчает постановку диагноза.
Диагностика
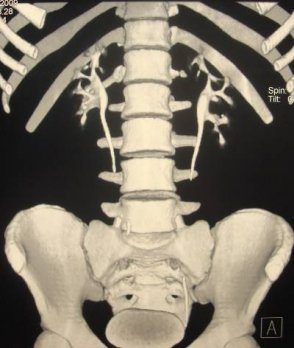
Поликистоз почек выявляют при помощи УЗИ, экскреторной урографии, МСКТ или ангиография.
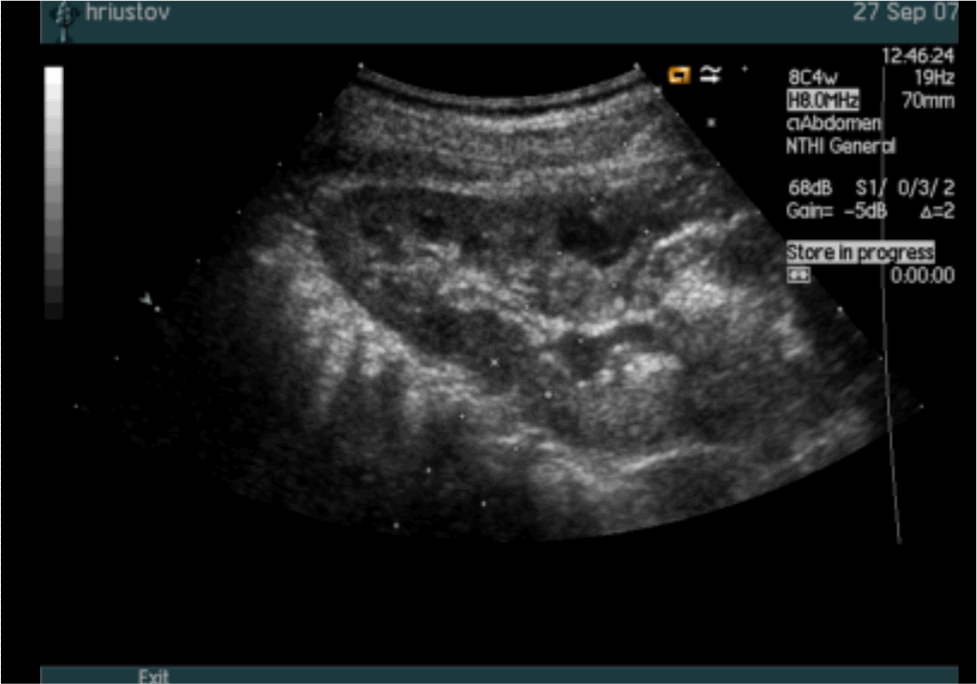
На эхограммах в проекции почечной паренхимы обеих почек выявляют множественные эхонегативные тени, как правило, округлой формы и не связанные с коллекторной системой почек (рис. 5). При подозрении на поликистоз почек необходимо провести УЗИ печени, поджелудочной железы, яичников.
Рис. 5. Ультразвуковая сканограмма. Множественные кисты в паренхиме почки. Коллекторная система не расширена. Поликистоз.
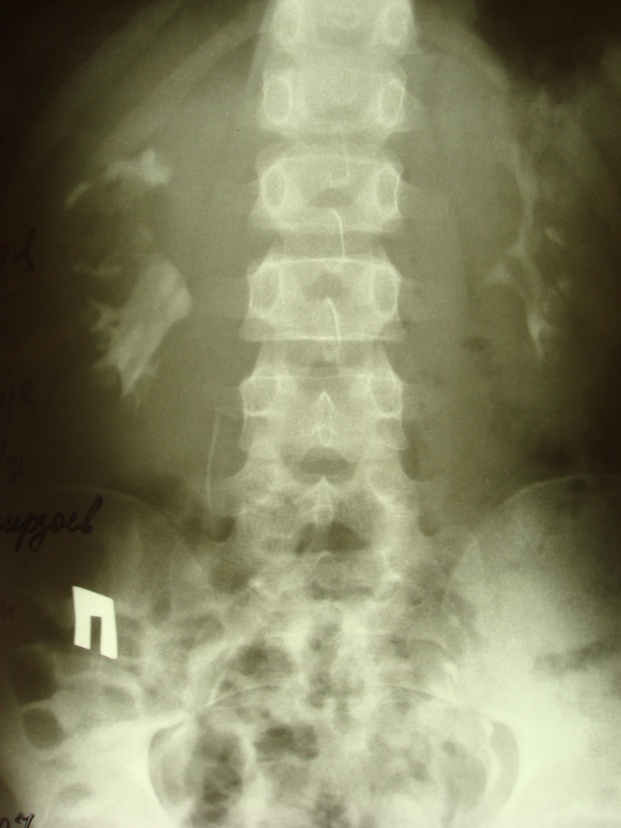
На урограммах при сохранённой функции определяют увеличенные почки, удлинение и раздвигание шеек чашечек с колбовидной деформацией последних. Однако нередко на ранних стадиях урографическая картина не показательна (рис. 6).
Рис. 6. Экскреторная урография. Поликистоз.
Рис. 7 а, б. МСКТ. а) фронтальный срез; б) аксиальный срез.
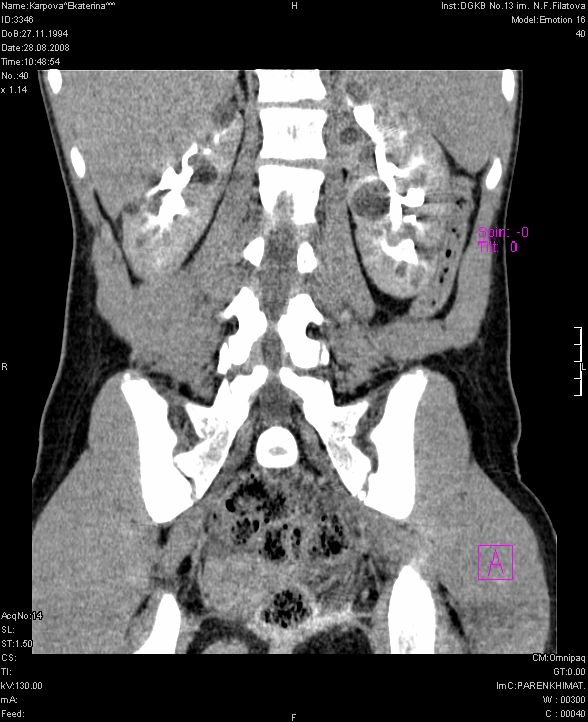
На компьютерной томографии с контрастированием (КТ ангиография) выявляют истончение и обеднение сосудистой сети, раздвигание артериальных ветвей. Нефрограмма слабая, разреженная, контур почки нечёткий, бугристый (Рис. 7)
В обязательном порядке детям выполняется статическая нефросцинтиграфия для определения объема функционирующей паренхимы.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с другими кистозными поражениями почек и опухолью Вильмса. При этом необходимо иметь в виду, что поликистоз всегда характеризуется поражением обеих почек, в отличие от других кистозных аномалий. Отличить поликистоз от опухоли Вильмса позволяет компьютерная томография и ангиография. При наличии опухоли определяется увеличение только одного участка почки с повышением его васкуляризации.
Лечение
Поликистозная болезнь почек требует динамического наблюдения нефролога с обязательным проведением клинических, биохимических исследований крови и мочи и различных функциональных проб. Цели консервативного лечения — борьба с присоединяюшимся пиелонефритом, артериальной гипертензией, коррекция водно-электролитного баланса. В терминальной стадии ХПН используют заместительную терапию, гемодиализ и трансплантацию почки.
В случае быстрого увеличения кист в объёме возможно применение хирургического лечения — пункционное опорожнение кист с последующим склерозированием. как под ультразвуковым контролем, так и с помощью лапароскопической техники. Эта манипуляция уменьшает напряжение в кистозных полостях, улучшает кровообращение в сохранившихся участках паренхимы и стабилизирует состояние больного.
Прогноз
Прогноз при поликистозе зависит от клинического течения заболевания и тяжести сопутствующих осложнений (пиелонефрита, артериальной гипертензии, ХПН), хотя известны случаи и длительного (до 70 лет) выживания при доброкачественном течении заболевания.
Мультикистозная дисплазия
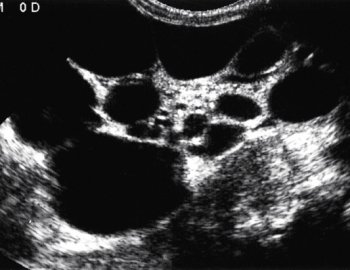
Мультикистозная дисплазия — аномалия, при которой почечная паренхима полностью замещена кистозными полостями. Мочеточник отсутствует или рудиментарен. При одностороннем поражении жалобы возникают лишь в случае роста кист и сдавления окружающих органов, что вынуждает выполнить нефрэктомию. Диагноз ставят с помощью УЗИ в сочетании с допплерографией (рис.8).
Рис. 8. УЗИ с допплерографией. Мультикистозная дисплазия левой почки.
При экскреторной урографии даже на отсроченных снимках функция пораженного органа не выявляется. При цистоскопии устье мочеточника не визуализируется.
Лечение — динамическое наблюдение, при необходимости — нефрэктомия. Нефрэктомия у детей любого возраста в нашем отделении выполняется с помощью эндоскопии — Лапароскопическая нефрэктомия или, при определённых показаниях – рет- роперитонеоскопическая нефрэктомия. Видео наших операций Вы можете посмотреть в разделе современные технологии в нашем отделении.
Мультилокулярная киста
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и нормально функционирует. Порок диагностируют с помощью УЗИ (рис. 9).
Рис. 9. УЗИ в В-режиме. Мультилокулярная киста почки.
На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах определяется бессосудистый дефект наполнения.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию. Обе эти манипуляции в нашем отделении выполняются минимально-инвазивным способом – лапароскопически или ретропериттонеоскопически. С Видео-презентациями, посвящёнными лапароскопической нефрэктомии и ретроперитонеоскопической нефрэктомии, лапароскопической декортикации кисты почки или ретроперитонеоскопической декортикации кисты почки можно ознакомиться в разделе – современные технологии в нашем отделении.
Источник