X Международная студенческая научная конференция Студенческий научный форум — 2018
ЗДОРОВЬЕ ЧЕЛОВЕКА В СОВРЕМЕННОМ МИРЕ
Задумывались ли вы когда-нибудь над тем, что такое «здоровье»? Педагоги, психологи, социологи определили понятие «здоровья» как синтетическую категорию, включающую в себя: физиологическую, нравственную, интеллектуальную и психическую составляющие. Работники физической культуры и спорта, лечебной физической культуры рассматривают «здоровье» как структуру человека в целом, функционирование его органов и систем, отсутствие жалоб и болезненных ощущений, в качестве главного критерия здоровья индивида. Одним из основных показателей оптимального состояния человеческого организма является его адаптационные способности и возможности. Ритм жизни современного человека выдвигает высокие требования к трудовой, социальной, общественной деятельности, при этом, высокие информационные, коммуникативные нагрузки на психику человека оказывают крайне негативное влияние на его организм. Здоровый человек, прежде всего тот, кто адекватно, без болезненных ощущений приспосабливается к изменениям в окружающей среде, способен в новых условиях полноценно выполнять функции, связанные с выполнениями его профессиональных и социальных функций.
Проблема здоровья актуализировалась для человека в конце XIX–XXвеков. Это связано с развитием промышленности, технологических процессов производства, что привело к сокращению доли физического труда человека в производстве до 90% в сравнении с первой половиной XIX века, а также, с кардинальными изменениями окружающей среды. Наверное, можно говорить о том, что ее негативное воздействие проявилось раньше по сравнению с другими глобальными проблемами.
XX век отличителен многими открытиями в области медицины, физиологии, биологии то есть наук. которые изучают человека. С одной стороны, научно-технических прогресс, образование, просвещение, позволили бороться с рядом ранее считавшихся неизлечимыми болезней и предупреждать их. Например, исследования Павлова, благодаря которым физиолог производил свои знаменитые опыты с собаками, известен каждому школьнику. Ученый смог не только исследовать состав пищеварительных соков, чем заложил основы современной физиологии, но и сделать важные выводы относительно работы центральной нервной системы. Именно поэтому метод Павлова в психологии не менее важен, чем в области физиологии и медицины. Опираясь на открытое им понятие условного рефлекса, ученый смог объяснить сложнейшие процессы, происходящие в коре головного мозга человека.
С другой стороны, изменился весь образ жизни человека — что создало новые опасности для его здоровья. Если в прошлые века миллионы жизней уносили инфекции, эпидемии, то сегодня это, главным образом, сердечно—сосудистые, нервно-психические, злокачественные, обменные, аллергические, иммунодефицитные заболевания.
Что же изменилось в образе жизни человека? С моей точки зрения, ключевыми моментами являются повсеместная автоматизация и «перепотребление».
Говоря об автоматизации, следует отметить, что она вызвала сокращение ручного труда, что привело к снижению физической активности (гиподинамии) — важному компоненту проблемы хронических заболеваний, значение которого постоянно возрастает. Около 60% населения не получают рекомендуемый в виде 30-минутной ежесуточной нагрузки средней интенсивности , а доля лиц, не проявляющих в течение недели вообще никакой физической активности, достигает 28%. Риск развития заболеваний сердца и сосудов увеличивается почти в полтора раза у людей, ведущих пассивный образ жизни. Снижение двигательной активности молодого поколения с большей долей вероятности приведет к росту сердечно-сосудистых заболеваний в будущем. Ученые пришли к выводу, что еженедельная двигательная нагрузка для молодежи равна 8-12 часам при пульсометрии 140-150 ударов в минуту; для людей старшего поколения эта нагрузка составляет 4-6 часов при пульсометрии 120-130 уд/мин. Подчеркиваю, это норма для оптимального течения метаболических процессов в организме человека. Относительный риск коронарной болезни сердца, связанный с отсутствием физической активности, сопоставим с рисками, которые наблюдаются при высоком уровне холестерина, повышенном кровяном давлении и курении сигарет. Менее активные люди имеют на 30-50% больший риск развития такой болезни как гипертония.
Как известно, физическое развитие человека продолжается до 20-25 лет. Этот период является очень важным жизненным этапом молодого человека. Его планы выстраиваются такими что как правило, после окончания средней школы, продолжается обучение в университете. От состояния здоровья человека, его физического развития зависят не только долголетие, реализация жизненных планов, но выполнение социальных функций. Необходимо учитывать ритм современной жизни, скорость информационного потока в современном обществе, возросшие в первой половине 21-го века. Роль информации сегодня является определяющей, выдвигающей высокие требования не только к интеллектуальному и профессиональному уровню сотрудника, но и к его физическому и функциональному состоянию. Исследования показывают, что информационное влияние, оказываемое на человека, в этот период, в несколько раз превышает его двигательную деятельность. Поэтому крайне необходимо соблюдать правильный суточный режим с целью оптимизации соотношения между интеллектуальной и физической нагрузками. Для студентов в этом возрасте полезен здоровый семи, восьми, часовой сон и ежедневное потребление 2400-2800 калорий, для сравнения, калорийность питания детей раннего школьного возраста, когда внешнее воздействие информации не столь объемное, составляет 2000-2300 ежедневно, а оптимальная продолжительность сна не менее 9 часов.
Что касается «перепотребления», являющегося итогом расточительности и нерационального использования имеющихся земельных и продовольственных ресурсов, компенсировать возникший дефицит возможно при условии потери качества продукта.
Численность людей на планете ежегодно возрастает, и, соответственно, растут потребности человечества в целом. Для удовлетворения своих биологических нужд, необходимо кардинально изменить отношение к имеющемуся земельному и природному фонду нашей планеты. В погоне за решением продовольственных задач, земле практически не предоставляется полноценных отдых, как следствие, состав почвы изменяется и возникают весомые проблемы, такие как: эрозия, подкисление, разрушение структуры, деградация минеральной основы и т.д. Например, на юге Китая урожай с одних земель собирают три раза в год, добавляя в землю химикаты, чтобы восполнить запас необходимых ей витаминов и минералов. Из моего полугодового пребывания там, на личном опыте убедился: этих мер недостаточно, и производимая на таких землях сельхозпродукция является низкого качества. При приготовлении еды из таких сельхозпродуктов для человеческого организма, требуется различные пищевые добавки и специи, повышающие ее калорийность. Адаптированность к ним, а также, климатическими условиями стран Азии объясняется тот факт, что население в этих регионах предпочитают разнообразие в пище.
Всего полвека назад для того, чтобы поддерживать жизнедеятельность организма в тонусе и насытить его полезными витаминами, минералами, белками, жирами и углеводами, человеку достаточно было употреблять по 500 грамм фруктов ежедневно. Изменения, произошедшие в окружающей среде и природе, а также, в образе жизни человека, изложенные выше, привели к тому, что сегодня нам следует употреблять уже 60 килограммов фруктов ежедневно, для полного восстановления баланса в организме. Именно этим объясняют специалисты и диетологи появление ГМО и полуфабрикатов в нашей жизни. Но чрезмерное злоупотребление продуктами такой категории ухудшают здоровье людей, создавая предпосылки для патологий хронических заболеваний
Генетически модифицированные организмы (ГМО)— это растения, животные и микроорганизмы, чей генетический материал дезоксирибонуклеиновая кислота (ДНК) был целенаправленно изменен, в отличие от случайных, естественных и искусственных мутаций,путем внесения одного или нескольких фрагментов генома другого организма.Многие диетологи опасаются популярности ГМО в наше время:«Сейчас мы едим совсем не то же самое, что ели 20 лет назад. Почти 80% продуктов в супермаркетах содержат ГМО, созданные в лабораториях. А ведь три с лишним миллиарда лет эволюции обходились без такого вмешательства! Сегодня же над продуктами совершаются абсолютно новые и радикальные эксперименты». Они советуют стараться не употреблять их, а питаться только здоровой, растительной пищей.
Существуют и биологические добавки на основе натурального, экологического продукта, получаемые путем высокоэффективных, высокотехнологичных процессов из натуральных растительных и животных продуктов, что значительно повышает их ценность и способствует хорошему усвоению организмом. В составе таких добавок находятся вещества, оптимальное соотношение которых позволяет применять их целенаправленно для профилактики и терапии различных заболеваний. Вышеназванные проблемы заставили человечество, с целью сохранения и улучшения здоровья, обратить внимание на натуральные продукты, их качество и биологический состав. На законодательном уровне многие страны заставили производителей сельхозпродукции и торговые сети маркировать продукцию специальными знаками, информирующими о его натуральности, энергетической и биологической ценности
Находясь под положительным впечатлением от длительной поездки в Китай, отмечу, что большинство людей там достаточно трудолюбивы, энергичны, ведущие активный образ жизни. Удивительным образом сочетающих достижения современных производственных технологий, автоматизации и оптимальным двигательным суточным режимом, позволяющим активно противостоять главной угрозе человечества – гиподинамии. При этом, восточная культура питания и кулинария позволяет восполнять запас полезных веществ в организме, как правило, из щелочной группы продовольствия, фрукты и овощи, что является одним из факторов их активного образа жизни, оптимистичности и жизнелюбия.
Данные примеры наглядно отражают то, что в наше время нельзя забывать о собственном здоровье, нужно систематически заниматься физическими упражнениями, физической культурой, вести здоровый образ жизни. Именно это является фундаментом успешной карьеры, реализуя актуальный и сегодня принцип гармоничного развития человека, в котором прекрасно все: и лицо, и одежда, и душа, и мысли (А.П. Чехов).
1.Всемирная организация здравоохранения. Профилактика сердечно-сосудистых заболеваний: Карманное пособие по оценке и снижению риска сердечно-сосудистых заболеваний/ Всемирная организация здравоохранения 2007 – 22 с.
2. Реймерс Н. Ф. Охрана природы и окружающей человека среды / Просвещение, 1992 — 320 с.
3. Менхин Ю. В., Менхин А. В. Оздоровительная гимнастика:теория и методика /Менхин Ю. В. 2002 – 220 с.
4. Бальсевич В.К., Лубышева Л.И. Ценности физической культуры в здоровом стиле жизни / Бальсевич В.К. 1994 – 25 с.
5. Артбаронов Р.А. Системная концепция индивидуального здоровья с позиции практической медицины /Артбаронов Р.А.2005 — 79 с.
6. Вальков В.Ф., Казеев К.Ш., Колесников С.И. Экология почв: Учебное пособие для студентов вузов. Часть 3. Загрязнение почв / УПЛ РГУ 2004 — 54 с.
7. Чехов А.П. Дядя Ваня / Чехов А.П. 1897 – 87 с.
Источник
Обзор глобальных тенденций в развитии здравоохранения. Часть 1. Проблемы глобального здравоохранения
В докладе я расскажу, как вы можете совершенствовать свою систему. Начнем с базовой информации (рис. 1, 2).
Рисунок 1. Общие положения
- Увеличение расходов на здравоохранение в абсолютном выражении и по отношению к валовому внутреннему продукту (ВВП), приводящее к значительному дефициту бюджета вследствие:
• старения населения;
• распространения хронических заболеваний;
• фрагментации оказания медицинской и социальной помощи. - Лишь небольшая доля расходов подлежит строгой оценке (лекарственные препараты, устройства и другие технологии, от 15 до 30% от общего объема расходов).
• Необходимо выявить и исправить зоны неэффективности во всех аспектах здравоохранения и избавиться от излишних трат.
• Перераспределение ресурсов и введение более эффективных услуг может привести к повышению качества и, возможно, стоимости.
Рисунок 2. Здравоохранение в мире: серьезные проблемы
- Прогнозируемый дефицит: 18 млн работников здравоохранения
- Почти 40% всех расходов на здравоохранение в мире тратится впустую из-за неэффективности
- В Северной и Южной Америке только 22% поставщиков неотложной медицинской помощи оценивают предоставляемые специализированные услуги как хорошие или очень хорошие.
- Из 421 млн ежегодных госпитализаций по всему миру 1 из 10 случаев наносит вред пациенту.
Старение населения – одна из серьезных мировых проблем. Политики весьма обеспокоены тем, что доля пожилых людей во всех странах растет, и на сохранение их здоровья приходится тратить больше финансов. Представляю вашему вниманию данные, которые подтверждают, что проблемы связаны не столько с престарелыми людьми, сколько с работающим населением трудоспособного возраста.
Следующая серьезная проблема – это разрозненность при оказании медицинской и социальной помощи. Стационарная и социальная помощь задействованы в своих секторах. К сожалению, все вышеназванные системы не координируют свои усилия, кроме того, доля выделяемых средств подлежит строгой оценке. В большинстве стран на фарминдустрию и изделия медицинского назначения приходится 15–20% от общих расходов на здравоохранение. Но нельзя оценить все, поэтому нам нужно оценить организацию и эффективность медицинской помощи; нужно выявлять узкие места – то, что работает недостаточно эффективно; постараться уменьшить малоэффективные расходы – те, которые не дают отдачи; выявить недоработки, перераспределить высвободившиеся деньги и тратить их так, чтобы получать конкретные результаты.
Еще одна не менее актуальная проблема – кадровые ресурсы. По прогнозам, в ближайшие 20 лет будет ощущаться дефицит 18 млн медицинских работников. В вашей стране дефицит медперсонала уже ощущается: в ближайшие 20 лет потребуется дополнительно подготовить 2 млн врачей.
Правительство Китая очень много делает для повышения квалификации врачебного сообщества, в частности там внедрена подготовка врачей по ускоренным схемам – проходят fasttrack-тренинги. Не менее важная часть – непроизводительные/непредвиденные расходы, например, сбои маршрутизации при направлении в специализированные учреждения.
Мировые расходы на здравоохранение
Американцы тратят примерно 20% своего благосостояния на здравоохранение, и все же американская система здравоохранения недостаточно эффективна. Ожидаемая продолжительность жизни (ОПЖ) в этой стране приближается к 78 годам. Это аналогично ОПЖ на соседней Кубе, где расходы на здравоохранение намного меньше. Если вы хотите пересмотреть систему здравоохранения, надо обращаться к опыту стран, преуспевших в этом, даже если они не дотягивают до международных стандартов. Так, 1 из 10 случаев стационарного лечения приводит к нежелательным последствиям. Я имею в виду нозокомиальные инфекции, а также врачебные ошибки. Во многих развивающихся странах проблем более чем достаточно, и связаны они не только с врачами, сама система дает сбой – она недостаточно четко отлажена и не работает должным образом.
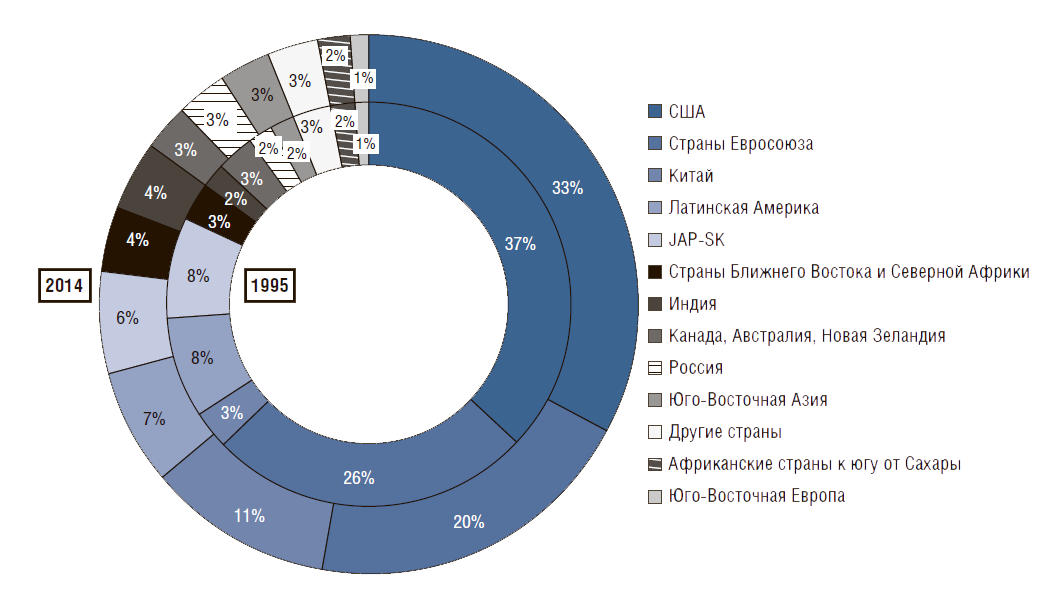
Рисунок 3. Региональные расходы на здравоохранение в процентах от общих расходов на здравоохранение во всем мире
Если оценивать глобальное перераспределение расходов на здравоохранение (рис. 3), мы увидим, что треть от мировых затрат на здравоохранение приходится на американцев, т.е. 5% мирового населения потребляет 33% общемировых расходов на здравоохранение. В то же время ОПЖ в США меньше, чем в большинстве развитых стран. Страна, которая находится на подъеме, – это Китай. В 1995 г. они тратили 3%, теперь – 11% от глобальных расходов. В ближайшие 20 лет, я думаю, эта цифра дойдет до 20%. Страна большая, и они очень много делают для совершенствования своей системы здравоохранения.
И еще один вывод, который вызывает озабоченность. Обратите внимание на соотношение частных и государственных расходов на здравоохранение. В США – это 50% госбюджет и 50% деньги из кармана граждан. Поэтому американская система не очень справедлива. Для богатых людей проблем нет, но для людей с низкими доходами это всегда сложно.
За последние 10–20 лет госбюджетное финансирование увеличилось в странах Ближнего Востока, Канаде, Новой Зеландии и в Южной Корее, но не в Европе и не в России. В России растет доля расходов граждан на здравоохранение – многие вынуждены платить за медобслуживание из собственного кармана. Эту тенденцию нужно обратить вспять. Поэтому приоритетами для вашего правительства должны стать увеличение доли государственных расходов на здравоохранение и улучшение доступности медицинских услуг (рис. 4).
Рисунок 4. Государственные и частные (личные) расходы на медицинскую помощь в процентах от общих расходов на здравоохранение
Полиморбидность
На рис. 5–8 показано, как по мере старения у человека проявляется все больше патологий. Как правило, к 50 годам каждый второй страдает от какого-то хронического заболевания: от гипертензии, сахарного диабета, сердечно-сосудистой патологии. Если представить эти данные министру финансов, порадует ли его это? Получается, что больше денег тратится на престарелую часть населения, и если так будет продолжаться, ресурсов для развития экономики не хватит: пожилые люди будут жить дольше, нужно больше тратить на пенсионное обеспечение. Конечно, министра финансов не обрадуют эти выкладки, но Министерство здравоохранения может выступить с инициативой к Минфину.
Рисунок 5. Мультиморбидность наиболее распространена среди пожилых людей (данные по Шотландии)
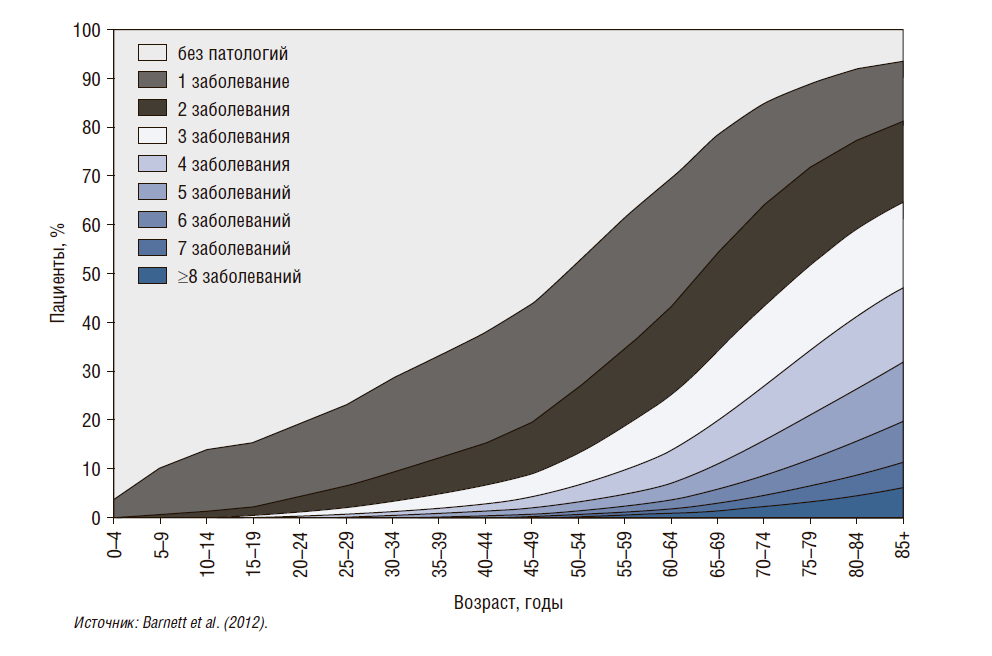
Обратимся к истории Канады, здесь приведены данные 2003 и 2009 гг. (рис. 6). Выяснилось, что большинство мультиморбидных пациентов — это люди среднего возраста, т.е. трудоспособного – 30–65 лет. И только за 6 лет (с 2003 по 2009 г.) их доля увеличилась, потому что по мере старения возникает больше патологий.
Рисунок 6. Фактическое число людей с мультиморбидностью выше в более молодом возрасте
Рисунок 7. Проблемы
Остронуждающиеся /высокозатратные пациенты:
в развитых странах 2/3 всех расходов на здравоохранение идет на обслуживание 5–10% пациентов, группы остронуждающихся и высокозатратных пациентов, характеризующейся высокой распространенностью хронических заболеваний, мультиморбидностью и осложнениями.
Приведу данные по Германии (рис. 8): 5% немцев потребляют 53% от суммарных расходов на здравоохранение, 10% немцев – порядка 70%.
Рисунок 8. «Для экономии иди туда, где деньги» (Германия)
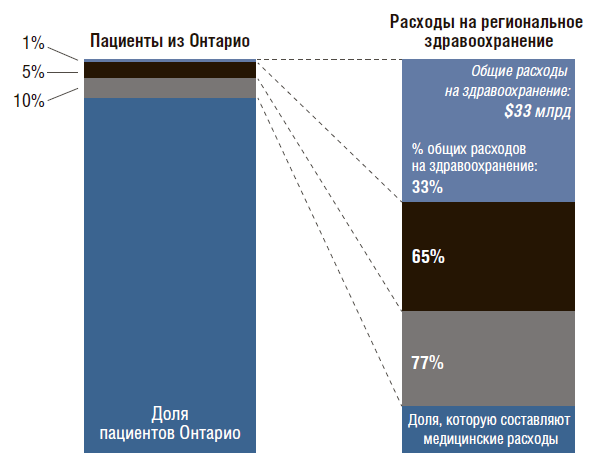
Германия может себе это позволить. А вот данные по Канаде (рис. 9). Провинция Онтарио – самая крупная по численности населения. Только 1% населения провинции потребляет 33% от суммарных расходов на здравоохранение, а 5% и 10% населения этой провинции – 75% от общих ассигнований на здравоохранение.
Рисунок 9. Онтарио, Канада, 2012 г.
В Онтарио признали необходимость в лучшей координации процессов оказания медицинской помощи сложным пациентам для улучшения показателей здоровья и повышения эффективности системы здравоохранения.
Health Links изначально ориентировались на сложных, высокозатратных пациентов, которые получали лечение в различных секторах здравоохранения и/или находились в стационаре продолжительное время.
75% сложных пациентов обращаются к 6 врачам и более, и 25% из них – более чем к 16 врачам.
Скоординированная и интегрированная медицинская помощь – основа деятельности Health Links. С декабря 2012 г. Health Links объединяет медицинские организации на добровольной основе для предоставления медицинской помощи пациентам
Но люди, которые верят в рыночную стихию, а также в приватизацию систем медобслуживания, ратуют за частное страхование. Конечно, не врачам определять глобальные подходы к способам возмещения затрат на медицинскую помощь. Более того, врачи могут быть аффилированы с частными страховыми компаниями, и тогда они не будут заинтересованы, чтобы застраховать эти 10%, потребляющие 77%. Им выгоднее работать с 90%, которые потребляют только 23% от общих расходов на здравоохранение.
Распределение расходов
10% приходится на уязвимую часть населения. Эти люди серьезно больны: рак, инсульты, сердечно-сосудистые заболевания… Может быть, лучше страховать население, подверженное низкому риску, из средств госбюджета или социального страхования – в этом случае мы можем совместить все эти риски, потому что можем страховать тех, кто не отвлекает на себя большие расходы, для того чтобы субсидировать неблагоприятные риски остальных людей.
Мы хотим, чтобы молодые субсидировали более возрастных, а здоровые – не совсем здоровых. Нам нужно убрать плохие риски, необходимо перераспределить средства благодаря глобальной системе. Кроме того, нужно учитывать, что 5% населения потребляет бо́льшую часть затрат на здравоохранение (рис. 10). Люди с тяжелыми заболеваниями потребляют порядка 70% всех бюджетов, 5% пациентов с онкологией – более 87%, т.е. меньшая часть пациентов потребляет бо́льшую часть бюджетов здравоохранения.
Рисунок 10. Доля расходов на основные 5 заболеваний среди 5% населения, получающих самые дорогостоящие медицинские услуги, от всех расходов на эти заболевания, 2012 г.
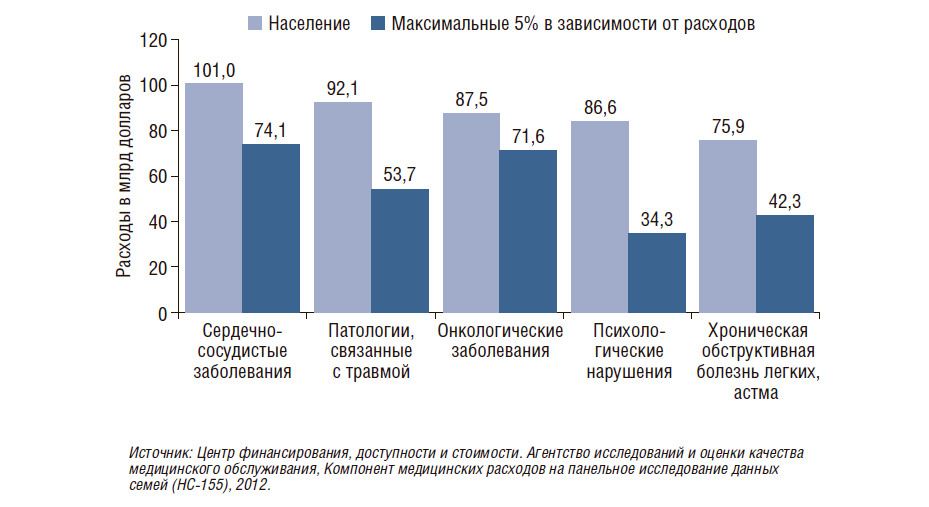
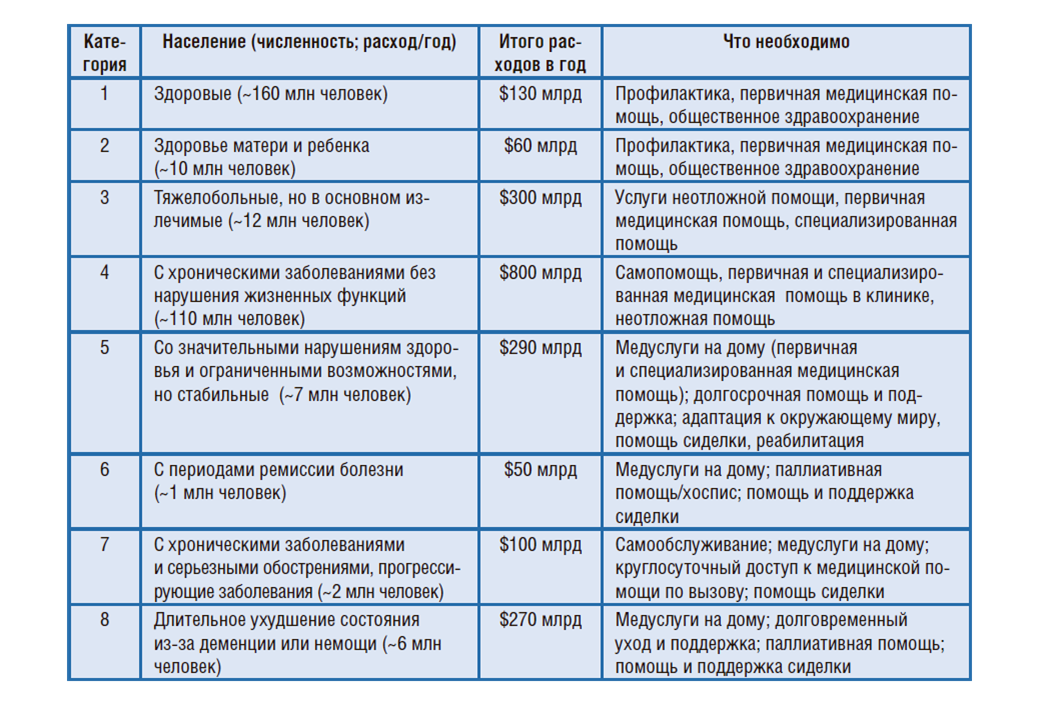
Если мы можем их идентифицировать в бюджете системы здравоохранения, мы сможем оптимизировать процесс, потому что многие пациенты перетекают от врача к врачу, достаточно много посещают разных специалистов — до 16 разных медицинских организаций в год, при этом лечение становится дороже и оно сопряжено с большими временными потерями. Мы видим, что это зависит не только от бюджета страны, но и от категории людей. Смотрите, как тратятся средства на категории 5–8 (рис. 11): 60 млн американцев потребляют столько же, сколько самые активные потребители бюджетных средств.
Рисунок 11. Кто они – остронуждающиеся и высокозатратные пациенты?
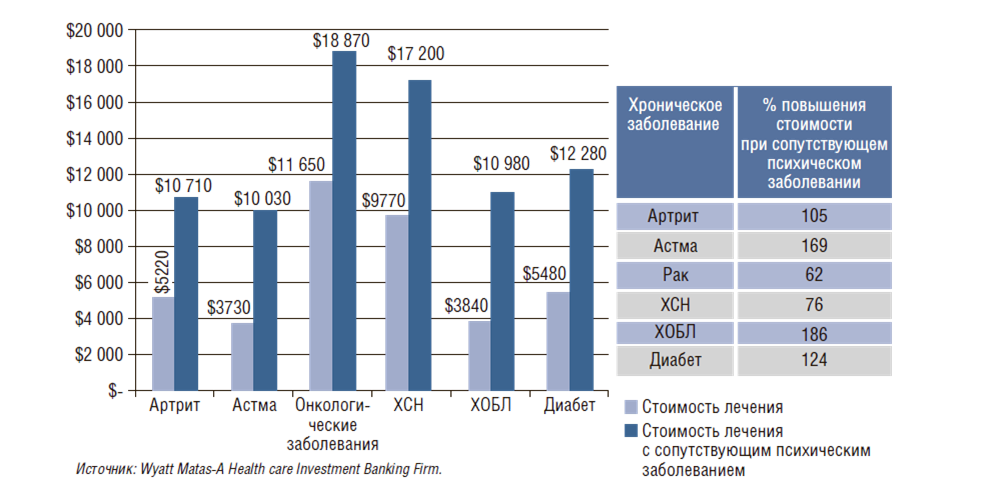
Как организовать процесс здравоохранения таким образом, чтобы экономить финансы в бюджетной системе? Есть еще один вопрос, от которого отмахиваются в нашей системе здравоохранения. При хронических заболеваниях возникают и ментальные проблемы, которые сочетаются с другими серьезными заболеваниями. В этом случае расходы увеличиваются многократно, иногда в 2 раза (рис. 12). И это очень важно.
Рисунок 12. Увеличение стоимости лечения хронического заболевания с сопутствующим психическим заболеванием
ХСН – хроническая сердечная недостаточность; ХОБЛ – хроническое обструктивное заболевание легких.
Нужны перемены
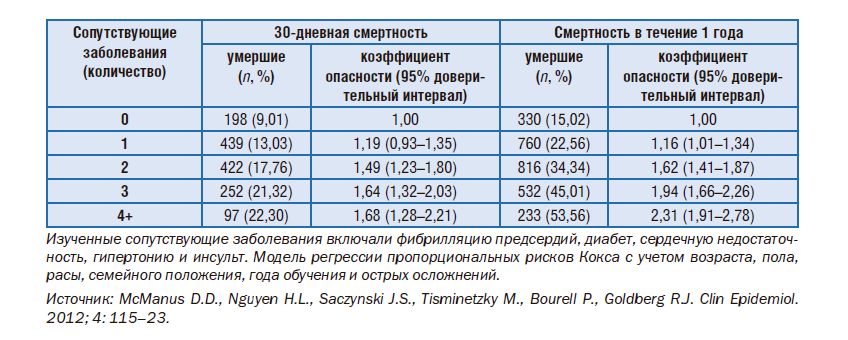
Поговорим об опыте одного из лучших американских лечебных заведений (рис. 13, 14). Предположим, пациента госпитализировали с сердечным приступом. 9% умрут через 30 дней после сердечного приступа, 15% – через год. Если сердечный приступ сочетается с сопутствующими заболеваниями, 22% умрут в американской больнице примерно через 30 дней и 53% спустя год после госпитализации.
Рисунок 13. Смертность после инфаркта миокарда с диабетом и без него
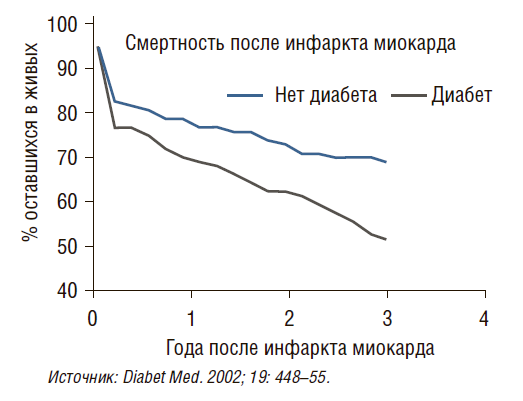
Почему я акцентирую ваше внимание именно на этом. Чем больше сочетанных заболеваний имеют люди, тем больше шансов, что спустя год они могут умереть. Поскольку больница не координирует преемственность оказания медицинской помощи, зачастую никого не заботит, что произойдет после того, как человека выписали из больницы, какие лекарства он должен принимать, консультацию у каких врачей ему надо пройти. 50% людей, которые после сердечных состояний выписываются из госпиталя, не принимают медикаменты, и после второго приступа могут умереть.
Рисунок 14. Летальность в течение 30 дней и в течение 1 года с учетом сопутствующих заболеваний у пациентов с острым инфарктом миокарда
Мы слишком поздно начинаем лечить людей (рис. 15). Когда они попадают в больницу, их заболевание уже нельзя контролировать. Медицинские ошибки тоже часто не фиксируются в нашей системе здравоохранения, и это существенная проблема, о которой мы поговорим чуть ниже. Допустим, человека с диабетом необходимо направить не только к диабетологу-эндокринологу, но и к ревматологу, который расскажет ему про артрит. Иногда люди игнорируют советы врачей: 50% людей с высоким давлением не обращают на это внимания и не принимают медикаменты. 30% пациентов с астмой перестают принимать препараты, выписанные врачом, что в дальнейшем может отразиться на их здоровье.
Рисунок 15. Разрывы (несоответствия), приводящие к неэффективности медицинской помощи
,%20%D0%BF%D1%80%D0%B8%D0%B2%D0%BE%D0%B4%D1%8F%D1%89%D0%B8%D0%B5%20%D0%BA%20%D0%BD%D0%B5%D1%8D%D1%84%D1%84%D0%B5%D0%BA%D1%82%D0%B8%D0%B2%D0%BD%D0%BE%D1%81%D1%82%D0%B8%20%D0%BC%D0%B5%D0%B4%D0%B8%D1%86%D0%B8%D0%BD%D1%81%D0%BA%D0%BE%D0%B9%20%D0%BF%D0%BE%D0%BC%D0%BE%D1%89%D0%B8.png)
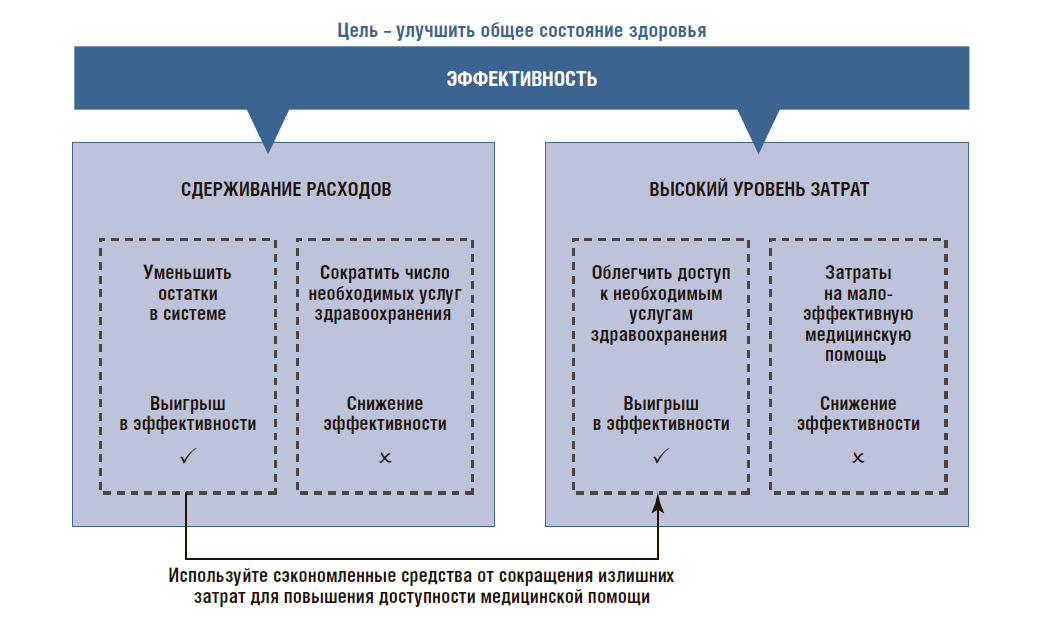
Нам необходимо понимать, что работает в системе здравоохранения, а что нет. Чтобы этот процесс был более персонифицированным, мы должны понимать, как решать конкретные проблемы. Врачам необходимы компьютерные системы, которые помогут им интегрировать системы ухода за больными, чтобы пациента можно было обучить в соответствии с тем состояниям, в котором он находится. А для этого нужно попытаться сократить расходы на ненужные действия, которые не приносят положительного результата, не убирая полезные и необходимые сервисы (рис. 16).
Рисунок 16. Эффективность
В отчете, опубликованном Организацией экономического сотрудничества и развития (ОЭСР) (рис. 17), указано, что на 1 из 10 госпитализаций приходятся серьезные побочные действия. Их можно предотвратить, потому что цены на различные операции (например, по замене коленного сустава) варьируют в 5 раз в разных регионах. До 50% антимикробных препаратов, выписываемых пациентам, не нужны. Высоки административные расходы. Во многих европейских странах порядка 5–6% всех затрат на здравоохранение теряются из-за мошенничества и всевозможных ошибок.
Рисунок 17. Пятая часть расходов на здравоохранение теряется
- Неблагоприятный исход в 1 из 10 случаев госпитализации, добавьте от 13 до 17% к больничным расходам и можно избежать до 70% расходов.
- Географические различия в показателях замещения коленного сустава (в 5 раз) в основном не обоснованы.
- До 50% рецептов на противомикробные препараты не нужны.
- От 12 до 56% случаев посещения отделений неотложной помощи нецелесообразны.
- Доля дженериков варьируется от 10 до 80%.
- Административные расходы очень сильно варьируются.
- Убытки в результате мошенничества и ошибок составляет 6% от объема платежей.
Источник: OECD Tackling Wasteful Spending on Health. Jan 2017.
Что касается разницы цен по регионам (рис. 18): в кардиологии в одной и той же стране число процедур в разных областях может отличаться до 6 раз. Конечно, нам нужны базы данных, которые фиксируют реальную деятельность системы здравоохранения, желательно онлайн, – необходимо уходить от устаревшей модели здравоохранения.
Рисунок 18. Географические различия в уровне кардиологических вмешательств
- Уровень кардиологических процедур варьируется более чем в 3 раза между странами ОЭСР и до 7 раз внутри этих стран. Cложно представить, что это обоснованно.
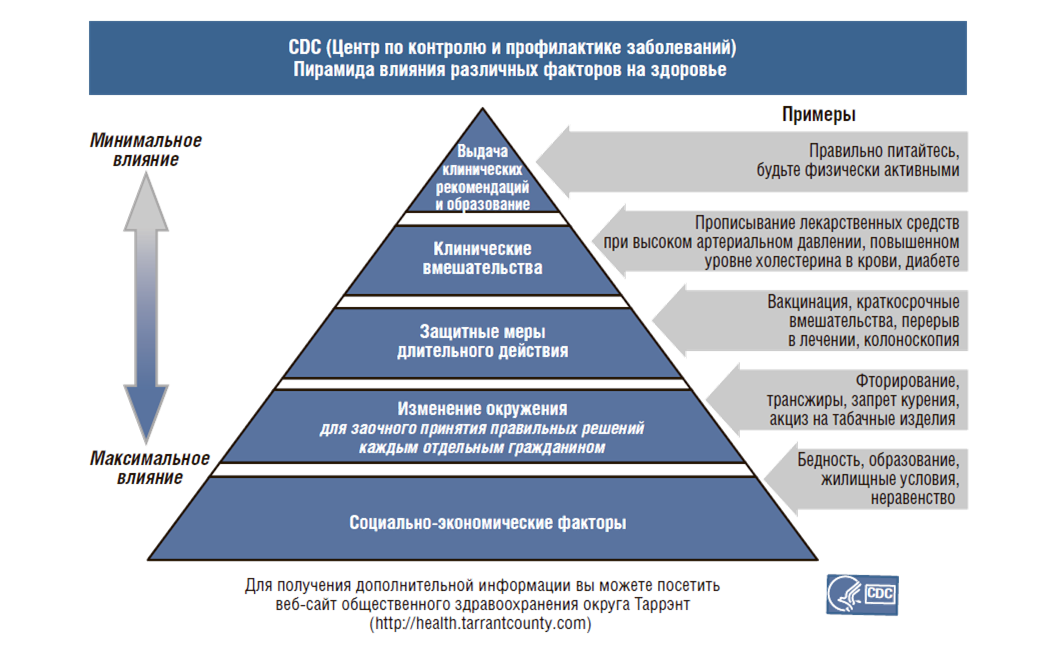
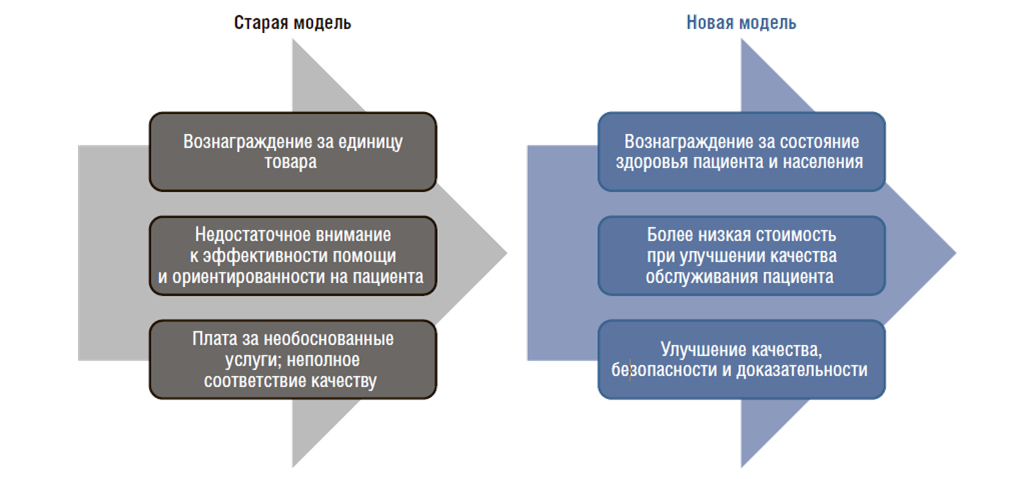
Необходима такая система, которая позволит улучшить здоровье населения, жизненный статус, ОПЖ, заменить подходы более продуктивными (рис. 19). Врачи получают одинаковые зарплаты независимо от достижений, которых они добились. Необходимо иметь стратегию общественного здравоохранения: классифицировать людей на здоровых и тех, кто попадает в группы риска, людей с большим риском, например, курильщики или имеющих высокий уровень холестерина. Мы должны знать, что делать, если заболевание уже началось, как нам его остановить, как не позволить ему развиться.
Рисунок 19. Инновации в оплате медицинской помощи: повышение ценности и доступности
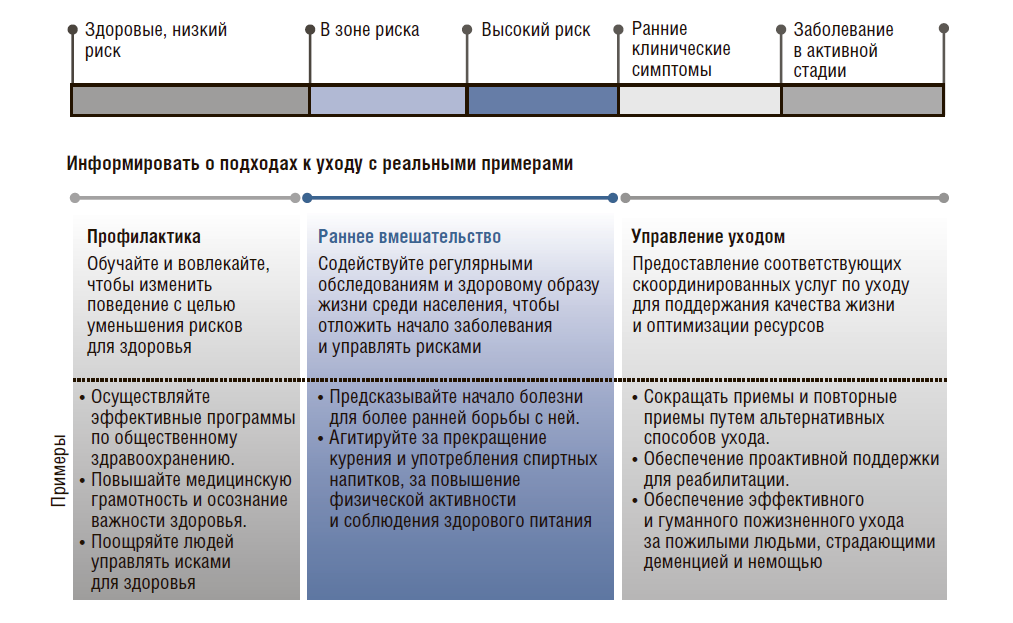
Население можно разделить на 5 групп по состоянию здоровья: от здоровых с низким риском до пациентов с заболеваниями в активной стадии (рис. 20). Большинство людей относится к первым трем категориям, но мы же не хотим, чтобы эти люди перешли в следующую категорию (рис. 21). Чем больше людей мы будем информировать, тем дольше они будут оставаться в своей группе. Для этого нужны программы здравоохранения, доступные каждому россиянину, – это будет самым серьезным достижением для улучшения социально-экономической ситуации в стране в целом.
Рисунок 20. Управление здоровьем населения
Рисунок 21. Пирамида факторов воздействия на здоровье
Почему важно улучшить социально-экономическую ситуацию в стране? Приведу пример из Великобритании (рис. 22).
Рисунок 22. Результат английской перераспределительной системы
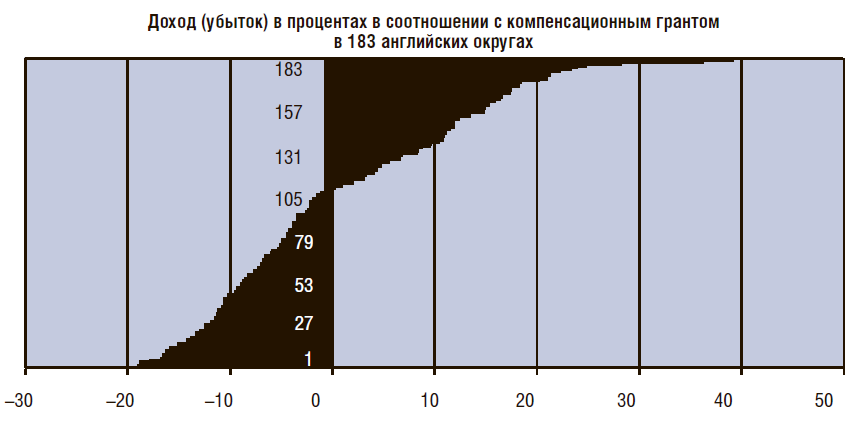
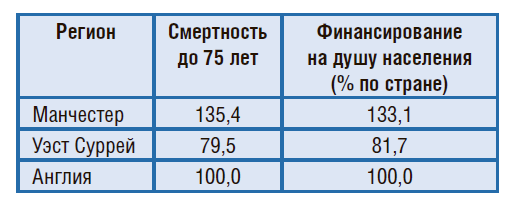
За последние 50 лет мы пытались перераспределить часть ресурсов из Лондона в другие части страны. Мы измеряли потребности населения в разных странах, а затем перенаправляли средства в регионы с более высоким уровнем заболеваемости. Некоторые регионы потребляли довольно высокий объем бюджетов, в то время как другие области с большими проблемами – меньше средств. Наверное, все вы знаете английский клуб Манчестер Юнайтед (рис. 23).
Рисунок 23. Насколько большим должен быть дефицит финансирования
Мы сравнили здравоохранение в богатом Манчестере и в бедном Уэст Суррей. Выяснилось, что, согласно среднему показателю по Англии, в Манчестере смертность людей до 75 лет оказалась выше при более высоком финансировании. При этом система обеспечения в Уэст Суррей была лучше. Иначе говоря, мы должны анализировать и регулировать эти вопросы, в том числе публично озвучивать общественные проблемы, такие как курение и алкоголизм.
Источник








%20%D1%80%D0%B0%D1%81%D1%85%D0%BE%D0%B4%D1%8B%20%D0%BD%D0%B0%20%D0%BC%D0%B5%D0%B4%D0%B8%D1%86%D0%B8%D0%BD%D1%81%D0%BA%D1%83%D1%8E%20%D0%BF%D0%BE%D0%BC%D0%BE%D1%89%D1%8C%20%D0%B2%20%D0%BF%D1%80%D0%BE%D1%86%D0%B5%D0%BD%D1%82%D0%B0%D1%85%20%D0%BE%D1%82%20%D0%BE%D0%B1%D1%89%D0%B8%D1%85.png)
.png)