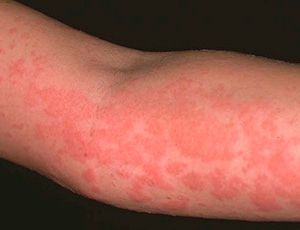
Лекарственная аллергия
Аллергия — это крайне неприятная и опасная реакция иммунной системы, которая возникает в ответ на самые разные вещества. Лекарственная аллергия может доставить немало неприятностей пациентам и врачам. Предугадать развитие патологической реакции на рядовое лекарство практически невозможно, а последствия могут оказаться весьма серьезными для организма. Особенно сложно бороться с аллергией, если лекарство не было назначено врачом.
По статистике, в 9 случаях из 10 эта патология развивается на фоне приема аспирина либо препаратов, содержащих сульфаниламиды. На третьем месте — антибиотики. Несмотря на обширные исследования до сих пор не удается выявить истинную частоту побочной реакции — чаще всего пациенты не обращаются за помощью, а симптомы проходят самостоятельно. В то время как аллергия указана в качестве побочного эффекта в инструкциях практически всех лекарственных препаратов.
Выделяют два принципиально разных типа аллергических реакций:
- Немедленные. Развиваются практически мгновенно после приема лекарства. Обычно ускоренная реакция приводит к развитию осложнений, опасных для жизни — отека Квинке, анафилактического шока.
- Замедленные. Проявляются постепенно, первые признаки видны через несколько дней после приема.
При немедленной реакции симптомы включают в себя высыпания, зуд, отеки. Замедленная характеризуется более широким спектром клинических проявлений, а в результатах лабораторных анализов крови возникают диагностируемые изменения.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Симптомы заболевания
Лекарственная аллергия очень редко переходит в хроническую форму, чаще развиваются острые реакции
- Крапивница, высыпания на коже, зуд. Красные бугорки исчезают при надавливании. Кожные симптомы сохраняются до суток.
- Отек Квинке.
- Приступы бронхиальной астмы.
- Аллергический ринит (насморк).
Если симптомы проходят самостоятельно или на фоне приема антигистаминных препаратов — это не значит, что можно пренебрегать консультацией врача. Особенно если аллергия развилась у ребенка.
Самый опасный симптом, который требует неотложной помощи — это анафилактический шок. Так называется состояние, при котором возникают спазмы мышц, развивается удушье, появляется отек легких и мозга. Чтобы устранить угрозу жизни, требуются противошоковые мероприятия, которые могут проводить только квалифицированные медики.
При появлении первых симптомов лекарственной аллергии рекомендуется следовать такому алгоритму действий:
- Первым делом нужно прекратить употребление лекарственного препарата. Если реакция только начинает развиваться, этого может оказаться достаточно, чтобы предотвратить осложнения. Далее стоит внимательно наблюдать за самочувствием.
- Если появляется хотя бы один из симптомов и сохраняется на протяжении 10 минут, то требуется принять антигистаминный препарат — любой, который окажется под рукой.
- Если симптомы нарастают, либо действия антигистаминного препарата недостаточно для купирования аллергии, нужно немедленно обратиться к врачу.
Диагностика и причины лекарственной аллергии
Диагностика начинается с определения конкретного препарата, провоцирующего развитие аллергии. В некоторых случаях это очевидно, и бывает достаточно сбора анамнеза. Иногда потребуется провести ряд аллергопроб. В любом случае диагностика не занимает много времени.
Чтобы помочь врачу с постановкой диагноза, стоит подготовить ответы на такие вопросы: какие препараты пациент принимал до развития аллергии, были ли ранее подобные эпизоды, какие лекарства пациент принимает давно, а какие — назначены недавно. Важно точно описать симптомы и зафиксировать их длительность.
Причины лекарственной аллергии простые и понятые — развитие патологического ответа на вещество, входящее в состав медикамента.
Лечение лекарственной аллергии
Лечение напрямую зависит от тяжести симптомов, течения основного заболевания и списка провокаторов заболевания. Схема терапии разрабатывается индивидуально для каждого пациента. В первую очередь требуется исключить прием медикаментов-провокаторов. Если неизвестно, какой именно препарат вызывает аллергическую реакцию, то рекомендована временная отмена всех лекарств.
Первая медицинская помощь заключается в промывании желудка (актуально, если лекарство было принято недавно) и приеме сорбентов. Пациент должен находиться под присмотром медиков, чтобы избежать развития осложнений. При наличии типичных аллергических проявлений (высыпания, зуд) назначают стандартные антигистаминные — обычно их подбирают по переносимости и в зависимости от опыта предыдущего приема.
Если симптомы аллергии усиливаются, а прием антигистаминных не оказывает ожидаемого эффекта, назначают внутримышечные инъекции гормональных препаратов. Чаще всего достаточно однократного введения. При необходимости, повторить инъекцию можно через 6-8 часов. Лечение продолжают либо до появления устойчивой положительной динамики, либо до исчезновения основных аллергических симптомов.
В некоторых случаях имеет смысл применять глюкокортикостероиды длительного действия. Если на фоне терапии сохраняется недомогание, назначают внутривенные капельницы с физраствором, начинают применение системных кортикостероидов внутривенно. Дозировку рассчитывают в зависимости от массы тела и тяжести состояния. Глюкокортикостероиды редко применяют перорально — только в случаях, когда требуется длительная терапия (такое случается при развитии ряда редких синдромов).
Описанные выше методики применяются в ситуациях, когда нет выраженной угрозы здоровью. При развитии анафилактического шока требуются специфические противошоковые мероприятия. После оказания экстренной помощи пациента можно транспортировать в больницу. Медицинский контроль требуется в течение минимум недели. Кроме лечения необходимо вести контроль функций сердца, почек и печени.
Неотложные мероприятия и госпитализация требуются пациентам с такими симптомами:
- Отек Квинке, распространившийся на область шеи и лица.
- Бронхиальная обструкция, резкое нарушение дыхания.
- Осложнения со стороны сердца, печени.
Особенно внимательными должны быть пациенты, у которых уже развивались осложнения на фоне аллергической реакции.
Лечение аллергической реакции сложное и предусматривает целый ряд мероприятий. Назначить терапию может только квалифицированный специалист — а лечение должно происходить под контролем.
Источник
Витамин D и хроническая крапивница
- КЛЮЧЕВЫЕ СЛОВА: крапивница, витамин D, лечение, дети, гиповитаминоз
Витамин D уже давно рассматривается как важный компонент сано- и патогенетических реакций, а не только как противорахитичное средство. Роли витамина D в развитии хронической крапивницы посвящено большое число публикаций [1, 2].
Крапивница (L50) – полиэтиологичное состояние, обусловленное дегрануляцией мастоцитов с выходом плазмы в дерму с появлением типичных зудящих очагов с вариабельными границами, размером и степенью набухания с ангиоэдемой или без нее. Крапивница, повторяющаяся или сохраняющаяся на протяжении свыше шести недель, считается хронической. Хронический зуд может сопровождаться расчесами и местными язвами [3, 4].
Следует отметить, что отечественных исследований, посвященных включению витамина D в комплексное лечение крапивницы, немного [5].
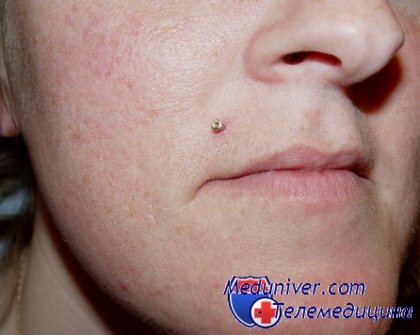
Мальчик 15 лет страдает хронической крапивницей с сентября 2018 г. Заболевание сопровождается распространенной полиморфной сыпью, ангиоэдемой, зудом. Как следствие – существенное снижение качества жизни, ограничение активности.
При изучении специфического антигена E аллергенспецифических фракций к растительным антигенам, домашней пыли, кошке, собаке, клещам не выявлено. Пациент получал антигистаминные препараты (лоратадин и цетиризин), проведен курс ранитидина 300 мг/сут, двухнедельный курс пероральных глюкокортикостероидов (ГКС) (0,8 мг/кг/сут). Существенного эффекта не отмечалось.
Результаты ультразвуковых исследований в январе 2019 г. – без особенностей. Жизненные функции не нарушены. Щитовидная железа не изменена, концентрация тиреостимулирующего гормона в норме. Данных о паранеопластической реакции нет. Прогрессирование диффузной крапивницы с высыпаниями на коже туловища и конечностей, ангиоэдемой лица, множественными расчесами (рисунок).
С учетом возможного гиповитаминоза D определена концентрация 25(OH)D – 22 нг/мл (норма – 30–100 нг/мл). В связи с этим к цетиризину добавили колекальциферол (Вигантол) в половинной дозе (25 капель два раза в неделю в течение двух недель, внутрь, то есть 25 000 ЕД/нед), рекомендованной для взрослых пациентов Российской ассоциацией эндокринологов при концентрации 25(OH)D 20–29 нг/мл [6]. Через десять дней зуд и отек тканей были купированы. Позднее отмечалась эпителизация экскориаций. Подростку назначили поддерживающий курс (600 МЕ/сут). Концентрация 25(OH)D достигла 32 нг/мл.
В динамике отмечались редкие эпизоды курабельных высыпаний и мало выраженного зуда. От контрольной фотофиксации результатов подросток и его родители отказались.
Включение в комплексное лечение витамина D с восстановлением его сывороточной концентрации способствовало ремиссии заболевания.
Данное наблюдение демонстрирует роль витамина D в развитии иммунных и аллергических реакций. Витамин D является гормоноподобным соединением, которое влияет на активацию тучных клеток и участвует в иммунных реакциях Th1 и Th2 и синтезе цитокинов [7].
Установлено, что острую крапивницу в течение жизни переносит до 10–20% населения, хроническую – 1–3%. Далеко не всегда удается связать наличие крапивницы с внешними аллергенами. Лечение данного заболевания крайне затруднительно. Наряду с ангистаминными препаратами рекомендуется применять системные ГКС, антилейкотриены, гидрохлорохин, дапсон, циклоспорин, анти-IgE-моноклональные антитела. Ни один из препаратов не гарантирует абсолютной ремиссии. О полном излечении и говорить не приходится. В качестве альтернативы можно рассмотреть витамин D, характеризующийся иммуномодулирующим эффектом [8]. На наш взгляд, определение концентрации витамина D в крови у пациентов с хронической крапивницей показано при неэффективности лечения другими препаратами.
Дальнейшие исследования должны проводиться с учетом популяционного определения нормативов сывороточной концентрации витамина D, особенностей его обмена и рецепторного аппарата у пациентов.
Источник
После витамин появилась сыпь
На сегодняшний день достоверно установлено, что витамины являются необходимыми соединениями для нашего организма. Они не синтезируются самим организмом и, как правило, поступают в организм вместе с продуктами питания через желудочно-кишечный тракт. Неполноценный рацион питания, заболевания органов брюшной полости рано или поздно приводят к развитию гиповитаминоза (нехватки витаминов в организме), а затем и авитаминоза (отсутствия витамина в организме).
Нехватка любого витамина отрицательно сказывается на всем нашем организме. При этом нехватка большинства известных человеку витаминов проявляет себя на нашей коже. Именно поэтому в данной статье мы хотим остановиться на наиболее ярких проявлениях нехватки того или иного витамина в нашем организме. Знание данных проявлений будет полезно для своевременной профилактики авитаминоза и начала своевременной коррекции нехватки того или иного витамина.
О нехватке каких витаминов говорит появление угрей, воспалений, прыщей на лице?
Как правило, угри и прыщи на лице являются самостоятельным дерматологическим заболеванием, но их внезапное появление следует напрямую связывать с нехваткой витамина А в организме. Недостаток витамина А отрицательно сказывается на обмене мужских половых гормонов, которые присутствуют как у мужчин, так и у женщин. Аналогичному эффекту приводит нехватка витамина Е в организме. Оба данных витамина являются жирорастворимыми, поэтому поступают в организм с животными жирами. Наиболее богат ими рыбий жир.
Среди водорастворимых витаминов вызывающих появление угрей и прыщей на лице, теле следует отметить витамины В6 и В2. Как правило, нехватка данных витаминов является основной причиной предменструальных прыщей. Если вовремя осуществлять профилактику недостатка или авитаминоза В6, В2, то создается основа для того, чтоб очередные месячные не были омрачены появлением болезненных, крупных прыщей на подбородке, над бровями, на волосистой части головы и даже шее.
Говоря о прыщах и угрях следует отметить, что недостаток такого микроэлемента как цинк, также может стать причиной их появления. Цинк обладает хорошим противовоспалительным действием с одновременным подавлением роста микробов на поверхности кожи, благодаря его незначительному выделению вместе с потовыми железами.
Угри и прыщи переходного возраста наиболее часто возникают при нехватке фолиевой кислоты в организме. Препараты фолиевой кислоты доступны населению и в большинстве случаев наши регионы находятся в эндемичной зоне по нехватке данной кислоты в рационе питания.
Недостаток (авитаминоз) каких витаминов приводит к сухости кожи?
Следует понимать, что сухость кожи может быть проявлением самых различных заболеваний. Тем не менее, данное состояние кожных покровов часто встречается при нехватке жирных кислот в организме и витаминов.
Наиболее часто вместе с нехваткой жирных кислот сочетается нехватка витамина А в организме. Как правило, его нехватка приводит к куриной слепоте или нарушению сумеречного зрения и истончению кожных покровов — они начинаю легко повреждаться от любого прикосновения. Как правило, нормализация рациона питания с включением рыбьего жира позволяет ликвидировать данное патологическое состояние.
Недостаток водорастворимого витамина В2 в организме также приводит к ее сухости, что бывает связано с нарушением обменных процессов в ее слоях. Гиалуроновая кислота является незаменимой для организма и именно она отвечает за длительное сохранение эластичности наших кожных покровов за счет удерживания молекул воды на своей поверхности. Если витамин В2 содержится как в продуктах животного происхождения, различных крупах, дрожжах и т.д., то гиалуроновая кислота поступает в организм лишь с животными жирами.
Считается, что недостаток витамина PP также является одной из причин сухости кожных покровов. Авитаминоз PP оказывается непрямое влияние на кожу. Сухость кожных покровов возникает из-за нарушения деятельности нервной системы, что сказывается как на функциональном состоянии желудочно-кишечного тракта, так и кровоснабжении дермы — собственно кожи.
Отдельно следует остановиться на витамине D. Значение данного витамина в развитии сухости кожи неоднозначна. С одной стороны, данного витамина недостаточно у больных псориазом, которые также страдают от авитаминоза D и нарушений обмена кальция. С другой стороны, недостатка данного витамина незамечено у взрослых лиц, которые страдают банальной сухостью кожи длительные годы. В любом случае, витамин D, как и витамин A, является жирорастворимым и включение в рацион рыбьего жира позволяет осуществить отличную профилактику данного авитаминоза.
Недостаток (авитаминоз) каких витаминов приводит к преждевременному старению кожи — появлению морщин?
На сегодняшний день достоверно установлено, что кожа любого человека постепенно стареет. При этом наступление этой старости зависит как от генетической предрасположенности, так и образа жизни. Правильное питание, охранение кожи от неблагоприятного воздействия внешних факторов — позволяет на долгие годы затормозить появление морщин и снижение ее эластичности.
Применяемые витамины в кремах, масках благоприятно сказываются на коже, но приводят к преждевременному их старению. Причина банальна — избыток витаминов заставляет клетки кожи более быстро обновляться и перестраивает их обмен веществ таким образом, что они становятся менее чувствительными к меньшим дозировкам витаминов — находящихся в самом организме.
Именно поэтому не следует регулярно прибегать к витаминизированным кремам, маскам для кожи — для их применения есть свои показания, например, холодное время года. В остальных случаях достаточно регулярное употребление в пищу продуктов, богатых витаминами антиоксидантами. Таковыми у нас являются витамин С или аскорбиновая кислота, витамин Е — токоферол. Витамин Е является признанным витамином размножения. Он влияет не только на организм в целом, но и процессы обновления клеток кожи. Витамин С предотвращает пагубные влияния внутренних факторов организма на коллагеновые волокна кожи — основной элемент дермы или собственно кожи.
О значении водорастворимых витаминов в рационе питания с целью профилактики старения кожи можно сказать лишь то, что ключевыми «дирижерами» здесь остаются витамины группы В, в частности В2, и витамин PP. Если прямой напрямую участвует в обменных процессах кожи, то витамин PP воздействует на ее процессы через нервную систему — путем регуляции ее кровоснабжения и иннервации. Еще с Советских времен витамин PP применяли для придания румяного оттенка щекам при их нездоровой бледности.
Недостаток или авитаминоз какого витамина является причиной заед в углах рта?
На сегодняшний день достоверно установлено, что заеды в углах рта постоянного характера возникают при недостаточности рибофлавина — водорастворимого витамина B2. В запущенных случаях трескуются губы и даже возникает покраснение, а затем и отек языка — глоссит. Глоссит — отек и покраснение языка возникает при полном отсутствии витамина В2 в организме — авитаминозе.
Данный витамин в достаточном количестве содержится в дрожжах, печени, яйцах, гречневой каше и других крупах.
Пожалуй, мы перечислили основные кожные проявления недостатка (гиповитаминоза) или полного отсутствия (авитаминоза) в нашем организме. При возникновении вопросов предлагаем оставлять их в соответствующей форме ниже — мы оперативно на них ответим.
— Вернуться в оглавление раздела «Дерматология»
Источник