Развитие подростков. Введение
Развитие
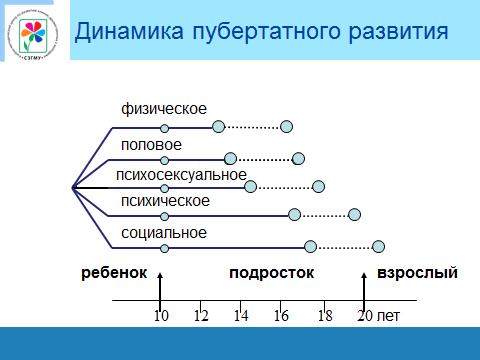
Общие закономерности роста и развития подростков
Переход из детского возраста в подростковый сопровождается активизацией роста и взаимосвязанных процессов развития (физического, полового, психосексуального и психосоциального). В пубертатном периоде происходят бурный рост тела и конечностей, развитие половых желез, а вслед за этим — и вторичных половых признаков, что сопровождается изменением строения тела и внутренних органов. К 15-16 годам подростки уже имеют тело практически взрослого человека. Это совпадает с завершением физического и полового созревания, а также становлением сексуальности. Созревание тела служит важной предпосылкой психического и психосексуального развития. В свою очередь, все эти процессы обеспечивают социализацию и формирование личности молодого человека, включая формирование ответственного отношения к своему здоровью.
Однако уровень психосоциальной зрелости в этом возрасте еще далек от совершенства. Образно подростка можно представлять как человека, имеющего тело взрослого, но голову ребенка. Эти особенности помогают понять специфику поведения подростка, в том числе и его рискованных для здоровья форм.
Биологический и календарный возраст
Важная особенность пубертатного периода – возникновение у части подростков несоответствия между биологическим и календарным возрастом. Это обусловлено различием в темпах полового созревания у разных подростков. Например, при календарном возрасте 14 лет часть подростков будет иметь реальный биологический возраст (физиологическую зрелость), соответствующий 10 годам, часть – 14 годам, а часть – 16–18 годам. При несоответствии биологического возраста календарному подростки испытывают физические, психологические и социальные проблемы. Еще одна важная особенность пубертатного периода, оказывающая существенное влияние на поведение подростка, это то, что характер функционирования центральной нервной системы в большей степени определяется уровнем половой зрелости, чем календарным возрастом. Эндокринные изменения, связанные с половым созреванием, оказывают значительное влияние на организацию деятельности мозга. Повышается активность гипоталамуса и нарушается баланс корково-подкоркового взаимодействия. На этапе бурного полового созревания (13–14 лет) выявляются отрицательные отклонения в функциональной организации мозга. Интеллектуальные способности подростков могут временно снижаться – они начинают хуже учиться. В некоторых старших классах на фоне снижения интереса к учебе может появиться, так называемая, тотальная влюбленность.
Все виды развития подростков взаимосвязаны и взаимообусловлены. Ориентироваться в закономерностях перехода от детства к взрослости помогут эти данные.
Развитие в раннем подростковом возрасте (10–13 лет)
Физическое
Пубертатный скачок роста (существенная прибавка длины и массы тела).
Половое
Начало формирования вторичных половых признаков (рост молочных желез у девочек, яичек и полового члена у мальчиков, специфическое для данного пола оволосение).
Психосексуальное
Платоническое либидо (детская влюбленность).
Психическое
Переход от конкретного к абстрактному мышлению. Фантазии, эгоцентризм, эмоциональная лабильность. Временное ухудшение психофизиологических функций со снижением способности к учебе.
Социальное
Приобретение самостоятельности. Начало отделения от семьи и возрастание роли сверстников. Начало конфликтов с родителями. Попытки рискованного поведения (проба алкоголя, курения, наркотиков). Ранняя стадия формирования морали.
Развитие в среднем подростковом возрасте (13–17 лет)
Физическое
Продолжение увеличения длины и массы тела. Формирование пропорций тела, свойственных данному полу. Преходящие диспропорции тела.
Половое
Появление месячных в среднем в 13,5 лет, поллюций – в 14 лет.
Достижение зрелости репродуктивной системы – в 15-17 лет.
Психосексуальное
Эротическое либидо (эротическое влечение). Первый опыт сексуальных отношений.
Психическое
Развитие абстрактного мышления. Способность предвидеть будущее. Переживание изменений своего тела. Высокая тревожность, возможно развитие депрессии
Социальное
Ролевое экспериментирование, рискованное поведение. Интенсивное общение со сверстниками и эмоциональное отделение от родителей. Обострение конфликтов с родителями. Размышления о будущей деятельности, профессии.
Развитие в старшем подростковом возрасте (17– 19 лет)
Физическое
Достижение пределов роста и физиологической зрелости.
Половое
Достижение зрелости половой и репродуктивной системы.
Психосексуальное
Сексуальное либидо (сексуальное влечение и сексуальные отношения).
Психическое
Логическое мышление полностью сформировано. Возросший эмоциональный контроль.
Социальное
Отделение от семьи. Преодоление кризиса идентичности. Созревание морали.
Физическое, половое и психосексуальное развитие подростка оказывает огромное влияние на его социальное и личностное развитие. Ускоренное прохождение пубертатного периода современными подростками рождает определенные противоречия между физической биологической и социальной зрелостью. Например, ранее, в 30–40-е годы ХХ века, наступление половой зрелости совпадало с началом трудовой деятельности и самостоятельной жизни, а на сегодняшний день уже полностью физически и психически сформировавшиеся 17–18-летние юноши и девушки в социальном плане все еще остаются на положении детей.
Разрыв между ранним окончанием пубертатного периода и запоздалым психосоциальным развитием создает условия для появления психосоциальной дезадаптации. Подростку хочется вести себя по взрослому, но это ему запрещено. Если подобные устремления подавляются, то они трансформируются в психосоматические расстройства, а если реализуются, то становятся поведением высокой степени риска.
Источник
Показатели здоровья детей и подростков в России
Демографические показатели детей и подростков
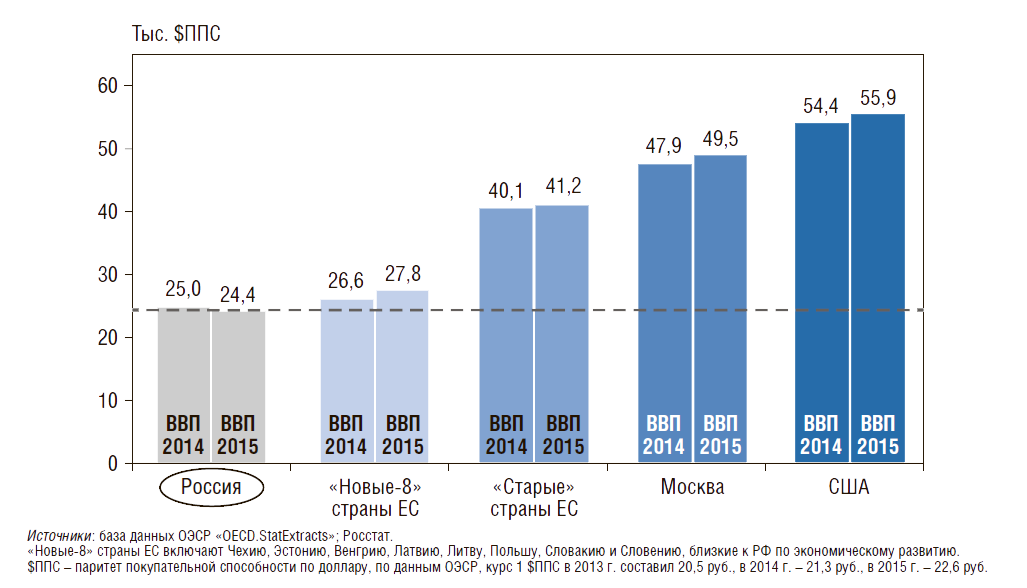
Демографические показатели и показатели здоровья российских детей и подростков сравниваются в динамике с аналогичными показателями в «новых-8» странах Евросоюза (ЕС) – близких к России по уровню экономического развития, т.е. имеющих сопоставимый валовой внутренний продукт (ВВП) на душу населения в долларах США по паритету покупательной способности (ППС) (рис. 1). Для более правильного сопоставления все рассматриваемые в статье показатели по «новым-8» странам ЕС берутся средневзвешенными, с учетом численности населения, «новые-8» страны ЕС включают Венгрию, Латвию, Литву, Польшу, Словакию, Словению, Чехию и Эстонию.
Рисунок 1. Валовой внутренний продукт на душу населения
Коэффициент рождаемости
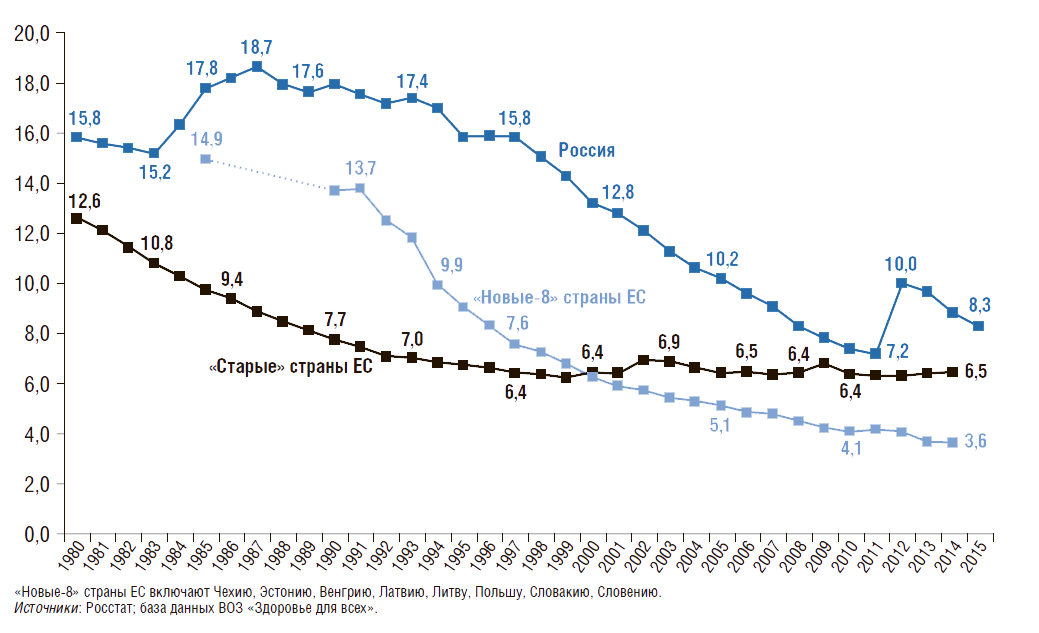
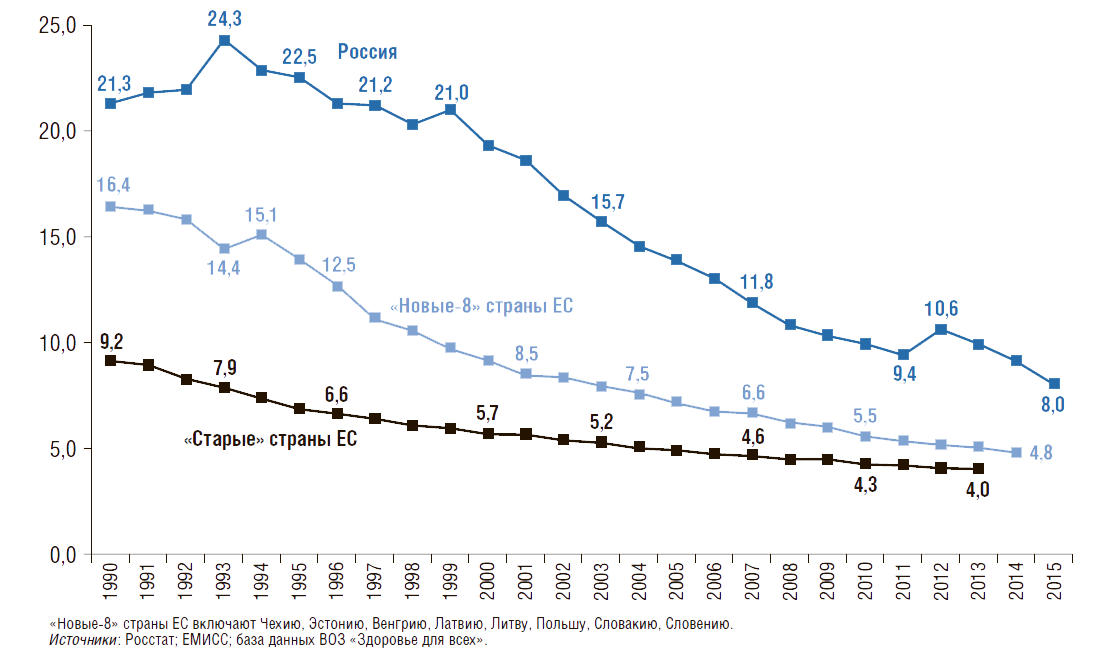
На рис. 2 показана динамика коэффициента рождаемости (число родившихся живыми на 1 тыс. населения в год) в России и в странах ЕС. В нашей стране с 1987 по 1999 г. коэффициент рождаемости уменьшился более чем в 2 раза (с 17,2 до 8,3), однако затем начал постепенно расти и достиг в 2015 г. 13,3 родившихся на 1 тыс. населения, превысив данный показатель в странах ЕС. Во многом эта положительная динамика связана с демографической политикой и мероприятиями, реализованными в национальном проекте «Здоровье» в 2005–2009 гг., а не только с увеличением числа женщин детородного возраста (Вишневский А.Г., 2008). Однако наблюдаемый в последние годы положительный рост не позволяет достичь уровня 1980 г., когда коэффициент рождаемости в нашей стране составлял 15,9. Следует отметить, что по сравнению с 1980 г. число родившихся живыми на 1 тыс. населения в год в России сократилось на 16%, а в «новых-8» странах ЕС – на 43%, в «старых» странах ЕС – на 22%. На сегодняшний день коэффициент рождаемости в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 2. Динамика общего коэффициента рождаемости в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число родившихся живыми на 1 тыс. населения
Коэффициент фертильности
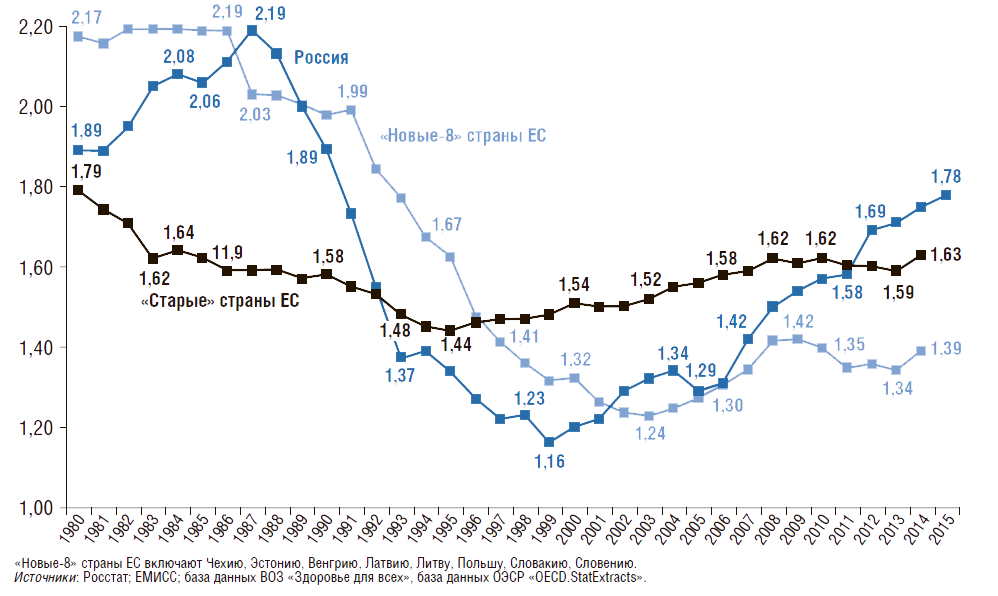
Общий коэффициент фертильности (число детей, рожденных одной женщиной репродуктивного возраста) представлен на рис. 3. Этот коэффициент показывает, сколько в среднем детей родила бы одна женщина на протяжении всего репродуктивного периода (т.е. от 15 до 50 лет) при сохранении повозрастной рождаемости на уровне того года, для которого вычисляется показатель.
В отличие от общего коэффициента рождаемости его величина не зависит от возрастного состава населения и характеризует средний уровень рождаемости в данном календарном году. Из представленных данных следует, что с конца 1980-х гг. этот коэффициент в России постепенно снижался, а с 2000 г. наметилась положительная тенденция в увеличении данного показателя до значения 1,78. Начиная с 2005 г. коэффициент фертильности растет, и в 2015 г. он был на 28% выше, чем в «новых-8» странах ЕС. Однако в России пока еще не удалось достичь уровня 1980 г. – 1,89 (снижение на 6%). За этот же период в «новых-8» странах ЕС коэффициент фертильности сократился на 36%, в «старых» странах ЕС – на 9%. На сегодняшний день коэффициент фертильности в России в 1,3 раза выше, чем в «новых-8» странах ЕС.
Рисунок 3. Динамика общего коэффициента фертильности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Среднее число детей, рожденных одной женщиной репродуктивного возраста (15–50 лет)
Чтобы обеспечить воспроизводство населения страны, коэффициент фертильности должен равняться 2,14. Снижение рождаемости в России связано с двумя факторами: с одной стороны, с распадом СССР и ухудшением социально-экономических условий для рождения второго и последующего детей, с другой – с поведенческим фактором семей, вызванным урбанизацией, ростом образовательного уровня женщин и т.д. Последний фактор имеет место в большинстве развитых стран и странах с переходной экономикой.
Коэффициент младенческой смертности
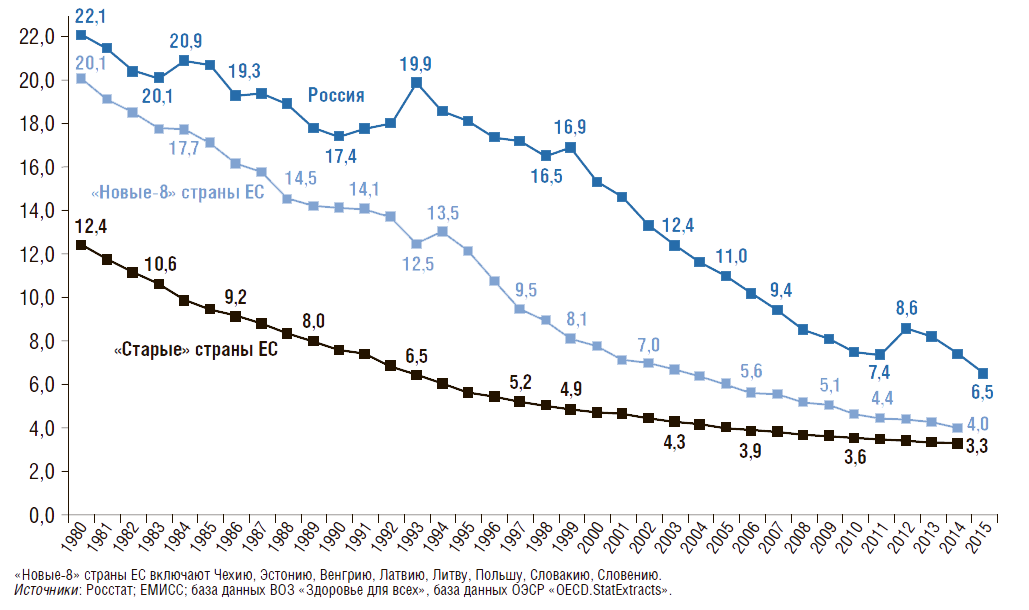
На рис. 4 представлена динамика коэффициента младенческой смертности – число умерших в возрасте до 1 года на 1 тыс. родившихся живыми. Наименьшее значение коэффициента младенческой смертности в 2015г. было в «старых» странах ЕС – 3,3. По сравнению с 1980 г. коэффициент младенческой смертности снижается во всех странах: в России – на 70%, в «новых-8» странах ЕС – на 80%, в «старых» странах ЕС – на 73%.
Рисунок 4. Динамика коэффициента младенческой смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших в возрасте до 1 года на 1 тыс. родившихся живыми
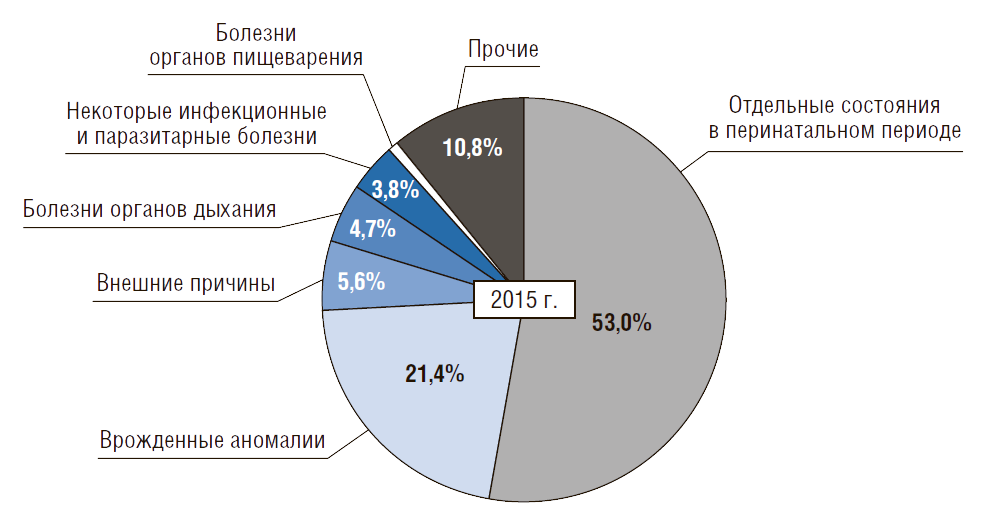
Однако в 2015 г. в России он был в 1,6 раза выше, чем в «новых-8» странах ЕС. В структуре причин младенческой смертности более 2/3 случаев смерти приходится на перинатальный период и врожденные аномалии, т.е. на заболевания, связанные со здоровьем матери (рис. 5).
Около 15% причин приходится на внешние причины, болезни органов дыхания и пищеварения, а также на инфекционные болезни.
Рисунок 5. Причины младенческой смертности в России
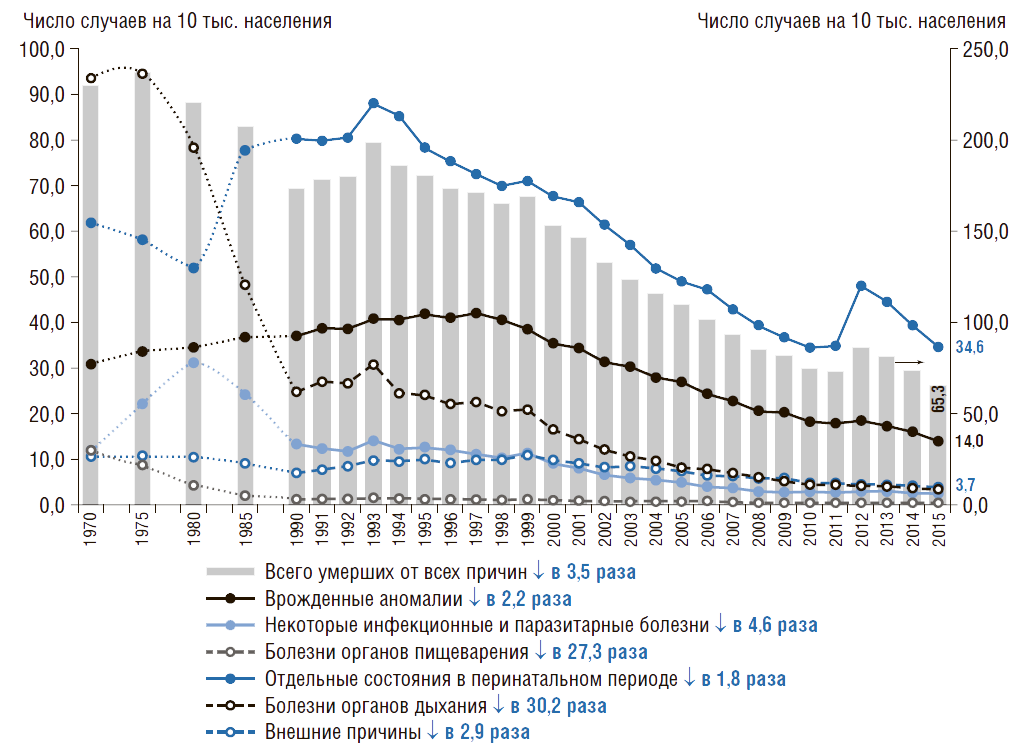
В России с 1970 по 2015 г. младенческая смертность снижается по всем классам причин смертности (рис. 6). Рассматривая причины смертности в динамике можно отметить, что наименее интенсивно снижается младенческая смертность от отдельных состояний в перинатальном периоде. С 1970 г. младенческая смертность от болезней органов дыхания снизилась в 30,2 раза, а от болезней органов пищеварения – в 27,3 раза, от инфекционных болезней – в 4,6 раза.
Рисунок 6. Динамика причин младенческой смертности в России
Коэффициент перинатальной смертности
Как уже было отмечено выше, более 50% случаев смерти в структуре причин младенческой смертности связаны с отдельными состояниями в перинатальный период. Перинатальная смертность включает случаи мертворождения, а также ранней младенческой смертности, т.е. до 7 полных суток от рождения, на 1 тыс. родившихся живыми и мертвыми. Динамика этого показателя в России, в «новых-8» и «старых» странах ЕС с 1980 г. представлена на рис. 7.
По сравнению с 1980 г. коэффициент перинатальной смертности снижается во всех странах: в России – на 47%, в «новых-8» странах ЕС – на 76%, в «старых» странах ЕС – на 48%. Однако в 2015 г. в России он был в 2,3 раза выше, чем в «новых-8» странах ЕС. На рис. 7 также виден скачок роста показателя в 2012г. Это связано с тем, что с 2012г. в России введены новые критерии, рекомендованные Всемирной организацией здравоохранения, согласно которым в статистике перинатальной смертности учитываются все плоды массой от 500 г или сроком от 22 полных недель гестации, а также новорожденные до 7 дней.
Рисунок 7. Динамика коэффициента перинатальной смертности в России, в «новых» и «старых» странах Евросоюза с 1980г.
Число умерших на 1 тыс. родившихся живыми и мертвыми
Коэффициент смертности детей по возрастным группам
В России за последние 25 лет коэффициенты смертности снижаются во всех группах детей и подростков (рис. 8). Наиболее интенсивное сокращение наблюдается в возрастных группах от 0 до 9 лет – в 2,4–2,5 раза, от 10 до 19 лет – в 1,3–1,4 раза.
Рисунок 8. Число умерших на 1 тыс. населения соответствующего пола и возраста в России
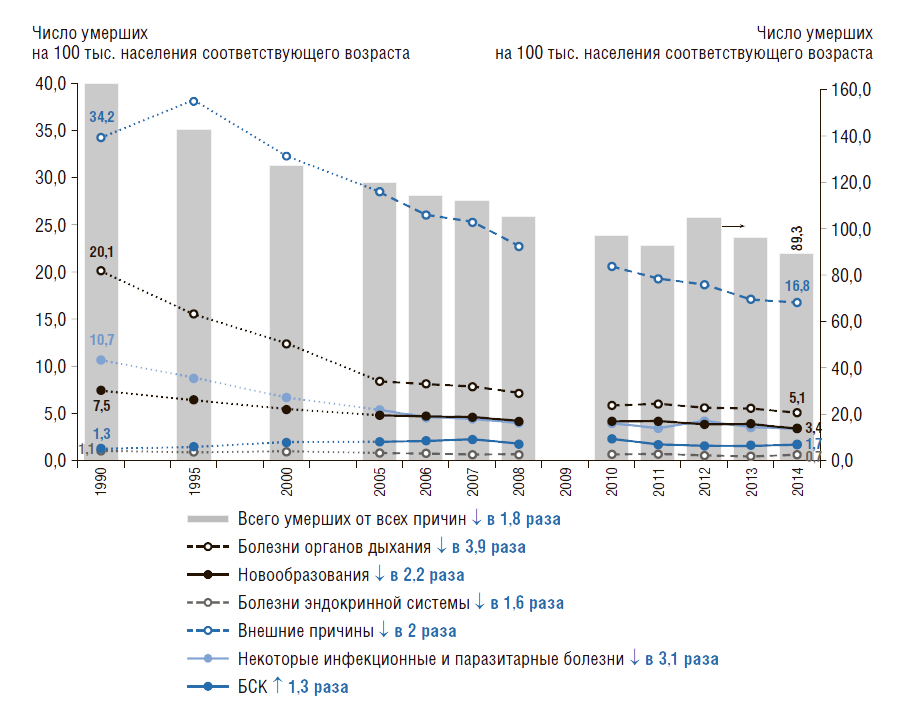
Динамика структуры причин смертности детей (в возрасте 0–14 лет) в России показана на рис. 9. Она снижается по всем причинам смертности, кроме болезней системы кровообращения, которая выросла в 1,3 раза. Сократить смертность от болезней органов дыхания удалось в 3,9 раза, от инфекционных болезней – в 3,1 раза. В 2,2 раза снизился коэффициент смертности детей от новообразований, от внешних причин – в 2 раза.
Рисунок 9. Динамика структуры причин смертности детей в России
Задача снижения смертности в возрасте до 5 лет включена в Цели развития тысячелетия. В России с 1990 по 2015 г. число умерших детей в возрасте до 5 лет снизилось более чем на 60% (рис. 10), в «новых-8» странах ЕС – на 71%, в «старых» странах ЕС – на 57%. Однако, значение данного показателя в 2015 г. в России было в 1,7 раза выше, чем в «новых-8» странах ЕС.
Рисунок 10. Динамика числа умерших детей в возрасте до 5 лет в России, в «новых» и «старых» странах ЕС с 1990г.
Число умерших в возрасте до 5 лет на 1 тыс. родившихся живыми
Показатели здоровья детей и подростков
Показатели здоровья детей (0–14 лет)
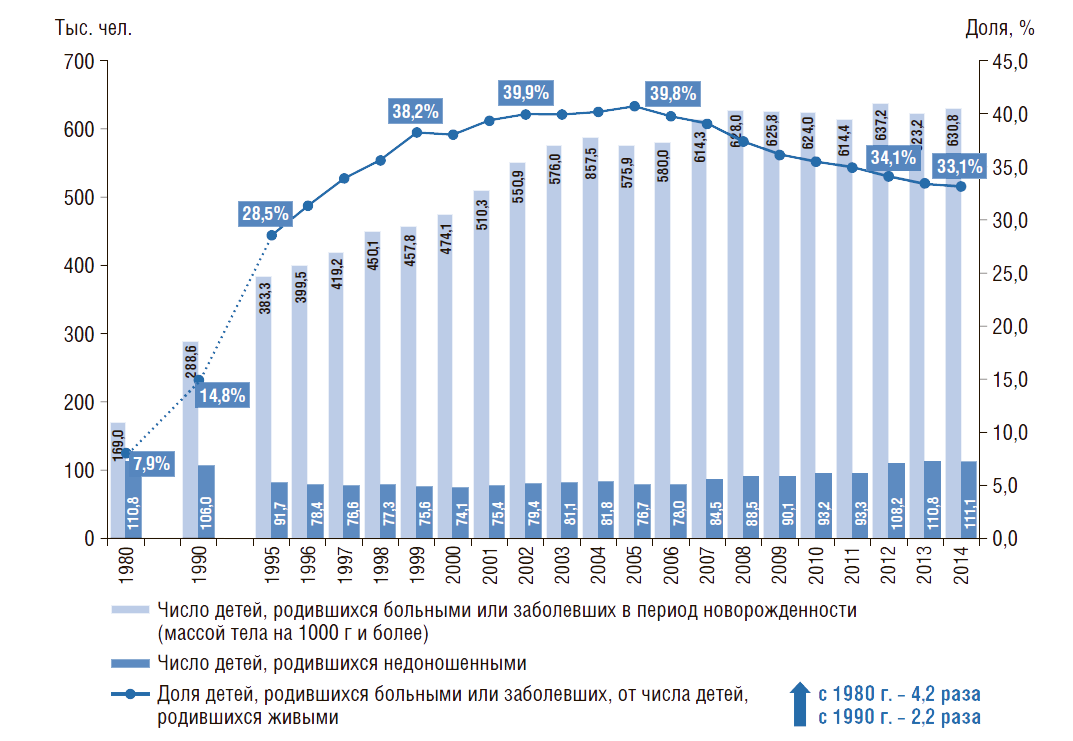
В России с 1980 по 2014 г. доля детей, родившихся больными или заболевших в период новорожденности, выросла в 4,2 раза (рис. 11). Число детей, родившихся недоношенными (темный столбик на рис. 11), за рассматриваемый период практически не изменилось. Однако в 1990-е гг. наблюдалось снижение числа детей, родившихся недоношенными, но с 2000 г. число таких детей увеличилось в 1,5 раза.
Рисунок 11. Динамика доли детей, родившихся больными или заболевших в период новорожденности в России
Первичная заболеваемость детей в России с 1990 по 2015 г. выросла практически по всем классам болезней (кроме инфекционных болезней и болезней нервной системы). Первичная заболеваемость от новообразований увеличилась в 4,6 раза, от врожденных аномалий – в 4,1 раза, от болезней костно-мышечной системы и соединительной ткани – в 4 раза, от болезней системы кровообращения – в 3,8 раза и т.п. (рис. 12).
Рисунок 12. Структура первичной заболеваемости детей (0–14 лет) в России
Число случаев на 100 тыс. детей соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Структура общей заболеваемости детей в России в 2015 г. представлена на рис. 13. Наиболее распространенным случаем заболевания среди детей является общая заболеваемость от болезней органов дыхания (54,8%), болезни органов пищеварения – 5,9%, болезни глаза – 5,4%, внешние причины – 4,7%, болезни кожи – 4,4% и т.п.
Рисунок 13. Структура общей заболеваемости детей (0–14 лет) в России в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Общая заболеваемость детей по классам болезней в России с 2005 по 2015 г. выросла на 1% (рис. 14). Наиболее интенсивный рост наблюдается от врожденных аномалий – на 27%, от болезней органов дыхания – на 12%. Также увеличилась общая заболеваемость от болезней нервной системы (на 10%), болезней уха (на 3%). С 2005 по 2015 г. общая заболеваемость сократилась по следующим классам болезней: отдельные состояния перинатального периода – на 32%, инфекционные болезни – на 17%, болезни органов пищеварения – на 15%, болезни эндокринной системы – на 10%.
Рисунок 14. Динамика общей заболеваемости детей (0–14 лет) в России
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Показатели здоровья подростков (15–17 лет)
Рисунок 15. Структура первичной заболеваемости подростков (15–17 лет) в России
Число случаев на 100 тыс. подростков соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Структура общей заболеваемости подростков в России в 2015 г. представлена на рис.16. Так же, как и среди детей, у подростков наиболее распространенным заболеванием являются болезни органов дыхания – 33,8%. По 7–10% в структуре общей заболеваемости занимают болезни костно-мышечной системы, внешние причины, болезни органов пищеварения и болезни глаза. Примерно по 5% приходится на болезни мочеполовой системы, болезни кожи и болезни нервной системы.
Рисунок 16. Структура общей заболеваемости подростков (15–17 лет) в России в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Общая заболеваемость подростков по классам болезней в России с 2005 по 2015 г. выросла на 22% (рис. 17). Рост наблюдается по всем классам болезней, кроме инфекционных. Наиболее интенсивно возросла общая заболеваемость от новообразований – на 73%, внешних причин – на 42%, болезней уха – на 39%, болезней нервной системы – на 35% и т.п.
Рисунок 17. Динамика общей заболеваемости подростков (15–17 лет) в России
Число случаев на 100 тыс. населения соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8.png)
Детская инвалидность
В структуре причин первичной детской инвалидности (0–17 лет) в России в 2015 г. преобладали психические расстройства (25,8%) и болезни нервной системы (23,9%) (рис.18).
Рисунок 18. Структура причин первичной детской инвалидности (0–17 лет) в Росси в 2015г.
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%20%D0%B2%202015%20%D0%B3..png)
Врожденные аномалии составили 17,7%, болезни эндокринной системы – 6,8%, болезни уха – 5,6%. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней представлена на рис.19.
Рисунок 19. Динамика первичной детской инвалидности (0–17 лет) в России по классам болезней
Число заболеваний, обусловивших инвалидность, на 10 тыс. детей соответствующего возраста
%20%D0%B2%20%D0%A0%D0%BE%D1%81%D1%81%D0%B8%D0%B8%20%D0%BF%D0%BE%20%D0%BA%D0%BB%D0%B0%D1%81%D1%81%D0%B0%D0%BC%20%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D0%B5%D0%B9.png)
С 2000 по 2014 г. наблюдается рост детской инвалидности от болезней эндокринной системы на 43%, от психических расстройств – на 30%, от болезней системы кровообращения – на 24%, от новообразований – на 19% и т.п. По некоторым классам болезней произошло снижение первичной детской инвалидности: внешние причины – на 60%, болезни мочеполовой системы – на 56%, болезни органов дыхания – на 52% и т.п.
Показатели, определяющие мощность педиатрической службы
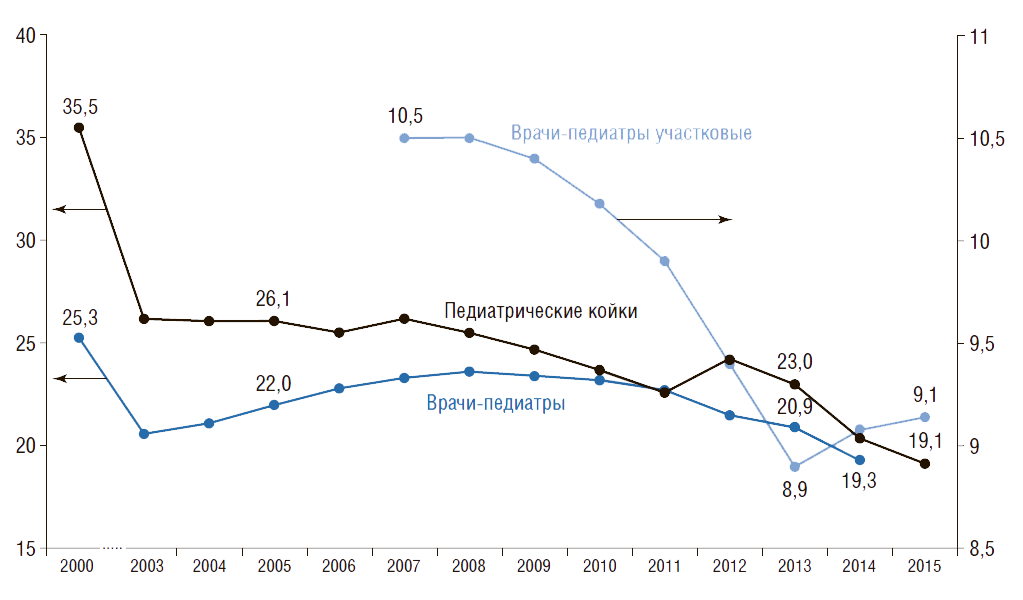
На рис.20 показана динамика показателей обеспеченности детского населения педиатрическими койками и педиатрами (с аспирантами, клиническими ординаторами, интернами), а также врачами-педиатрами участковыми. Видно, что в России с 2000 по 2015 г. обеспеченность педиатрическими койками сократилась в 1,9 раза (с 35,5 до 19,1), педиатрами – в 1,3 раза (с 25,3 до 19,3).
С 2007 г. наблюдается снижение обеспеченности детского населения врачами-педиатрами участковыми на 13% (с 10,5 до 9,1) . Сегодня число врачей-педиатров участковых в России составляет 26 тыс. Расчеты показывают, что таких врачей необходимо 36,3 тыс. Расчет сделан следующим образом: численность прикрепленного детского населения от 0 до 17 лет на одном педиатрическом участке по нормативам составляет 800 чел. Тогда врачей-педиатров участковых необходимо 36,3 тыс. <29 млн ÷ 800>, где 29 млн – численность детского населения в возрасте от 0 до 17 лет. Таким образом, в России на сегодняшний день не хватает более 10 тыс. врачей-педиатров участковых. По прогнозам Росстата (средний вариант), к 2020 г. численность детей и подростков возрастет на 1,8 млн человек, или на 7%, что усугубит дефицит врачей-педиатров участковых.
Рисунок 20. Динамика показателей работы педиатрической службы в России
Обеспеченность на 10 тыс. населения соответствующего возраста
Выводы
1. В России с 1980 по 2015 г. показатель младенческой смертности снизился на 70%, перинатальной смертности – на 47%. Однако по сравнению с «новыми-8» странами ЕС в России коэффициент младенческой смертности в 1,6 раза выше, коэффициент перинатальной смертности – в 2,3 раза выше. Это говорит о наличии существенных резервов в улучшении данных показателей.
2. В России с 1990–1991 по 2015 г. показатели первичной заболеваемости детей и подростков резко возросли практически по всем классам болезней.
3. В структуре причин детской инвалидности (0–17 лет) преобладают психические расстройства (26%) и болезни нервной системы (24%). Эти причины являются предотвратимыми и управляемыми методами своевременной профилактики, лечения и реабилитации.
4. В России с 2000 по 2015 г. факторы, определяющие мощность педиатрической службы сократились: обеспеченность детского населения педиатрами – в 1,3 раза, педиатрическими койками – в 1,9 раза. С 2007 г. обеспеченность врачами-педиатрами участковыми сократилась на 13%. Сегодня их дефицит превысил 10 тыс. врачей от установленных нормативов
5. Для улучшения показателей здоровья детей и подростков необходимо предпринять меры по совершенствованию работы педиатрической службы – привести мощности педиатрической службы в соответствие с потребностями детского населения в профилактической и медицинской помощи.
Источник