Клинико — патогенетическая характеристика неревматического миокардита. БАДЫ в лечении миокардитов. Причины. Как помочь?
Мацкевич С.А.
БелМАПО, МОКБ, Беларусь
Миокардиты — характеристика
За последнее десятилетие многими исследователями отмечается рост некоронаро-генных заболеваний миокарда среди всех сердечно-сосудистых болезней и связанная с ними высокая временная и стойкая нетрудоспособность. Особое место среди всех некоронаро-генных заболеваний занимают миокардиты.
Миокардит — это заболевание сердца, чаще всего индуцированное инфекцией. Миокард поражается практически при любых инфекциях, в том числе при вирусных и паразитарных заболеваниях. По данным литературы, особой кардиотропностью обладает вирус Коксаки В. У 24-33% больных миокардит может протекать клинически латентно и поэтому не регистрироваться, что не позволяет иметь точные данные об абсолютной частоте миокардитов. Миокардитом болеют, в основном, лица молодого трудоспособного возраста. Средний возраст больных 30-40 лет.
Актуальность изучения состояния миокарда при миокардите определяется снижением насосной функции сердечной мышцы, носящее часто значительный и необратимый характер, приводящее к тяжелой недостаточности кровообращения, кардиомегалии и сложным нарушениям ритма и проводимости, тяжелые морфологические изменения, что может приводить к инвалидности и смерти в молодом возрасте. Несмотря на различие причинных факторов, в миокарде развивается сложная морфологическая картина, характеризующаяся сосудистой реакцией, повреждением кардиомиоцитов, дезорганизацией соединительной ткани, клеточной инфильтрацией. Патологический процесс заканчивается фибропластической реакцией с исходом в кардиосклероз, миокардитический кардиосклероз. Признаками миокардитического кардиосклероза считается сохранение в течение 12 месяцев и более после перенесенного миокардита патологических изменений ЭКГ, органический характер которых подтверждается функциональными пробами.
От острого миокардита умирает 1-7% больных, у молодых людей миокардит является причиной внезапной смерти в 17-21% случаев, непосредственная причина внезапной смерти при миокардите — сердечная недостаточность и нарушения ритма. В настоящее время в мире сердечной недостаточностью страдают около 20 млн. человек, и более 1 млн. новых случаев хронической сердечной недостаточности диагностируется ежегодно, трехлетняя выживаемость составляет около 50%. В 8-13% случаев причиной сердечной недостаточности является миокардит.
Несмотря на значительное количество клинических и экспериментальных исследований, вопросы патогенеза и терапии миокардитов остаются недостаточно изученными (Теодори И.М. и др. 1974 г, Максимов В.А. 1979 г, Schulthelis 1993 г, Папеев Н.Р., Мравян С.Р. 1998 г). До конца не выяснен вклад инфекционных агентов в возникновении миокардита и подлежит дальнейшему изучению. Широко обсуждается роль иммунных механизмов в поражении сердечной мышцы, предпринимаются попытки определения наиболее информативных иммунологических показателей для оценки патогенетической роли нарушений иммунного ответа у больных миокардитом. При отклонении иммунных реакций от нормы снижается защитная функция иммунной системы, что приводит к различным повреждениям тканей и органов. По некоторым литературным данным иммунологические нарушения при миокардите включают в себя расстройства всех звеньев иммунитета (клеточного, гуморального и неспецифического звена иммунитета — фагоцитоза).
Классификация миокардитов
При постановке диагноза миокардита в Беларуси пользуются рекомендациями NYHA (1973.1979), дополненными M.Take и соавт. (1981) и Ю.К. Новиковым (1988). Общепринятых патогенетических принципов классификации миокардитов нет. Однако традиционно по патогенетическому признаку можно выделить 3 формы миокардитов: инфекционные миокардиты и инфекционно-токсические миокардиты; аллергические миокардиты (иммунные); токсикоаллергические миокардиты. Примерами инфекционного и инфекционно-токсического миокардита служат миокардиты при дифтерии, скарлатине, гриппе, инфекции Коксаки.
Примерами аллергического (иммунного) миокардита служат миокардиты при системных заболеваниях. В эту группу входят инфекционно-аллергический миокардит, лекарственный миокардит, сывороточный миокардит и другие.
Примерами токсико-аллергических миокардитов служат миокардиты при тиреотоксикозе, уремии и алкогольном поражении сердца.
По распространенности процесса различают очаговые миокардиты и диффузные миокардиты. По течению: острые миокардиты, подострые миокардиты, рецидивирующие миокардиты, хронические миокардиты, абортивные миокардиты.
По клиническим вариантам: малосимптомный миокардит; псевдокоронарный миокардит; декомпенсационный миокардит; аритмический миокардит; тромбоэмболический миокардит; псевдоклапанный миокардит; смешанный миокардит. Выделение этих форм позволяет проводить дифференциальную диагностику с целым рядом заболеваний сердечно-сосудистой системы.
Наиболее часто встречается инфекционный миокардит, о котором в дальнейшем мы и будем говорить.
Патогномоничных клинических симптомов инфекционного миокардита не существует. Симптоматика миокардита во многом определяется этиологией, распространенностью и глубиной процесса. Клиническая картина миокардита зависит от степени поражения миокарда, варьируя от малосимптомного течения до тяжелой сердечно-сосудистой недостаточности, сложных нарушений ритма и проводимости, и внезапной смерти.
Диагностика миокардита
Правильный диагноз можно установить только при сопоставлении результатов клинико-электрокардиографического исследования, данных эхокардиографии.
К основным клиническим проявлениям миокардита относят боли в области сердца, отмечающиеся у 62-80% больных, сердцебиение (23-48%), тахикардию (45-80%>), чувство нехватки воздуха, одышку (50-60%), ослабление 1 тона (40-80%) и систолический шум над верхушкой (43-63%), увеличение размеров сердца (13-72%), артериальную гипотонию, недостаточность кровообращения, выраженную общую слабость. Могут наблюдаться экстрасистолы, пароксизмальная тахикардия, мерцательная аритмия и фибрилляция желудочков. В большинстве случаев клиническая картина миокардита определяется лишь отдельными из перечисленных симптомов. У 24-33% больных миокардит может протекать бессимптомно. Артериальное давление зависит от степени поражения миокарда и активности периферических компенсаторных механизмов. При тяжелом поражении сердечной мышцы систолическое давление снижается, а диастолическое повышается. При незначительном поражении миокарда и в случае достаточной периферической компенсации систолическое давление повышается, а диастолическое либо повышается, либо существенно не меняется. Электрокардиографические изменения (ЭКГ) при миокардите неспецифичны, поскольку совпадают с таковыми при многих заболеваниях сердца. Миокардиты сопровождаются ЭКГ изменениями в большинстве случаев, однако полной корреляции между тяжестью изменений миокарда и электрокардиографическими изменениями нет. Распространенность и глубина изменений миокарда часто бывает значительно большей, чем это можно предполагать на основании ЭКГ. Стойкое сохранение или прогрессирование на серийных ЭКГ изменений зубца Т и сегмента ST принято расценивать как признаки миокардита. Нарушения возбудимости и проводимости, появившиеся во время инфекционного заболевания, всегда свидетельствуют о присоединившемся миокардите.
При тяжело протекающем диффузном миокардите изменения ЭКГ выявляются всегда, тогда как при небольшом очаге поражения ЭКГ может оставаться нормальной. Даже в случае летального исхода данные ЭКГ могут находиться в пределах нормы.
Острый миокардит может стать причиной развития крупных очагов некроза миокарда и вызывать клиническую картину инфаркта миокарда с характерными изменениями на ЭКГ и активности миокардиальных ферментов крови. Рутинные лабораторные методы исследования в диагностике М считаются малоинформативными и не отличаются специфичностью.
Основным содержанием эхокардиографического исследования при миокардитах является выявление признаков нарушения сократительной функции миокарда, увеличения полостей сердца, иногда до кардиомегалии, дисфункции клапанов.
Общим доказательством поражения миокарда являются признаки нарушения его функций: сократимости, автоматизма, возбудимости и проводимости. Нарушение первой из них является главным для диагностики поражения миокарда, поскольку изменения других функций могут носить функциональный характер. О нарушении сократимости миокарда можно судить, прежде всего, на основании клинических данных: расширение сердца за счет мышечной дилятации; глухость тонов; появление функциональных, чаще систолических, шумов; маятникообразный ритм или ритм галопа; признаки сердечной или сосудистой недостаточности. Имеет значение также снижение толерантности к физической нагрузке.
Результаты эндомиокардиальной биопсии подтверждают клинический диагноз миокардита лишь в 17-37% случаев. Это связано с тем, что миокардит чаще имеет очаговый характер. Причем величина очагов варьирует в широких пределах, а типичные морфологические изменения — лимфоцитарные инфильтраты и некрозы — наблюдаются в миокарде только в острый период.
При миокардите чаще всего поражаются левый желудочек сердца и предсердия, реже — правый. В воспалительный процесс могут вовлекаться все три слоя сердечной стенки. Чаще всего поражается миокард, довольно часто — перикард, реже — эндокард. Какой слой будет вовлечен в первую очередь, зависит прежде всего от вида возбудителя инфекции.
Исходы миокардита:
- выздоровление;
- переход острого миокардита в хронический, рецидивирующий;
- миокардитический кардиосклероз;
- дилатационная кардиомиопатия (ДКМП);
- внезапная смерть.
Лечение миокардита с помощью БАД
В лечении миокардитов хороший терапевтический эффект дают БАДы. Применять их можно не только в острый период, но и при отсутствии остроты процесса. Главный компонент лечения — ликвидация инфекционного фактора. Патогенетическое лечение миокардитов направлено на воспалительные, аутоиммунные и аллергические процессы, воздействие на метаболизм миокарда. Лечение острого миокардита, подострого и обострения хронического:
1. По д’Арко, Моринда — обладают антибиотическим, антигрибковым, антивирусным, антипаразитарным действием. Механизм антимикробного действия связан со способностью усиливать снабжение кислородом клеток и увеличивать количество лейкоцитов крови, что способствует уничтожению бактерий, вирусов и грибов. Исследования данных препаратов показали также их существенное противовоспалительное действие, центральное анальгетическое действие. Рекомендуемые для лечения миокардитов дозы: по 2 капсулы 3 раза в день в течение одной недели, затем — по 2 капсулы 2 раза в день до трех недель.
2. Эхинацея либо Уна де Гато. Водорастворимые полисахариды, входящие в состав данных препаратов, стимулируют клеточную иммунную систему, жирорастворимые полисахариды — усиливают фагоцитоз. Данные БАДы эффективны в борьбе с широким спектром вирусов, бактерий, грибов и простейших; способствуют очищению крови от токсинов, значительно активизируют фагоцитоз. Входящий в состав астрагал усиливает выработку интерферона, способствуя сопротивляемости организма вирусным инфекциям. Максимум фагоцитарной активности — 10 -14 дней, в связи с чем лечение проводится в течение 2 недель каждого месяца до 6 месяцев по 1 капс. в день. Применять данные иммуномодуляторы желательно после того, как закончится курс лечения противовоспалительными БАДами, поскольку в остром периоде миокардита происходит значительная активация гуморального звена иммунитета, а БАДы усиливают иммунитет, и дальнейшая активация гуморального иммунитета может привести к аутоиммунизации. Рекомендуется проведение иммунокоррегирующей терапии под контролем иммунограммы больного. Показано применение иммуномодуляторов до 2 лет от начала острого процесса. Если же рецидивы заболевания частые, то лечение продлевается по необходимости на более длительный срок.
3. Боярышник Плюс — избирательно расширяет коронарные сосуды, улучшает снабжение миокарда кислородом, обладает антиаритмическим действием, усиливает действие сердечных гликозидов (что особенно хорошо при мерцательной аритмии), обладает мягким диуретическим действием, показанным при сердечной недостаточности. Доза препарата — 1 капсула 2-3 раза в день, длительно. Однако нужно учитывать то, что при миокардитах может быть гипотония, в некоторых случаях значительная (артериальное давление может быть 90-80/ 40-30 мм рт ст.), и применение боярышника в таких случаях противопоказано, поскольку он снижает уровень АД. Эйт также обладает седативным действием, оказывает мягкое противовоспалительное, болеутоляющее, диуретическое действие. Не вызывает гипотонии, поэтому более предпочтителен при нормальном или сниженном уровне АД. Доза препарата: по 1 капсуле 2 раза в день либо по 2 капсулы на ночь.
4. При миокардитах важно проведение энтеросорбцин. БАД Локло хорошо адсорбирует токсические вещества, уменьшая интоксикацию. Но его с осторожностью нужно применять при сердечной недостаточности, поскольку при применении Локло показано потребление достаточного количества жидкости, что нежелательно при наличии признаков сердечной недостаточности. В таких случаях дозу препарата можно уменьшить до 1 чайной ложки, то есть на половину. Локло можно назначать по 2 курса в год.
5. Витаминные комплексы: Мега-Хел, Ти Эн Ти, витамин Е, обладающие антиоксидантным, антиаритмическим действием (дозы обычные). Можно назначать витаминно-минеральный Суперкомплекс по 1 таблетке 2 раза в день до 3 месяцев.
Кроме проводимого в острый период лечения, показано также противорецидивное лечение — 2 раза в год при отсутствии признаков обострения процесса (начало осени и в период: конец зимы — начало весны). Лечение проводится противовоспалительными препаратами: д’Арко либо Моринда по 2 капсулы 2 раза в день в течение 3 недель с применением витаминно-минеральных комплексов и седативных сборов, перечисленных выше.
При миокардитическом кардиосклерозе — исходе миокардита не показано проведение противовоспалительной терапии. Однако, желательно назначение иммуномодуляторов, витаминно-минеральных комплексов, седативных препаратов, Локло — 2 курса в год, антиоксидантов.
Применение данной схемы лечения больных миокардитом показало хороший терапевтический эффект с коррекцией иммунограммы больных.
Данная схема лечения не окончательная, возможны дополнения при более длительном клинико-иммунологическом мониторинге состояния больных.
Источник
ДИАГНОСТИКА И ЛЕЧЕНИЕ миокардита
Миокардит — это клинический синдром, для которого характерно множество возможных причин и проявлений. Полагают, что вирусная инфекция является самой частой причиной миокардита, но аналогичные изменения могут вызывать и другие инфекционные и неинфекционны
Миокардит — это клинический синдром, для которого характерно множество возможных причин и проявлений. Полагают, что вирусная инфекция является самой частой причиной миокардита, но аналогичные изменения могут вызывать и другие инфекционные и неинфекционные факторы, воздействие которых приводит к воспалительной инфильтрации между кардиомиоцитами.
Весьма разнообразны не только причинные факторы этого патологического состояния, но и его проявления. Диагноз ясен при наличии ярких и характерных признаков острой дисфункции сердца, возникшей в связи с вирусным заболеванием, но при стертой клинической картине диагностика миокардита представляет собой весьма сложную задачу.
Определение. Миокардит — это такое патологическое состояние, при котором в миокарде протекает активный воспалительный процесс с некрозом и дегенеративными изменениями кардиомиоцитов; патоморфологическая картина отличается от изменений, наблюдаемых при инфаркте. Наблюдается гибель клеток и фиброз. Воспалительная инфильтрация может быть представлена любым типом иммунных клеток, при этом гистологическая природа воспалительной реакции нередко указывает на этиологический фактор.
Заболеваемость. Трудно назвать точные цифры, касающиеся миокардита, т. к. это патологическое состояние весьма гетерогенно: в ряде случаев оно протекает скрыто и поэтому не попадает в поле зрения врачей; его хроническая форма может привести к дилатационной кардиомиопатии с манифестацией через много лет после начала заболевания.
Миокардит обнаруживается в 1—4% случаев рутинных аутопсий. В Европе и Северной Америке вирусные инфекции считаются самой частой причиной миокардитов. Кардиальная патология, по некоторым оценкам, развивается в 5% всех случаев вирусных заболеваний; при этом клинически выраженное поражение сердца, согласно крупным исследованиям, наблюдается в 0,5—5,0% случаев.
На заболеваемость оказывают влияние экстремальные факторы, среди которых возраст, а также беременность и время года. Частота миокардита высока у грудных младенцев, второй пик приходится на подростковый возраст.
Этиология. Воспалительная реакция в миокарде может возникать от ряда различных воздействий, повреждающих кардиомиоциты (см. табл.). Вирусные инфекции считаются наиболее частой причиной возникновения миокардита.
Механизмы повреждения кардиомиоцитов при вирусных инфекциях активно исследуются: в настоящее время полагают, что вирусы изменяют антигены, экспрессируемые кардиомиоцитами, поэтому, кроме непосредственной репликации возбудителя, на эти клетки оказывает повреждающее воздействие постоянно текущая клеточная иммунная реакция.
Если это так, то иммунная реакция у данного больного определяет клинические проявления инфекции.
Вирусы Коксаки А и В, энтеровирусы и вирусы гриппа — наиболее частые этиологические факторы миокардита. Приблизительно у 25—40% пациентов, инфицированных ВИЧ (вирусом иммунодефицита человека), наблюдаются признаки дисфункции сердца, которая в 10% случаев проявляется клинически.
В последнее время находит все большее признание тот факт, что патология сердца может развиваться и как отдаленное осложнение лучевой терапии, при этом повреждаются миокард, клапаны или артерии — иногда через много лет после облучения. Более совершенные методики лучевой терапии призваны защитить от таких осложнений.
Патоморфология. Непосредственное воздействие ионизирующего облучения, влияние токсина (например, при дифтерии) или реакции аутоиммунного типа (такой как при инфекции Mycoplasma pneumoniae) способны привести к повреждению кардиомиоцитов и вызвать сердечную недостаточность и нарушения ритма, при этом клиническая картина зависит от степени повреждения.
Воспаление придает миокарду бледный оттенок с редкими мелкими кровоизлияниями. При микроскопии выявляется нарушение структуры мышечных волокон из-за интерстициального отека и изолированных очагов некроза. Воспалительный инфильтрат обычно представлен лимфоцитами.
В зависимости от этиологического фактора могут обнаруживаться более специфические гистологические признаки — такие как неказеозная гранулема при саркоидозе (см. рис. 1). В дальнейшем часто происходит полное разрешение процесса без остаточного фиброза, но в некоторых случаях наблюдается фокальное заживление с интерстициальным фиброзом.
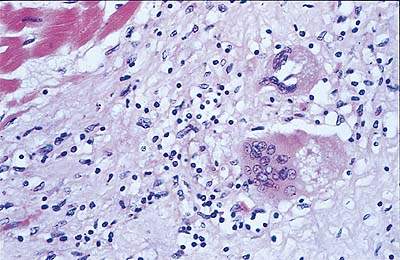 |
| Рисунок 1. Препарат биопсии миокарда при саркоидозе (окраска гематоксилином и эозином): видна воспалительная лимфоцитарная инфильтрация и неказеозная гранулема |
Клинические признаки. Клинические проявления очень разнообразны и зависят от степени дисфункции сердца и от природы этиологического фактора.
Вирусному миокардиту может предшествовать продромальная фаза с гриппоподобными симптомами, лихорадкой, болями в мышцах и суставах и высыпаниями. Между проявлением этих признаков и возникновением симптомов сердечной патологии может пройти от нескольких недель до нескольких лет. Вирус Коксаки представляется самым кардиотоксичным, особенно у детей.
Поражение миокарда впервые проявляется в виде утомляемости, одышки, болей в груди и сердцебиения, иногда в виде обмороков. Эти симптомы объясняются недостаточностью систолы и повреждением проводящей системы.
Боль в груди может быть связана с положением тела и с движениями, что говорит о возможности перикардита. В тяжелых случаях наблюдается острая недостаточность левого или правого желудочка и кардиогенный шок. Из-за нарушений сердечного ритма может возникнуть внезапная смерть.
При физикальном обследовании выявляются признаки сердечной недостаточности: тахикардия (в классических случаях она выражена больше, чем можно было бы объяснить лихорадкой), ритм галопа, а в более тяжелых случаях — отек легких или периферические отеки. Размеры сердца обычно нормальные, может выслушиваться шум митральной регургитации. Иногда развивается фибрилляция предсердий. В некоторых случаях можно услышать шум трения перикарда.
Диагностика. Не существует специфических клинических признаков, на основании которых можно было бы поставить данный диагноз. Сочетание острого инфекционного заболевания и симптомов патологии миокарда дает основание заподозрить миокардит.
О патологии миокарда можно судить на основании данных ЭКГ (см. рис. 2), рентгенографии органов грудной клетки, эхокардиографии и определения уровня кардиальных ферментов. Патологические признаки на ЭКГ наблюдаются часто в виде неспецифических изменений сегмента SТ и зубца Т.
При рентгенографии органов грудной клетки выявляются признаки отека легочной ткани, сердце может быть увеличено. При эхокардиографии нередко обнаруживается дисфункция левого желудочка, причем это изменение может носить регионарный, а не диффузный характер. Неспецифические показатели воспаления: лейкоцитоз, скорость оседания эритроцитов и С-реактивный белок — также помогают поставить диагноз.
Наличие острой вирусной инфекции подтверждается при анализе мазков из зева, кала, а также на основании серологических тестов (которые могут выявить четырехкратное увеличение титра антител). Иногда удается выделить возбудитель из жидкости, взятой из полости перикарда.
Среди более сложных методов исследования можно отметить сканирование с галлием-67, которое способно выявить активный воспалительный процесс.
Некоторые специализированные центры пропагандируют биопсию миокарда.
Лечение миокардита проводится с целью:
- поддержания насосной функции сердца и снижения риска прогрессирования сердечной недостаточности,
- борьбы с аритмией,
- выявления и ликвидации источников токсичности.
В идеале всех больных с подозрением на поражение миокарда следует помещать в стационар и следить, насколько эффективно проводимое лечение.
Общие поддерживающие мероприятия включают постельный режим и ограничение физической активности. Эксперименты на животных ясно показали, что физическая нагрузка во время острого миокардита вредна; в период выздоровления надо рекомендовать больным ограничение занятий спортом. Это важно, учитывая, что многие пациенты, страдающие данным заболеванием, молодые люди.
В острой фазе миокардита за состоянием больных необходимо тщательно наблюдать. При застойной сердечной недостаточности эффективно обычное лечение диуретиками и ингибиторами ангиотензин-превращающего фермента, а также антикоагулянтная терапия — когда имеются признаки эмболии периферических или легочных сосудов, тяжелая желудочковая недостаточность или фибрилляция предсердий.
В некоторых случаях наблюдается клиническая картина кардиогенного шока и низкого желудочкового выброса — при этом необходима адекватная интенсивная терапия.
Может возникать аритмия, требующая специфической терапии. Изредка появляется необходимость во временном или постоянном вживлении искусственных водителей ритма. Общепризнанно, что после миокардита повышается риск внезапной кардиальной смерти, особенно у молодых пациентов.
Специфическая терапия, направленная на причинный фактор, носит ограниченный характер. Поскольку в большинстве случаев миокардит развивается на фоне вирусных инфекций и в его основе лeжaт иммунологические реакции, то в некоторых исследованиях изучалась роль антивирусной и иммунодепрессивной терапии. Многие из этих исследований плохо контролировались, и их результаты оказались неубедительными. В настоящее время нет четких данных, на основании которых можно было бы рекомендовать иммуномоделирующую терапию.
Лучше всего не назначать нестероидные противовоспалительные препараты, так как, по данным некоторых экспериментов на животных, при их применении усиливается повреждение сердца.
Большинство пациентов полностью выздоравливают без признаков остаточной кардиальной дисфункции. Эхокардиография позволяет точно и неинвазивно оценивать функцию сердца, и, по крайней мере пока работа сердца не вернется к норме, все больные должны получать ингибиторы ангиотензин-превращающего фермента.
При остаточной дисфункции миокарда требуется непрерывное лечение и наблюдение специалиста, так как в небольшом проценте случаев заболевание рецидивирует. Часто причинный фактор не удается выяснить, но когда он известен, необходимо его адекватным образом устранить.
Раджеш К. Харбанда, член Королевской коллегии врачей, Британский фонд по исследованиям сердца
Хауэрд Свонтон, доктор медицины, член Королевской коллегии врачей Больница Мидлсекса
Источник