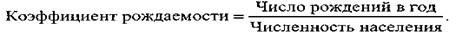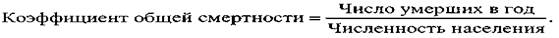Показатели здоровья населения
В настоящее время различают здоровье населения (общественное здоровье) и здоровье индивида (индивидуальное здоровье).
Индивидуальное здоровье — здоровье отдельного человека. Его оценивают по персональному самочувствию, наличию или отсутствию заболеваний, физическому состоянию и т.д.
Групповое здоровье — здоровье отдельных сообществ людей: возрастных, профессиональных и т.д.
Общественное здоровье отражает здоровье индивидуумов, из которых состоит общество, но не является суммой здоровья индивидуумов. Даже ВОЗ до сих пор не предложило краткого и емкого определения общественного здоровья. «Общественное здоровье — такое состояние общества, которое обеспечивает условия для активного продуктивного образа жизни, не стесненного физическими и психическими заболеваниями, т.е. это то, без чего общество не может создавать материальные и духовные ценности, это и есть богатство общества» (Ю.П.Лисицин).
Потенциал общественного здоровья — мера количества и качества здоровья людей и его резервов, накопленных обществом.
Индекс общественного здоровья — соотношение здорового и нездорового образа жизни населения.
Эксперты ВОЗ при выработке стратегии «здоровье для всех в XXI веке» выбрали такие показатели общественного здоровья: % ВВП, идущий на здравоохранение; доступность первичной медико-санитарной помощи; обеспеченность населения безопасным водоснабжением; % лиц, подвергнутых иммунизации от инфекционных болезней; состояние питания детей, в частности, % детей, родившихся с низкой массой тела (
Показатели естественного движения населения.Рождаемость и смертность населения исчисляется на основе регистрации каждого случая рождения и смерти в отделах записи актов гражданского состояния (ЗАГС). Рождение и смерть регистрируются на специальных бланках «Акт о рождении», «Акт о смерти», которые, в свою очередь, составляются на основании «Справки о рождении» и «Врачебном свидетельстве о смерти».
Показатель (коэффициент) рождаемости — число рождений в год, приходящихся на 1000 чел.:
Средний показатель рождаемости — 20-30 детей на 1000 чел.
Показатель (коэффициент) общей смертности — число умерших в год на 1000 чел.:
Средний показатель смертности 13. 16 умерших на 1000 чел. Если смертность в старческом возрасте является следствием физиологического процесса старения, то смертность детей есть явление патологическое.
Детская смертность является показателем социального неблагополучия, неблагополучия здоровья населения.
Уровни детской смертности в течение 1-го года жизни также неравномерны: наиболее высокая смертность приходится на 1-й месяц жизни, а в 1-м месяце — на 1-ю неделю.
Особое внимание уделяется следующим показателям детской смертности (на 1000 чел.):
Термин «перинатальная смертность» означает смертность вокруг родов. Различают антанатальную смертность (до родов), интранатальную смертность (в родах), постнатальную смертность (после родов), неонатальную (в течение 1-го месяца жизни) и раннюю неонатальную (в течение 1-й недели жизни) смертности. Антанатальная и интранатальная смертности составляют мертворождаемость.
Основными причинами перинатальной смертности являются родовые травмы, врожденная аномалия развития, асфиксия и т.д. На уровень перинатальной смертности влияют следующие факторы: социально-биологические (возраст матери, ее состояние во время беременности, наличие абортов в анамнезе, число предыдущих родов и т.д.), социально-экономические (условия труда беременной, материальное положение, семейное положение, уровень и качество медицинской помощи беременным и новорожденным).
На показатели детской смертности, как показали исследования, влияют следующие группы факторов: социально-экономические и определяемый ими образ жизни, политика в области здравоохранения, охрана здоровья женщин и детей, специфические методы борьбы с детской смертностью, следующие из ее медико-социальных причин.
Младенческая смертность является важнейшим показателем здоровья населения (смертность детей в возрасте до 1 года, рассчитываемая на 1000 рожденных живыми в течение одного года). Она определяет большую половину детской смертности, влияет на все демографические показатели. Низкий показатель младенческой смертности составляет 5. 15 детей на 1000 чел. населения, средний — 16. 30, высокий — 30. 60 и более.
Естественный прирост населения — разность между рождаемостью и смертностью населения из расчета на 1000 чел. населения. В настоящее время в странах Европы наблюдается снижение естественного прироста населения за счет снижения рождаемости.
Средняя продолжительность предстоящей жизни — число лет, которое в среднем предстоит прожить данному поколению родившихся или числу сверстников определенного возраста, если предположить, что на всем протяжении их жизни смертность будет такой же, как в год исчисления. Как следует из определения, этот показатель рассчитывается по данным возрастной смертности с применением специальных таблиц смертности и статистических методик исчисления. В настоящее время высоким показателем считается 65. 75 лет и более, средним 50. 65 лет и низким 40. 50 лет.
Показателем постарения населения является доля лиц 60 лет и старше. Высоким постарением населения считается, если такая возрастная категория составляет 20% населения и более, умеренным постарением — 5. 10%, низким — 3. 5%.
Показатели механического движения населения.Механическое движение населения — передвижение (миграция) отдельных групп людей из одного района в другой или за пределы страны. К сожалению, за последние годы в пределах отечества вследствие социально-экономической нестабильности, межнациональных конфликтов миграционные процессы приняли стихийный характер, стали все более распространенными. Механическое движение населения оказывает большое влияние на санитарное состояние общества. Вследствие передвижения значительных масс людей создается возможность распространения инфекций. Мигранты являются одним из основных объектов социальной работы.
Показатели заболеваемости.Различают собственно заболеваемость — вновь возникшее заболевание в данном году и распространенность заболевания (болезненность) — заболевания, вновь возникшие в данном году и перешедшие из предыдущего года на данный момент. Виды заболеваемости следующие: общая заболеваемость, заболеваемость с временной утратой трудоспособности, инфекционная заболеваемость и т.д. Заболеваемость населения показывает уровень, частоту, распространенность всех болезней вместе взятых и каждой в отдельности среди населения в целом и его отдельных группах по возрасту, полу, профессии и т.д.
Показатели заболеваемости определяются соответствующей цифрой на 1000, 10000 или 100 000 чел. населения.
Заболеваемость имеет важнейшее значение в изучении состояния здоровья населения. Заболеваемость изучается на основании анализа медицинской документации амбулаторно-поликлинических и стационарных учреждений: листков нетрудоспособности; карт больных, выбывших из стационара; статистических талонов для регистрации уточненных диагнозов; экстренных извещений об инфекционных заболеваниях; свидетельств о смерти и т. д. Изучение заболеваемости включает в себя также количественную (уровень заболеваемости), качественную (структуру заболеваемости) и индивидуальную (кратность перенесенных за год заболеваний) оценку. Существуют методы изучения заболеваемости по данным обращаемости, по данным медицинских осмотров и причинам смерти.
В настоящее время происходит преобразование структуры смертности и заболеваемости: если в прошлом наиболее распространенными заболеваниями были инфекционные (именно они составляли главную причину смертности населения), то сейчас преобладают неинфекционные, т.е. хронически протекающие заболевания — сердечно-сосудистые, онкологические, травмы, нейропсихические, эндокринные заболевания. Это связано с достижениями медицины в борьбе с массовыми инфекционными заболеваниями: вакцинацией, мерами по охране труда и внешней среды (ликвидация природных очагов малярии, чумы и т.д.), санитарным просвещением и т.д.
На первом месте по причинам смерти стоят сердечно-сосудистые заболевания, затем онкологические заболевания, и, наконец, травмы. В нашей стране сердечно-сосудистые заболевания занимают первое место среди причин инвалидности.
Изменению характера заболеваемости способствует быстрое изменение образа жизни, приводящее к нарушению адаптации человека в окружающей среде. Возникла теория болезней цивилизации. Хронические неэпидемические болезни возникают потому, что цивилизация (в частности, урбанизация) приводит к бурному нарастанию темпов жизни, вырывает человека из привычных для него условий жизни, к которым он приспосабливался в течение многих поколений, и человек остается беззащитным перед темпами и ритмами современной жизни. В результате биологические ритмы человека, его способности к адаптации перестают соответствовать ритмам социальным, т.е. современные заболевания, например сердечно-сосудистые, сторонники теории болезней цивилизации рассматривают как выражение неприспособленности к среде существования. Одна из важнейших задач социального работника — совершенствование медико-социальной адаптации, иными словами, косвенным образом деятельность социальных работников способствует снижению заболеваемости хроническими неэпидемическими заболеваниями.
Показатели инвалидности.Инвалидность — нарушение здоровья со стойким расстройством функций организма, обусловленное заболеваниями, врожденными дефектами, последствиями травм, приводящих к ограничению жизнедеятельности. Показатели инвалидности выявляются путем регистрации данных медико-социальной экспертизы.
Показатели физического развития.Физическое развитие — показатель роста и формирования организма — зависит не только от наследственности, но и от социальных условий. Физическое развитие обследуемых выявляется путем антропометрических и физиометрических измерений роста, массы тела, окружности грудной клетки, мышечной силы, отложений жира, уровня артериального давления, жизненной емкости легких. На основании полученных данных устанавливают стандарты физического развития для каждой возрастно-половой группы. Стандарты служат для индивидуальной оценки физического развития, которая проводится на медицинских осмотрах.
Уровень физического развития тесно связан с климатогеографическими условиями и различными этническими группами, для чего создаются местные стандарты. Массовые из года в год повторяющиеся медицинские наблюдения позволяют судить об изменениях физического развития, а следовательно, и об изменениях здоровья населения.
Ускоренные темпы физического развития называются акселерацией. Акселерация наблюдается уже в период внутриутробного развития плода. В дальнейшем продолжается ускорение темпов роста массы тела, раннее половое созревание, раннее окостенение скелета. Акселерация накладывает свой отпечаток на развитие организма более старшего возраста, на проявление заболеваний в старшем возрасте. Есть предположение, что акселерация способствует вероятности развития сердечно-сосудистых заболеваний, сахарного диабета и т.д.
Источник
Система показателей и основные направления изучения здоровья населения
Широкий круг проблем при изучении социальной статистики связан с оценкой здоровья населения и деятельности учреждений здравоохранения. Изучение здоровья населения имеет достаточно длительную историю и тесно связано с анализом демографических процессов в стране.
В настоящее время Всемирная организация здравоохранения определяет здоровье как «состояние полного духовного, физического и социального благополучия». Такая трактовка здоровья является достаточно широкой, но содержит составляющие, не поддающиеся количественной оценке, поэтому ее статистическая характеристика связана с определенными сложностями.
Статистика здравоохранения изучает количественные характеристики здоровья населения во взаимосвязи с социальными и демографическими факторами, определяющими развитие страны, состояние медицинского обслуживания и деятельность предприятий здравоохранения. Основными направлениями статистики здравоохранения являются:
• изучение состояния здоровья населения и разработка системы
показателей, адекватных сложившейся ситуации;
• оценка уровня медицинской помощи населению;
• анализ состояния медицинского обслуживания населения;
характеристика деятельности больничных и лечебно-профилактических учреждений;
• анализ результатов клинических исследований с применением статистических методов.
Источниками получения информации для решения перечисленных выше задач служит отчетность медицинских учреждений и специально организованные обследования. Отчетность учреждений здравоохранения включает: формы отчетности об инфекционных и паразитических заболеваниях, о контингентах населения, привитых против инфекционных заболеваний, о заболеваемости активным туберкулезом; сведения о результатах обследования, причинах заболеваемости и смерти населения, подвергшегося воздействию радиации в результате аварии на Чернобыльской АЭС; сведения о заболеваемости психическими расстройствами и контингентах психических больных; сведения о больных наркоманией, токсикоманией, алкоголизмом; сведения о больных злокачественными образованиями; сведения о больных ВИЧ-инфекцией; сведения о помощи беременным, роженицам и родительницам, сведения о прерывании беременности; сведения о лицах с впервые установленными профессиональными заболеваниями, о травмах и отравлениях и другие.
Кроме того, медицинские и лечебно-профилактические учреждения заполняют формы, характеризующие их собственную деятельность: сведения о лечебно-профилактических учреждениях, стационарах, домах ребенка. Перечисленная отчетность дополняется формами, характеризующими здоровье населения и деятельность системы здравоохранения по территориям, а также месячными формами отчетности.
Обследования здоровья населения проводятся как на основе опросов о самооценке уровня здоровья, так и инструментальными методами исследований. В процессе проведения инструментальных обследований репрезентативно отобранные группы населения обследуются врачами разных специальностей и на основе разных методов. Надежность обследований существенно зависит от их глубины и всесторонности.
Систему показателей здоровья населения можно разделить на три группы:
1) демографические показатели — ожидаемая продолжительность жизни при рождении, показатели смертности по полу, возрасту, по классам причин смертности, показатели материнской и младенческой смертности, в том числе по причинам смерти и т.д.;
2) показатели заболеваемости — доля лиц с тем или иным статусом здоровья в группировках по полу и возрасту, число острых
заболеваний, впервые установленных диагнозов и другие;
3) показатели самооценки населением своего состояния здоровья.
В России острота демографических проблем тесно связана с ухудшением состояния здоровья населения. Согласно проводимым опросам среди приоритетов ценностей россиян охрана здоровья и здоровый образ жизни занимают одно из последних мест. Наиболее важным для себя вести здоровый образ жизни считают лишь 1,7% опрошенных.
Ожидаемая продолжительность жизни при рождении является одним из обобщающих показателей, характеризующих не только демографическую ситуацию, о чем уже говорилось в главе 2, но и состояние здоровья населения. Не случайно этот показатель используется для определения уровня развития человеческого потенциала.
Кроме ожидаемой продолжительности жизни в качестве обобщающих характеристик используются показатели детской и материнской смертности. Однако уровень смертности сам по себе не может характеризовать состояние здоровья населения.
При изучении взаимозависимости смертности и состояния здоровья населения используется теория эпидемического перехода, получившая наибольшее развитие среди демографических теорий смертности. В основе этой теории лежит разделение факторов смертности на экзогенные, т.е. связанные с внешним воздействием на человеческий организм, и эндогенные, связанные с естественным процессом развития и старения человеческого организма или имеющие наследственно-генетическую природу.
Теория эпидемического перехода утверждает, что в основе начавшегося в восемнадцатом веке и продолжающегося до настоящего времени снижения смертности лежит постепенное устранение экзогенных факторов смертности и все более полная реализация эндогенного потенциала в здоровье человека. В рамках теории выделяется четыре фазы:
1) ограничение повышения уровня смертности от особо опасных инфекций и голода;
2) дальнейшее расширение и углубление социального контроля над экзогенными факторами непосредственного воздейст
вия, в результате чего практически ликвидируется смертность от основных инфекционных заболеваний;
3) преодоление негативных последствий воздействия техногенных факторов на окружающую среду, пропаганда норм здорового образа жизни, то есть использование мер по контролю воздействия антропогенных факторов накопленного действия;
4) снижение смертности младенческих и пожилых возрастов на основе профилактики болезней и повышения эффективности
медицинской помощи, высокого уровня развития здравоохранения.
Общество контролирует не только основную часть экзогенных факторов, но и некоторые из эндогенных. Эта фаза характерна для развитых стран с низким уровнем смертности.
Деление смертности на группы диктует необходимость выделения классов причин смертности. по причине болезней системы кровообращения, где преобладают смерти от острого инфаркта миокарда, от несчастных случаев, отравлений и травм, а также новообразований. Кроме того, отмечается рост коэффициентов смертности от этих причин.
Если с 1995 по 1998 г. наблюдалась тенденция снижения коэффициентов смертности по большинству причин смерти (исключение составила смертность от туберкулеза), то в 1999 г. по всем классам наблюдается рост коэффициентов смертности (см. графу 8 табл. 7.1). Особенно высоким был рост коэффициентов смертности от туберкулеза (30,52%), болезней органов дыхания (13,46%) и кровообращения (8,96%), а также по причине несчастных случаев, отравлений и травм (прирост составил 9,92%). В 2000 г. наблюдается некоторое снижение темпов прироста коэффициентов смертности по сравнению с 1999 г., однако, их уровень по-прежнему сохраняется на высоком уровне.
Наиболее высокий уровень смертности в классе причин смертности от несчастных случаев, отравлений и травм в России зарегистрирован по причине самоубийств и убийств. Коэффициент смертности от самоубийств составил в 1999 г. 39,5 на 100 тыс. чел., что выше уровня 1998 г. на 11,02%. В 2000 г. происходит небольшое снижение этого показателя — на 0,51%. Коэффициент смертности от убийств возрос в 1999 г. по сравнению с 1998 г. на 13,91%, в 2000 г. по сравнению с 1999 г. — на 8,02%.
В последние два года наблюдается тенденция к росту смертности от отравлений алкоголем и несчастных случаев на транспорте. Коэффициент смертности от алкогольных отравлений Увеличился в 2000 г. по сравнению с 1997 г. на 34,55%, а по сравнению с 1998 г. — на 44,39%.
Графическое представление данных о смертности за 2000 г. (см. рис. 7.1) наглядно свидетельствует о том, что наибольшая смертность населения наблюдается, как и в большинстве стран Ьвропы, от болезней системы кровообращения и новообразований, но в России второе место по смертности занимают несчастные случаи, отравления и травмы.
Особенностью характеристики смертности в России является существенное различие коэффициентов смертности по классам причин смерти в городской и сельской местности. Это связано не только с более высокой смертностью сельского населения от некоторых причин, но и с более трудным доступом населения к услугам здравоохранения. По итогам 1999 г. смертность от болезней органов дыхания в сельской местности выше, чем в городской, на 75,4%, от болезней системы кровообращения — на 21%, от осложнений беременности и родов — на 45,4%, от симптомов и неточно обозначенных состояний — на 104%.
Исключительно социальными причинами вызваны различия в коэффициентах смертности от несчастных случаев, отравлений и травм. Коэффициенты смертности сельского населения в 1999 г. больше соответствующих коэффициентов смертности городского населения от случайных отравлений алкоголем на 7,5%, транспортных травм — на 20,5%, самоубийств — на 52,5%.
В 1999 г. в России произошли изменения в разработке данных о смертности по причинам смерти. С 1981 по 1998 г. использовалась номенклатура причин смерти, принятая в Международной статистической классификации болезней, травм и причин смерти IX пересмотра (1975 г.). С 1999 г. осуществляется переход на номенклатуру X пересмотра, в которой все болезни подразделяются на следующие классы:
• инфекционные и паразитарные заболевания;
• болезни эндокринной системы, расстройства питания, наруше
ния обмена веществ и иммунитета;
• болезни нервной системы и органов чувств;
• болезни системы кровообращения;
• болезни органов дыхания;
• болезни органов пищеварения;
• болезни мочеполовой системы;
• врожденные аномалии (пороки развития);
• несчастные случаи, отравления и травмы.
Коэффициенты смертности существенно различаются по полу. Уровень смертности мужчин существенно превышает уровень смертности женщин, причем этот разрыв в 1999 г. сохраняется, а по некоторым причинам даже увеличивается. Особенно это заметно для коэффициентов смертности от туберкулеза: если в 1998 г. коэффициент смертности мужчин превышал коэффициент смертности женщин в 8,64 раза,/то в 1999 г. — в 9,29 раза.
Приведенные темпы роста свидетельствуют о росте смертности от всех причин как для мужчин, так и для женщин. Более быстрыми темпами растет смертность женщин от злокачественных новообразований, случайных отравлений алкоголем и убийств. Приведенная динамика смертности свидетельствует о крайне неблагополучной экономической, социальной и экологической ситуации в стране.
Особую тревогу вызывают даже не сами колебания смертности, а тот чрезвычайно высокий уровень, вокруг которого эти колебания происходят. Катастрофически высокой является смертность мужчин. Сформировавшийся в 2000 г. разрыв в продолжительности жизни мужчин и женщин, равный 13,5 года (см. табл. 2.17 главы 2), выше, чем в любой из 174 стран, представляющих данные о человеческом развитии в ООН. Как уже говорилось в главе 2, показатели смертности мужчин в трудоспособном возрасте в России в несколько раз выше, чем показатели женщин. Сравним продолжительность жизни мужчин в России с продолжительностью жизни мужчин в странах с такой же продолжительностью жизни женщин. Как показывают данные 1965 г., мужчины в России жили в среднем на 2,98 года меньше, чем в странах с той же продолжительностью жизни женщин. Основное снижение продолжительности жизни происходило за счет смертности от туберкулеза, новообразований, сосудистых поражений мозга и несчастных случаев В 1999 г. отставание в продолжительности жизни мужчин составило уже 7,13 года.
Существенный вклад в снижение продолжительности жизни мужчин внесли отдельные причины смертности. Первое место занимает смертность, связанная с несчастными случаями, отравлениями и травмами. На втором месте идут болезни системы кровообращения, причем коренным образом изменилось влияние на смертность такого заболевания, как ишемическая болезнь сердца. Если в 1965 г. Россия по этому показателю отличалась от других стран в лучшую сторону (+0,3), то в 1998 г. за счет ишемической болезни сердца продолжительность жизни мужчин снизилась на 1,48 года, то есть практически этот показатель вышел на такую же величину, как и показатель смертности от убийств и самоубийств.
Младенческая смертность в России, как уже отмечалось в главе 2, имеет чрезвычайно высокий уровень по сравнению с другими странами, несмотря на ее снижение. Основные классы причин младенческой смертности приводятся в табл. 7.4.
Наиболее высокие коэффициенты младенческой смертности, . существенно отличающиеся от всех прочих причин, регистрируются от состояний, возникающих в перинатальном периоде. В 1999 г. его величина составляла 71,0, в 2000 г. — 67,7. Коэффициент смертности от врожденных аномалий занимает второе место за период с 1990 по 2000 г., а его величина равна 35,5 в 2000 г.
Причины, связанные со здоровьем матери, являются основными причинами младенческой смертности. Уровень материнской смертности в России остается чрезвычайно высоким. Коэффициент материнской смертности, определяемый на 100000 живорождений, в 1995 г. составил 53,3, в 1996 — 48,9, в 1997 — 50,2, в : 1998 — 44,0, в 1999 — 44,2, в 2000 г. — 39,7. Этот показатель в десятки раз превышает показатели развитых стран. Например, в 1997 г. коэффициент материнской смертности составил в Канаде 9, в США — 13, в Японии — 8. Некоторый оптимизм внушает тенденции для снижения коэффициентов младенческой смертности. Однако сама величина коэффициентов младенческой смертности остается чрезвычайно высокой, особенно от состояний, возникающих в перинатальном периоде, и от врожденных аномалий.
При изучении заболеваемости населения анализируется состав и структура больных с впервые установленным диагнозом по видам заболеваний, а также больных по отдельным видам заболеваний, состоящих на учете в лечебно-профилактических учреждениях. Для целей статистического изучения заболеваемости населения используется Международная классификация болезней ВОЗ |Х пересмотра.
Помимо рассмотренной выше отчетности медицинских учреждений и специально организованных обследований в качестве источника информации о заболеваемости используются данные о временной нетрудоспособности работников.
Н» основе демографических показателей определяются обобщающие характеристики:
• характеристики распределений населения по группам здоровья;
• ожидаемая продолжительность жизни в той или иной группе здоровья;
• вероятность заболеть определенным видом заболевания;
• вероятность умереть от определенных заболеваний;
• суммарный коэффициент заболеваемости.
В настоящее время в России на фоне высокого уровня смертности все большую тревогу вызывает заболеваемость населения. Многие исследователи даже говорят о катастрофической ситуации в состоянии здоровья нации.
При изучении заболеваемости определяются не только абсолютные показатели числа зарегистрированных больных, но и уровень заболеваемости, как отношение числа зарегистрированных больных к численности населения. Уровень заболеваемости обычно определяется в расчете на 1000 чел. населения.
В табл. 7.5 приводятся данные о заболеваемости населения России по классам заболеваний.
Из табл. 7.5 видно, что наиболее высокий рост заболеваемости наблюдается от болезней эндокринной системы (+9,32%) и болезней крови и кроветворных органов (+6,47%), болезней мочеполовой системы (+5,61%), болезней системы кровообращения (4,99%) и новообразований (+5,42%). Заболеваемость этими классами болезней растет устойчивыми темпами.
28. Характеристика деятельности учреждений здравоохранения и оценка уровня медицинской помощи населения
Ухудшение здоровья населения обусловлено влиянием широкого комплекса причин, среди которых важная роль принадлежит системе здравоохранения и качеству медицинского обслуживания населения. Вот почему самостоятельное значение приобретают вопросы оценки деятельности учреждений здравоохранения и уровня медицинской помощи населению.
Система здравоохранения охватывает деятельность различных лечебно-профилактических учреждений: больничных, врачебных амбулаторно-поликлинических учреждений, детских поликлиник и амбулаторий, фельдшерско-акушерских пунктов и т.д.
Обобщающие показатели деятельности системы здравоохранения характеризуют объемы доходов и расходов на обслуживание населения в текущих и сопоставимых ценах, долю расходов на здравоохранение в ВВП, включают средние показатели стоимости одной больничной койки, человеко-дня в стационаре, индексы цен на услуги здравоохранения, структуру затрат (постоянные и переменные расходы, по направлениям использования и т.д.), объем и структуру оплаты труда работников, структуру расходов на здравоохранение по субъектам Российской Федерации.
В настоящее время Правительство Российской Федерации большое внимание уделяет реформированию системы финансирования здравоохранения. В качестве одной из основных составляющих в Основных направлениях социально-экономической политики Правительства Российской Федерации на долгосрочную перспективу декларируется «создание условий и стимулов для увеличения средств, инвестируемых гражданами и работодателями в улучшение состояния здоровья на основе обеспечения высокого приоритета здоровья в системе социальных ценностей общества».
В России, как и в большинстве стран СНГ и Восточной Европы, осуществляется постепенная приватизация здравоохранения и бесплатные виды медицинских услуг сокращаются. Нельзя не отметить, что государственные расходы на здравоохранение в России остаются крайне низкими по сравнению с развитыми странами.
Доля расходов на здравоохранение и физическую культуру в общем объеме расходов бюджета в 2000 г. по сравнению с 1999 г. сократилась и составила лишь 7,8%, причем сокращение идет за счет снижения доли расходов в бюджетах субъектов РФ. Доля же расходов в ВВП остается крайне низкой (2,2% в консолидированном бюджете 2000 г.) и постоянно снижается: по сравнению с 1997 г. снижение составило 30,0%. Показатель доли затрат на здравоохранение в ВВП в России намного ниже, чем в экономически развитых странах. Например, доля затрат на здравоохранение в ВВП составила в 1996 г. во Франции 9,6%, в Германии — 10,5%, в Испании — 7,6%.
Сокращение государственного финансирования не могло не привести к росту цен на услуги здравоохранения. Даже по узкому кругу показателей, публикуемых Госкомстатом России, можно проследить динамику средних цен на некоторые виды услуг. Например, средняя цена первичного приема к врачу-специалисту возросла в 1999 г. по сравнению с 1994 г. в 7,5 раза. Сохраняется тенденция роста индекса потребительских цен на услуги здравоохранения. После скачка цен в 1993 г., когда индекс составил 2652,9% к декабрю 1992 г., темпы роста цен замедлились, однако сохраняется их достаточно высокий уровень: в 1997 г. индекс потребительских цен на услуги здравоохранения составил 120,7%, в 1998 г. — 127,8%, в 1999 г. — 135,0%, в 2000 г. — 133,7%.
В настоящее время оценка деятельности учреждений здравоохранения производится с использованием следующих показателей:
• число больничных учреждений;
• число поликлиник, входящих в состав больничных учреждений;
• число детских отделений;
• число женских консультаций и акушерско-гинекологических
отделений;
• число фельдшерско-акушерских пунктов;
• мощности врачебных и амбулаторно-поликлинических учреж
дений, характеризуемые числом посещений в смену;
• число больничных коек по специализациям;
• число больничных коек для детей.
В составе перечисленных показателей приоритет отдан количественным характеристикам, а вот качество услуг здравоохранения практически не представлено в системе оценок деятельности учреждений здравоохранения. В определенной степени этот пробел пытаются восполнить с помощью показателей уровня медицинской помощи.
В России наблюдается тенденция сокращения численности учреждений здравоохранения. Особенно ощутимо сокращается численность больничных учреждений. В 2000 г. по сравнению с 1994 г. она сократилась на 13,0%. Мощность учреждений здравоохранения характеризуется общим числом посещений в смену и числом посещений в расчете на 10 тыс. чел. населения.
Поскольку больничные учреждения весьма различаются по возможностям оказания медицинской помощи населению, данные об их числе дополняются числом больничных коек с выделением их числа для больных детей, беременных и рожениц, гинекологических больных.
Число больничных коек определяется в целом для всего населения (или соответствующей группы) и в расчете на 10 тыс. чел. Общее снижение за 1994—2000 гг. составило 14,2%, общее снижение показателя в расчете на 10 тыс. женщин составило 13,6%. Число больничных коек для детей сокращается в среднем ежегодно на 2,9%, в расчете на 10 тыс. детей — растет на 0,7%, что свидетельствует о более быстрых темпах сокращения численности детей. Все сказанное свидетельствует о том, что обеспеченность населения медицинской помощью в России снижается.
Сокращение государственного финансирования здравоохранения приводит к негативным последствиям в деятельности учреждений и сокращает возможности населения в использовании медицинской помощи. Результаты исследования, проведенного РОМ ИР, свидетельствуют, что не испытывали трудностей с получением медицинской помощи менее половины российского населения (42,5%). Респондентам задавался вопрос: «Как часто ваша семья за последние шесть месяцев была вынуждена обходиться без медицинской помощи?». Опрос проводился в мае 1999 г. В ходе опроса 25,1% населения ответили, что были вынуждены обходиться без медицинской помощи «часто» или «всегда».
Для оценки уровня медицинской помощи предложены следующие показатели:
• численность врачей, среднего и младшего медицинского персонала;
• уровень подготовки и повышение квалификации персонала;
• обеспеченность населения специализированной врачебной помощью;
• длительность предоперационного и послеоперационного периода и другие.
По численности врачей и среднего медицинского персонала на 100 тыс. населения Россия опережает все экономически развитые страны. Например, в Канаде в 1993 г. численность врачей на 100 тыс. населения составила 244, в Норвегии — 221, в Швеции — 299. В России этот показатель колебался от 433 в 1994 г. до 471- в 1999 г. Однако структура персонала по врачебным специальностям неадекватна современному состоянию здоровья и потребностям населения.Постоянно ухудшается соотношение врачебного и сестринского персонала (см. табл. 7.15). В 1999 г. по сравнению с 1998 г. соотношение на каждого врача в среднем приходилось 2,36 чел. среднего медицинского персонала, что ниже уровня 1998 г. на 0,9%, в среднем же за 1994—1999 гг. это соотношение снижалось на 1,4%. Согласно стандартам ВОЗ на одного врача должно приходиться не менее четырех специалистов среднего медицинского персонала. В России же данный показатель не достигает трех человек.
Как видно даже из ограниченного количества приводимых официальных данных, система здравоохранения требует реформирования. Эффективность системы здравоохранения следует оценивать с точки зрения степени ее способности поддержать определенный уровень здоровья населения и адекватности сложившемуся типу заболеваемости и смертности. В настоящее время в России только 30% населения детородного возраста способно воспроизводить полноценное потомство, поскольку повсеместным стало распространение так называемых социальных заболеваний — наркомании и токсикомании, болезней, передаваемых половым путем, алкогольных психозов и т.д., уничтожающих генофонд страны.
Проведение грамотной политики реформирования здравоохранения невозможно без наличия целостной системы показателей демографической и медицинской статистики, а также без обеспечения достоверности используемых в анализе данных. В то же время с момента проведения последней переписи населения прошло 12 лет, что делает малодостоверными большое количество характеристик, получаемых на основе данных переписей. Кроме того, Россия осталась практически единственной европейской страной, которая не проводила обследование рождаемости, более того, с 1999 г. статистика не получает данных об очередности рождения детей. Новый порядок регистрации рождений, смертей, браков и разводов привел к сокращению объема демографической информации. Подавляющее большинство показателей деятельности системы здравоохранения недоступно для изучения. Преодоление этих и других недостатков в формировании информационной базы статистики здравоохранения должно способствовать успешному осуществлению реформы.
Источник