Аутоиммунный тиреодит: какие лекарства купить и как лечиться
Распространенным заболеванием щитовидной железы считается аутоиммунный тиреоидит (АИТ). При его развитии в тканях органе возникает воспаление, спровоцированное агрессивными реакциями иммунной системы. Другое название часто встречающейся патологии связано с именем японского доктора Хакару Хашимото, который впервые в 1912 году подробно описал болезнь.
Тиреоидит Хашимото: причины и симптомы
Специалисты, отвечая на вопрос АИТ, что это, всегда акцентируют внимание на том, что заболевание развивается при сбоях в работе иммунной системы человека. Наиболее частой причиной этого является генетическая предрасположенность. Но при этом аутоиммунный тиреоидит – это болезнь, которую могут спровоцировать следующие факторы:
Бесконтрольный прием медикаментозных средств.
Беременность и роды.
Хронический аутоиммунный тиреоидит, в большинстве случаев, вначале развивается бессимптомно. Очень часто болезнь обнаруживают при плановом обследовании после сдачи анализов. Заподозрить патологию можно по общему ухудшению состояния: возникновению беспричинной слабости, быстрой утомляемости, депрессии, ухудшении аппетита и пр. Очень часто такие на такие симптомы не обращают внимания и связывают их, к примеру, с сезонным авитаминозом.
При прогрессировании болезни возникают сбои в работе сердца, возникает тахикардия. У женщин нарушается менструальный цикл, а у мужчин возникают проблемы с эрекцией. Также возникают проблемы с функционированием системы пищеварения.
При возникновении осложнения в виде развития гипотиреоза, наблюдаются явные симптомы:
Выпадение волос, быстрое появление лысины.
Повышение сухости кожи, что приводит к ее старению.
Першение в горле.
Изменение голоса: он становится более грубым и сиплым.
Перемена настроения по любому поводу.
Повышенная раздражительность и постоянная усталость.
Тиреоидит Хашимото: опасность и диагностика
Аутоиммунный тиреоидит, симптомы которого не явные, считается условно безопасным заболеванием в случаях, если щитовидная железа вырабатывает необходимое количество гормонов. Опасные для здоровья осложнения возникают при наступлении гипотиреоза. Если не будет проведено своевременное лечение, то возникают риски развития бесплодия, слабоумия, анемии. Самым тяжелым осложнением считается гипотиреоидная кома, к которой приводит резкое уменьшение выработки гормонов щитовидной железой.
Диагноз аутоиммунный тиреоидит, симптомы которого на начальной стадии развития не явные, ставят на базе результатов комплексного обследования пациента. Подозрения на развитие патологии возникают, если пациент жалуется на общую слабость и при этом общий анализ крови показал повышенный уровень лейкоцитов. Это свидетельствует о развитии воспалительного процесса в организме.
Для подтверждения диагноза или снятия подозрений на развитие АИТ проводится анализ на гормоны Т3 и Т4. При обнаружении отклонения их от нормы проводятся дополнительные исследования щитовидной железы:
УЗИ. Это позволяет обнаружить увеличение органа в размерах и изменения в тканях органов.
Биопсию. Это позволяет обнаружить риски развития злокачественного узлового образования.
Лечение аутоимунного тиреоидита
Лечение АИТ требует индивидуального подхода. Прежде всего, для снижения рисков возникновения осложнений необходимо нормализовать образ жизни. Важно совершать прогулки по свежему воздуху и заниматься спортом. Кроме этого требуется соблюдать диету, которую следует согласовать с доктором.
Часто встречается вопрос, какие лекарства нужно купить, чтобы принимая их нормализовать общее состояние. На начальной стадии развития воспалительного процесса специального лечения не требуется и проводится симптоматическая терапия.
При подтверждении развития гипотиреоза назначают тиреоидные гормоны. Это рецептурные препараты, поэтому их можно купить только при подтверждении диагноза. Самолечение ими категорически запрещено, так как они имеют огромное количество побочных эффектов. Если медикаментозная терапия на фоне здорового жизни не дала положительного результата и отмечается увеличение щитовидной железы, то проводится хирургическое лечение.
При необходимости назначается иммуномодулирующая коррекция, которая направлена на укрепление защитных реакций организма. Для снижения рисков возникновения обострений пациенту с подтвержденным АИТ рекомендуется обязательно делать прививки от гриппа и других заболеваний, чтобы минимизировать нагрузку на иммунную систему.
Аутоимунный тиреоидит: прогноз и профилактика
Аутоиммунный тиреоидит, лечение которого требует комплексного подхода, имеет благоприятный прогноз. При подтверждении стойкого гипотиреоза, назначается пожизненная терапия тиреоидными гормонами, что позволяет поддерживать удовлетворительное состояние пациентов и исключить угрозы для здоровья.
Важно наблюдать отслеживать динамику заболевания в соответствии с рекомендациями доктора, но не реже одного раза в год. Схемы медикаментозного лечения могут меняться на основе полученных данных в процессе диагностических обследований. Правильно назначенная терапия приводит к длительной ремиссии и стабилизации состояния.
При наличии генетической предрасположенности к развитию болезни Хашимото необходимо по возможности исключить различные внешние провоцирующие факторы. Очень важно контролировать общее состояние. При возникновении подозрений на развитие патологии следует пройти обследование у врача эндокринолога. При подтверждении диагноза следует соблюдать все рекомендации доктора с целью нормализации уровня гормонов.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Авторизуйтесьчтобы оставлять комментарии
Возрастные ограничения 18+
Лицензия на осуществление фармацевтической деятельности ЛО-77-02-011246 от 17.11.2020 Скачать.
Источник
Аутоиммунный тиреоидит
дерматовенеролог / Стаж: 24 года
Дата публикации: 2019-03-27
уролог / Стаж: 28 лет
Аутоиммунный тиреоидит (АИТ) — хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза (т.е. в комплексе с хроническим заболеванием иммунной системы), получившее ряд дополнительных названий:
- Лимфоцитарный тиреоидит;
- лимфатозный зоб;
- зоб Хашимото;
- тиреоидит Хашимото.
Некоторые из них исходят от фамилии японского хирурга, учёного Хакару Хашимото (Н. Hashimoto), который в далёком 1912 году впервые описал это заболевание, когда встретил в своей практике несколько эпизодов увеличения щитовидной железы.
При хроническом аутоиммунном тиреоидитена фоне прогрессирующей лимфоидной инфильтрации происходит градационный распад паренхимы щитовидной железы с возможным исходом в первичный гипотиреоз. Некоторое разъяснение о паренхиме щитовидки:паренхима щитовидной железы — это функциональная ткань из эпителия железы, клетки которой активно делятся.
Паренхима щитовидки — это эпителиальная ткань из фолликулов (разноразмерных пузырьков), составляющих частицы структуры и функционирования ткани железы. Каждый фолликул, как правило, равен величине 40-50 микромикрон, насыщен кровеносными сосудами и капиллярами лимфатической системы. Эти фолликулы вырабатывают два гормона: трийодтиронин и тетрайодтиронин (или тироксин). Трийодтиронин имеет в своём составе три молекулы йода, а тироксин — четыре его молекулы. В медицине чаще всего используется абревиатурные их обозначения: Т3 и Т4 соответственно. Гормон Т4, выделенный фолликулами паренхимы, в клетках и тканях организма человека трансформируется в гормон Т3 — основное вещество, влияющее на процессы метаболизма в организме.
Щитовидная железа, несмотря на название от слова «щит», не способна самостоятельно бороться с армией лейкоцитов, разрушающих её. В мире существует множество технологий и методов, призванных помочь иммунитету, агрессивно относящемуся к родным клеткам щитовидной железы, тироцитам, а не копасным чужеродным клеткам. Такой процесс получил название аутоиммуного.
Аутоиммунный тиреоидит щитовидной железы опасен теми нарушениями, которые ведут к сбоям работы всех жизненно важных систем организма, правильное функционирование которых координируют железы организма, а щитовидную железу по праву называют «королевой всех желез».
Аутоиммунный тиреоидит — весьма распространенное заболевание, к сожалению, имеет постоянную тенденцию к прогрессированию. Встречается заболевание Хашимотоу 3-11% всего населения планеты, обычно чаще у женщин, чем у мужчин (почти в 8 раз), и может развиться в любом возрасте, но чаще — в 50-70 лет. Врач и учёный Х. Xашимото, исследуя гистологическую структуру удаленных щитовидных желез у больных зобом, обнаружил три гистологических изменения:
- диффузно-плазмоцитарная инфильтрация с формированием большого количества центров размножения;
- атрофию тиреоидных фолликулов, связанную с пролиферацией соединительной ткани;
- выраженную оксифильно-клеточную метаплазию.
К 1960 г. в литературе было описано около 200 случаев аутоиммунного тиреоидита. Сегодня это основная патология щитовидной железы.
Классификация аутоиммунных тиреоидитов
Общепризнанной классификации АИТ как таковой не существует. Докторами медицинских наук Т.П. Киселевой и А.П. Калининым ещё в 1992 году была предложена классификация аутоиммунного тиреоидита по некоторым признакам.
- По нозологическим признакам:
- как самостоятельное заболевание;
- как элемент комплекса других эндокринных болезней;
- как синдром другого аутоиммунного заболевания.
- По форме:
- гипертрофический;
- атрофический.
- По активности щитовидной железы:
- эутиреоидный;
- гипотиреоидный;
- тиреотоксический.
- По клиническому течению:
- явный;
- латентный.
- По морфологическим признакам (интразональность процесса в щитовидной железе):
- диффузный;
- локальный.
Существуют и другие попытки акцентировать клинические типы аутоиммунного тиреоидита американским профессором Марией Р. Вольпе в 1989 году:
- тиреоидит Хашимото (гипертрофический);
- лимфоцитарный тиреоидит детей и подростков;
- послеродовой тиреоидит;
- хронический тиреоидит (фиброзный вариант);
- идиопатическая микседема (осложненный гипотиреоз);
- цитокин-индуцированный тиреоидит;
- атрофический тиреоидит (отмечается гипотиреоз).
Специалисты патоморфологии определяют клинические формы АИТ с комплексным подходом к морфологическим, этиологическим, функциональным, возрастным и прочим особенностям:
- диффузный АИТ;
- очаговый АИТ;
- перитуморальный АИТ;
- ювенильный зоб Хашимото.
Прогноз при аутоиммунном тиреоидите
При своевременном обнаружении, диагностировании и грамотном лечении изменений в щитовидной железе прогноз заболевания— удовлетворительный. Частичное восстановление функций щитовидки возможно, хотя послеродовой тиреоидит рецидивирует в 70% случаев. К тому же у 25-30% женщин послеродовой тиреоидит становится хроническим и переходит в ярко выраженный гипотереоз, и достичь при этом нормального уровня гормонов щитовидной железы (эутиреоза)реально невозможно. Только биорегуляция пептидами (нанобелки) щитовидной железы способна помочь в каждом и любом конкретном случае полностью выздороветь, обретя обновленную железу.
Профилактика аутоиммунного тиреоидита
Занимаясь профилактикой собственного здоровья, следует выполнять несложные действия:
- укреплять иммунитет витаминами и гомеопатическими препаратами (БАД);
- полноценно питаться;
- контролировать своё психоэмоциональное состояние;
- бороться с чрезмерным весом тела;
- своевременно вылечивать все инфекционные и вирусные инвазии.
Исходя из того, что практически все женщины принадлежат к группе риска, то специалисты рекомендуют регулярное обследование при первых признаках заболевания, особенно в послеродовом периоде и в возрасте старше 60 лет, а также людям, имеющим в роду случаи заболевания аутоиммунным териоидитом.
Причины аутоиммунных тиреоидитов
Патогенетические механизмы АИТ до конца не определены. В основе патогенеза заболевания Хасимото лежит деструкция фолликулов и фолликулярных клеток щитовидной железы, имеющая различную выраженность.
Этиология заболевания аутоиммунным тиреоидитом проявляется от бессимптомного варианта до гипотрофии и гипоплазии, когда антитела в паренхиме щитовидной железы обнаруживают случайно или в ходе обязательного, ожидаемого лабораторного исследования.
Удивляет медиков бессимптомная форма тиреоидита — транзиторная, безболезненная — своей непонятностью этиологии и механизма происхождения, течения и финала заболевания с выздоровлением по причине исчезновения в крови пациента антител как главного признака аутоиммунного воспаления.
Специалисты определяют одну из главных причин болезни — частичный генетический дефект иммунной системы (наследственный фактор), в результате чего в клетках эндокринных желез происходят специфические изменения различной степени выраженности на морфологическом уровне (от лимфоплазмоцитарного проникновения и скопления в тканях до фиброзной замены ткани щитовидной железы). Такой процесс обычно имеет постепенное развитие, по мере прогрессирования деструктивных изменений ткани щитовидной железыон может привести кразвитию гипотиреоза.
Причиной аутоиммунного тиреоидита считается повышенное содержание антител типа ТПО и ТГ в сыворотке крови пациенток в периоды беременности и родов, которое нередко нормализуется по окончании послеродового периода.
Курение, стрессы, психические травмы (разочарования, потери близких), переохлаждение, недостаточное питание, периоды адаптации/переадаптации, радиация (в т.ч. солнечная), тоже относятся к причинам развития АИТ щитовидной железы.
Причиной сбоя в работе иммунной системы и возникновения АИТ может быть применение пациентом интерферонов — группы препаратов, укрепляющих и стимулирующих иммунную систему человека, назначаемых при лечении гепатита С и различных заболеваний крови.
Наличие хронических инфекций в организме человека, таких как кариес зубов, гайморит и другие, а также перенесенные раньше вирусные и/или инфекционные заболевания, а также неблагоприятные условия жизни, плохая экология и сахарный диабет также являются причинами возникновения аутоиммунного тиреоитида.
Повреждения щитовидной железы часто прослеживаются в поколениях и сочетаются с другими аутоиммунными заболеваниями, как пернициозная анемия, первичный аутоиммунный гипокортицизм (болезнь Аддисона), аллергический альвеолит, хронический активный гепатит, витилиго, болезнь Шегрена, инсулинозависимый диабет, аутоиммунный оофорит и орхит, ревматоидный артрит.
Симптомы аутоиммунных тиреоидитов
Опасность болезни Хашимото заключается в том, что на определенных этапах она протекает бессимптомно, человек испытывает простое общее недомогание и не обращает на это должного внимания.
Конкретные, характерные при таком заболевании, как аутоиммунный тиреоидит, симптомы не существуют, потому что все проявления такого состояния связаны с величиной компенсаторного напряжения органов и систем, напрямую связанных сощитовидной железой регуляторными и обменными биологическими механизмами.
Отсутствие характерных для аутоиммунного тиреоидита симптомов четко указывает на гипотетическую фабулузаболевания, понимаемого как хроническое воспаление паренхимы щитовидной железы под воздействием собственной иммунной системы, сбившейся с «пути истинного».
Основными симптомами аутоиммунного тиреоитида считаются:
- общая слабость;
- резкая потеря веса;
- быстрая утомляемость;
- боли в суставах;
- увеличение размеров щитовидной железы;
- повышение температуры тела (редко);
- аритмия сердца (иногда);
- дрожание рук и потливость (иногда);
- раздражительность, разлад в эмоциональном состоянии;
- бессонница.
Следует отметить, что симптоматика при послеродовом аутоиммунном тиреоитиде появляется, как правило, с самого начала заболевания, котороечасто соединяется с послеродовой депрессией на 19-ой послеродовой неделе, а также и в более поздние сроки.
Всегда следует помнить, что главной причиной развития аутоиммунного тиреоидита является сбой функционирования иммунной системы, а симптомы ярче проявятся при дальнейшем её ослаблении.
Симптоматика по фазам развития аутоиммунного тиреоидита:
- Первая фаза. Этот этап предполагает неожиданное повышение гормональной активности, когда также повышен уровень антител, вырабатываемых иммунной системой организма против собственной щитовидной железы. В этот период щитовидка ещё не повреждена, но атакующие собственные антитела приводят к усиленному выбросу гормонов железы в кровь. Симптоматика этой стадии: аритмия, сухость кожи, зуд, резкое похудение, гиперактивность.
- Вторая фаза. На этой фазе, которая может длиться годами, заболевший человек жалуется врачам на общее недомогание, быструю утомляемость. На самом деле это период скрытой болезни с нормальным уровнем антител, но именно в этой фазе болезни начинает проявляться гипотиреоз.
- Третья фаза. Для этого этапа характерно резкое снижение функций щитовидной железы, что проявляется ощущением постоянной усталости и недостатка сна по ночам, сонливостью в течение дня, нарушением менструального цикла у женщин и снижением потенции у мужчин.
Когда заболевает ребенок, то заметно тормозится физическое и умственное развитие.
Гистологические особенности аутоиммунного процесса:
- Аутоиммунные изменения в ткани щитовидной железы с присущим пропитыванием, проникновением иммунныхклеток в ткани железы плюс (иногда) лимфоидные фолликулы с центрами размножения.
- Лимфоцитарное проникновение с повышенным количеством плазмоцитовразличной степени насыщенности. Бывает не только распространенная (диффузная) форма концентрации лимфоплазмоцитарных элементов, но и очаговые формы.
- Аутоиммунный процесс, происходящий в щитовидной железе, повышает интенсивность многих иныхпроцессов. Поэтому в ткани могут возникнуть крупные клетки светлого оксифильного эпителия — Ашкинази (Гюртля), обладающие сильной метаболической активностью, что усиливает естественные процессы в ткани щитовидной железы.
При аутоиммунном тиреоидите лимфоцитарная инфильтрация происходит с регенераторными явлениями, когда наличие участков полноценной эпителиальной ткани чередуется с разрастаниями папиллярного типа.Это доброкачественные формы. Присущая аутоиммунным процессам репаративная регенерация отличается склонностью к увеличению массы интерфолликулярного эпителия.
Аутоиммунным изменениям свойственно фиброзирование. Сеть аргирофильных волокон уплотняется, стремясь к коллагенизации. В итоге ткань щитовидной железыможет получить воплощенное сегментарное деление на доли, что более характерно для диффузных, а не для очаговых форм аутоиммунного процесса.
Аутоиммунный тиреоидит, симптомы и лечение которого не грозят осложнениями, примечателен тем, чтотолько интенсивность аутоиммунных процессов, происходящих в железе, определяет малый, умеренный и значительный аутоиммунный тиреоидный процессы, различающиеся по уровню антител в сыворотке крови, что показывает величину напряженности и истощенности тиреоидной ткани. Увеличение или уменьшение количества антител, зависящее от эффективности лечения и условий жизни больного, не означает осложнение заболевания.
Диагностика аутоиммунного тиреоидита
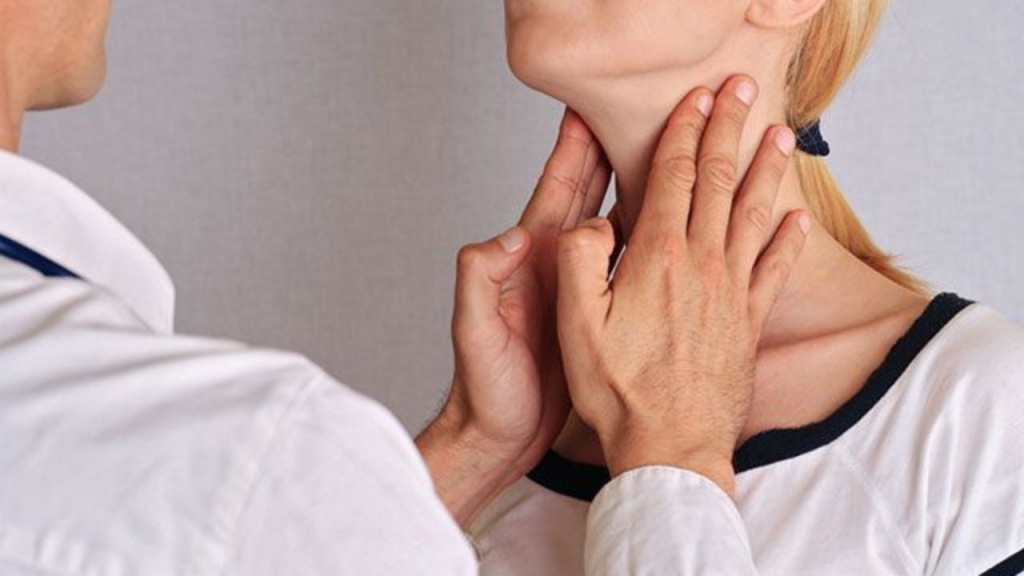
Следует отметить, что аутоиммунный тиреоидит щитовидки весьма трудно диагностируется для установки точного, своевременного диагноза до фазы гипотериоза. При наличии зоба у пациента, когда щитовидная железа явно уплотнена, имеет неровную бугристую поверхность (узловые уплотнения), следует начать обследование больного на предмет заболевания аутоиммунным тиреоидитом.
Причиной идиопатического гипотиреоза (особенно у людей зрелого и пожилого возраста), как правило, также является тиреоидит. Все случаи галактореи, дисменореи, меноррагиии метроррагии, анемичных состояний, гиперхолестеринемии, дислипопротеинеми и вызывают подозрение на гипотиреоз и, как следствие, аутоиммунный тиреоидит щитовидной железы.
Специалисты эндокринологии обычно выносят свой окончательный «вердикт», опираясь на клинические проявления болезни, наследственный фактор и лабораторные исследования на антитела.
Самые необходимые лабораторные исследования это:
- общий анализ крови для определения количества лимфоцитов;
- иммунограмма на наличие антител к тиреоглобулину;
- ультразвуковое исследование (УЗИ) щитовидной железы;
- биопсия щитовидки (тонкоигольная) с целью выявления увеличенияколичества лимфоцитов, свидетельствующих о заболевании.
Окончательный диагноз об аутоиммунном тиреоидите ставится на основании главных критериев:
- увеличениеуровня антител по отношению к щитовидной железе;
- увеличениеразмера железы, обнаруженное во время проведения УЗИ;
- наличие первичного гипотиреоза.
Отсутствие хоть одного из вышеуказанных критериев делает невозможным уверенную постановку диагноза «аутоиммунный тиреоидит»: можно только сделать предположение.
При проведении дифференциальной диагностики следует учитывать, что АИТ может быть компонентом иных эндокринных и неэндокринных заболеваний, основанных на аутоиммунном синдроме.
Лечение аутоиммунного тиреоидита
Природа возникновения АИТ мало изучена, поэтому считается, что специфических методов лечения и корректирования патологических изменений щитовидной железы на ранних стадиях (не доводя до гипотериоза) не существует. Однако новейшие разработки российских ученых Санкт-Петербургского института биорегуляции и геронтологии создали препараты — пептидные биорегуляторы, способные восстановить любой орган — и щитовидную железу в том числе — на клеточном, генетическомуровне при любом диагнозебез вторжения в ДНК.
Такое заболевание, как аутоиммунный тиреоидит, лечение обычно предполагает традиционное.
- Дефицит гормона тироксина, нормализующего гормональный баланс, восполняется синтетическим лекарственным препаратом тироксина, который больные вынуждены принимать до конца дней своих.
- При гипотериозе назначаются препараты заместительной терапии под контролем клинических проявлений и наблюдением врача.
- Нередко назначаются нестероидные противовоспалительные средства.
- При отчетливо выраженной гипертрофии тканей щитовидной железы и угрозе сдавливания близлежащих тканей, органов дыхания назначается хирургическая операция для частичного (обычно) удаления поврежденной железыи/или пептидная терапия.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Источник