Как оценивают состояние здоровья медики
Введение. Высшее учебное заведение формирует не только компетентного специалиста, но и полноценную личность. К сожалению, число проблем высшей школы растет пропорционально росту ее значимости. И одна из наиболее острых – здоровье молодых людей. Особый интерес представляет состояние здоровья студентов медицинских ВУЗов в связи с особенностями организации их обучения – разобщенности учебных баз; сопряженности обучения на клинических кафедрах с негативными ассоциациями (боль, травмы, смерть); влиянием физических, химических и биологических факторов больничной среды на защитные механизмы организма и др. [2]
«Здоровье – это не только отсутствие болезней, но и состояние полного физического, психического и социального благополучия» (Устав ВОЗ, 1946 год).
Составляющим здоровья в целом являются физическое, психоэмоциональное и социальное здоровье. Основу физического здоровья составляют морфологические и функциональные резервы, обеспечивающие адаптационные реакции. Психоэмоциональное здоровье – это состояние общего душевного комфорта, обеспечивающее адекватную поведенческую реакцию. Социальная составляющая здоровья складывается под влиянием родителей, друзей, одноклассников в школе, сокурсников в вузе, коллег по работе, соседей по дому и отражает социальные связи, межличностные контакты [1].
Цель: проанализировать состояние здоровья студентов-медиков.
— оценить физическое здоровье студентов-медиков;
— проанализировать психоэмоциональное здоровье студентов-медиков;
— исследовать социальное здоровье студентов-медиков;
— дать оценку состояния здоровья студенов-медиков;
— предложить студентам рекомендации по поиску оптимальных путей управления здоровьем.
Объект исследования: студенты 2 курса ПГМУ им. ак. Е. А. Вагнера.
Предмет исследования: состояние здоровья студентов 2 курса ПГМУ им. ак. Е. А. Вагнера.
Методы исследования:
— для комплексной оценки уровня физического состояния — метод Е.А. Пироговой, 1986 г.;
— для оценки уровня физического развития (УФР) — расчет индекса относительной силы и определение УФР по Г. Д. Апанасенко, 1988 г.;
— для оценки степени соответствия массы человека к росту – ИМТ по Кетле;
— для исследования дыхательной системы – измерение ЖЕЛ, ДЖЕЛ;
— о состоянии двигательных функции свидетельствует теппинг-тест (Е. П. Ильин, 1972);
— для анализа состояния сердечно-сосудистой системы — измерения частоты сердечных сокращений (ЧСС), систолического и диастолического артериальных давлений (АДс и АДд);
— для исследования психоэмоционального здоровья – шкала депрессии, разработанная и адаптированная в отделении наркологии НИИ им. В. М. Бехтерева Т.И.Балашовой, тест на внимание и работоспособность; с использованием буквенных корректурных таблиц А.Г. Иванова-Смоленского и В.Я. Анфимова.
— для самооценки социального здоровья используется методика определения степени конфликтности, разработанная С. Степановым
— для того, чтобы узнать, как оценивают свое здоровье сами студенты – анкета «Субъективная оценка здоровья»;
— для обобщения полученных результатов был создан паспорт здоровья
Результаты исследования и их обсуждение.
1) Физическое здоровье
Физическое здоровье определяется антропометрическими, физиологическими и биохимическими показателями. Мы оценили первые два показателя. К антропометрическим показателям относится индекс Кетле. К физиологическим — теппинг-тест, отношение ЖЕЛ к ДЖЕЛ. Помимо этого мы использовали экспресс — методы: УФС и ИОС.
Экспресс — тесты выявили, что не один студент не имеет высокий уровень физического здоровья.
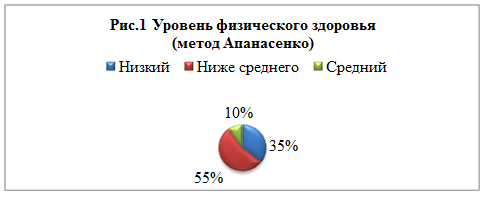
По методу Апанасенко (см. рис.1), где учитывается наибольшая динамометрия и масса тела, лишь 10% испытуемых имеют средний уровень физического развития. Чуть больше половины студентов (55%) имеет уровень развития ниже среднего и у 35% — уровень физического здоровья низкий. Это говорит о том, что либо студент имеет проблемы с лишним весом (9% от всего числа испытуемых имеет ИМТ выше нормы), либо плохо развита мышечная сила: только 28% испытуемых имеют мышечную силу в норме, которая соответствует их полу и возрасту.
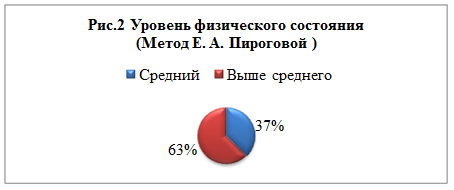
По методу Е.А.Пироговой (см. рис.2), в котором охватывается больше показателей, чем в предыдущем тесте: диастолическое артериальное давление, систолическое артериальное давление, среднее артериальное давление, пульсовое артериальное давление, возраст, масса тела и рост, только 37% студентов имеют средний уровень физического развития, а остальные испытуемые (63%) имеют уровень физического состояния выше среднего. Это может свидетельствовать об отсутствии проблем с сердечно-сосудистой системой, так как большинство показателей оценивают именно эту систему.
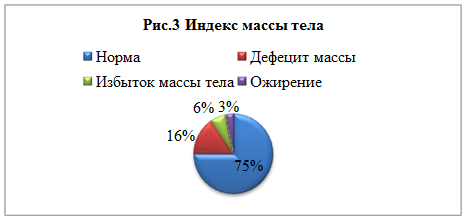
Оценивая индекс Кетле, или индекс массы тела (рис.3), можно сказать, что большинство студентов (78%) имеют нормальную массу тела, которая характеризует здоровый вес, необходимый для полноценной жизнедеятельности организма. 6% испытуемых имеют избыточную массу тела, которая увеличивает риск возникновения сердечно-сосудистых заболеваний и увеличивает нагрузку на все органы. У 3% ожирение, которое может сопровождаться целой серией заболеваний, таких как артрит, диабет, различные опухоли. Такие заболевания мы можем оценить лишь по субъективной оценке здоровья самим испытуемым. При ожирении риск летального исхода от сердечно-сосудистых заболеваний увеличивается на 30%. У 16% от всего количества студентов наблюдается дефицит массы. Обычно дефицит массы связан с хроническими заболеваниями, нарушениями питания, нервными недомоганиями, а также анорексией. Об этих факторах мы также можем узнать из субъективной оценки здоровья самого испытуемого.
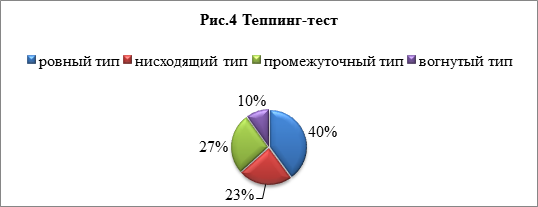
Теппинг-тест оценивает силу нервных процессов. Сила нервных процессов является показателем работоспособности нервных клеток и нервной системы в целом. Сильная нервная система выдерживает большую по величине и длительности нагрузку, чем слабая. Полученные в результате варианты динамики максимального темпа могут быть условно разделены на несколько типов (рис.4):
· ровный тип — максимальный темп удерживается примерно на одном уровне в течение всего времени работы; этот тип характеризует нервную систему испытуемого как нервную систему средней силы. У 40% студентов ровный тип;
· нисходящий тип – взятый испытуемым максимальный темп снижается уже со второго 5-секундного отрезка и остается на сниженном уровне в течение всей работы; этот тип кривой свидетельствует о слабости нервной системы испытуемого, 23% студентов имеют нисходящий тип
· промежуточный тип — темп работы снижается после первых 10-15 секунд; этот тип расценивается как средне-слабая нервная система, 27% имеют промежуточный тип.
· вогнутый тип — первоначальное снижение максимального темпа сменяется затем кратковременным возрастанием темпа до исходного уровня; такие испытуемые также относятся к группе лиц со средне-слабой нервной системой, у 10% такой тип [6].
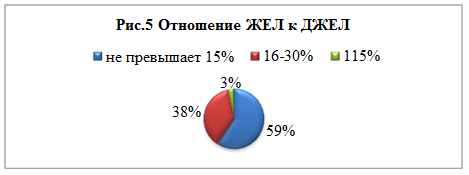
Жизненная ёмкость лёгких (ЖЕЛ) — это наибольший объём воздуха, который человек может вобрать в лёгкие после максимального выдоха.
В норме у здоровых лиц ЖЕЛ фактически может быть ниже должной на 10-15%, то есть составлять 90-85% от ДЖЕЛ. Фактическая ЖЕЛ, составляющая 84-70% от ДЖЕЛ, расценивается как умеренно сниженная, 69-50% значительно сниженная, 49% и менее – резко сниженная.
Повышение фактической ЖЕЛ относительно ДЖЕЛ указывает на высокое функциональное состояние легких и характерно для тех, кто занимается аэробными упражнениями, развивающими выносливость (рис.5).
Один из определяющих факторов нашего здоровья, который проявляется в умении контролировать эмоции, мыслить позитивно, сохранять баланс между духовным и физическим развитием.
Психоэмоциональное здоровье мы определяли следующими методами: буквенные корректурные таблицы А.Г. Иванова-Смоленского и В.Я. Анфимова, шкала депрессии (Т.И.Балашова)
Для того чтобы выяснить работоспособность студентов, мы использовали корректурные таблицы по А.Г. Иванову-Смоленскому и В.Я. Анфимову.
При анализе результатов мы получили следующее:
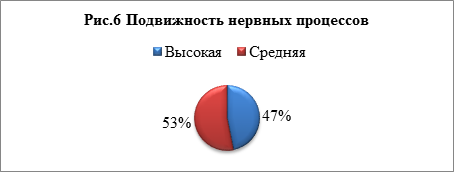
1. Подвижность нервных процессов — скорость смены процессов возбуждения и торможения — проявляется в процессах перехода от одной деятельности к другой. У 53% респондентов высокая подвижность нервных процессов, то есть они могут быстро переключаться с одного типа работы на другой (рис.6). Человек с высокоподвижной нервной системой быстро и адекватно реагирует на изменения ситуации, легче отказывается от уже негодных стереотипов. Без труда переходит от покоя к деятельности и от одной деятельности к другой. Он способен к мгновенному запоминанию, ускоренному темпу речи. У 47% выявлена средняя подвижность нервных процессов.
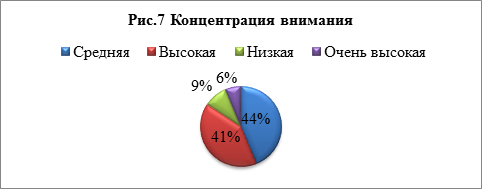
2.Концентрация внимания — степень или интенсивность сосредоточенности внимания. У 9% исследуемых низкая концентрация внимания. Снижение концентрации внимания может привести к рассеянности [5]. У 41% студентов выявлена средняя концентрация внимания, у 44% — высокая, у 6% — очень высокая. Чем выше концентрация внимания, тем эффективнее выполнение работы, так как человек меньше отвлекается на посторонние занятия (Рис.7).
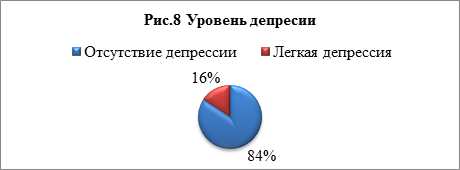
Уровень депрессии. Депрессия — серьезное заболевание, которое резко снижает трудоспособность и приносит страдание как самому больному, так и его близким.
У большинства студентов — 84% — депрессия отсутствует (рис.8).
Лишь 16% имеют легкую форму депрессии. Если не лечить лёгкую депрессию, со временем она может перерасти в глубокую. Её симптомы усугубятся, и вылечить заболевание станет гораздо сложнее. Как следствие болезни может развиться зависимость от наркотиков и алкоголя, а также различные психические расстройства [4].
3) Социальное здоровье
Социальное здоровье связано с влиянием на личность других людей, общества в целом и зависит от места и роли человека в межличностных отношениях, от нравственного здоровья социума.
Для оценки социального здоровья мы использовали методику определения степени конфликтности, разработанную С. Степановым.
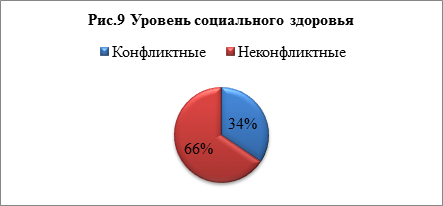
66% студентов — неконфликтные люди (рис.9). Они тактичны и миролюбивы, ловко уходят от споров и конфликтов, избегают критических ситуаций. Они — приспособленцы. 34% — люди конфликтные. Но на самом деле конфликтуют лишь тогда, когда нет иного выхода и другие средства исчерпаны. Твердо отстаивают свое мнение. При этом не выходят за рамки корректности, не унижаются до оскорблений. Отклонений по этому тесту обнаружено не было.
Выводы
В ходе нашей работы было выяснено, что здоровье исследуемых студентов медицинского университета можно считать удовлетворительным. Если оценивать физическое здоровье по методу Пироговой и индексу Кетле, то состояние студентов соответствует нормам. Если же оценивать по методу Апанасенко, то можно сказать, что у студентов слабое мышечное развитие. Это объясняется отчасти гиподинамией студентов. Рекомендациями могут служить физические упражнения на развитие разных групп мышц, в частности мышц рук. Некоторым студентам с высоким или низким ИМТ мы рекомендуем больше заниматься спортом и следить за своим питанием. Психоэмоциональное здоровье также в норме. Есть студенты, у которых выявлена легкая форма депрессии. Для того, чтобы легкая депрессия не перешла в тяжелую форму, таким студентам можно порекомендовать обратиться к психологу со своими проблемами, следить за режимом сна и бодрствования, использовать аромотерапию, музыкотерапию, медитации и т.д. По социальному здоровью резких отклонений не выявлено.
Таким образом, три составляющие здоровья студентов находятся в пределах нормы или немного снижены. Одним из путей обеспечения здоровья является формирование ценностных ориентаций. Студенты должны понимать, что здоровье является первоочередной ценностью. Это подтверждается исследованиями, проведенными на разных студентах медицинского университета [3].
Источник
Как оценивают состояние здоровья медики
В настоящее время в здравоохранении РФ занято более 668 тыс. врачей и более 1650 тыс. средних медицинских работников. Медицинский персонал любого лечебного учреждения ежедневно контактирует с различными факторами инфекционной и неинфекционной природы, оказывающими влияние на его здоровье и работоспособность. Поэтому больничная среда должна расцениваться как чрезвычайно агрессивная микроэкологическая сфера [2, 6].
Несмотря на определенные достижения в области охраны труда медицинских работников, сегодня не существует единой организационной системы профессиональной безопасности, включающей научное изучение этих проблем. Работающие в центрах Госсанэпиднадзора врачи-гигиенисты, осуществляющие внешний контроль за условиями труда, так же как и администрация лечебно-профилактических учреждений, не уделяют должного внимания профессиональной безопасности и здоровью медиков, недооценивая степень опасности госпитальной среды как фактора профессионального риска. Сами врачи и медсестры не придают особого значения решению этой проблемы, вероятно потому, что традиционно политика безопасности и сохранения здоровья проводилась в основном для пациентов, а не для сотрудников. Недостаток внимания к их здоровью может быть объяснен и тем, что они считаются профессионалами, способными позаботиться о своем здоровье без чьей-либо помощи [7].
Актуальность проблемы организации системы охраны профессионального здоровья определяется влиянием условий труда на состояние здоровья медиков и высоким уровнем их заболеваемости, которая, по данным различных авторов, превышает таковую во многих ведущих отраслях промышленности и колеблется от 93,2
до 114,7 случаев на 100 работающих [10].
На сегодняшний день нет правил или рекомендаций по профессиональной безопасности, применимых ко всем аспектам работы в лечебно-профилактических учреждениях, а большинство существующих рекомендаций является неспецифичными [7].
Независимо от специализации больниц, имеются общие неблагоприятные факторы производственной среды: нервно-эмоциональное напряжение, химические вещества, биологические агенты, высокое напряжение анализаторных систем, возможность травматизма, суточный режим работы, нарушающий биологический ритм [10].
Непосредственными причинами возникновения заболеваний являются повышенная чувствительность организма работника к ряду факторов, отсутствие или неэффективность средств индивидуальной защиты, контакт с инфицированными пациентами, несовершенство инструментария и оборудования [11].
Основные факторы профессиональной вредности для медицинских работников могут быть систематизированы по источникам их поступления и значимости влияния на состояние здоровья.
Анкетирование позволило выявить ведущий неблагоприятный фактор больничной среды стационаров различных профилей – эмоциональное напряжение. Меньшее значение придается контакту с антисептиками, дезинфектантами, антибиотиками, инфекциям и неадекватным физическим нагрузкам. Изучена субъективная оценка состояния своего здоровья медицинскими работниками некоторых отделений [1, 13].
Выявленные уровни патологии в отделениях разного профиля являются высокими: гипертоническая болезнь – у 36 на 100 обследованных, хроническая патология желудочно-кишечного тракта – у 30, остеохондроз – у 25, аднекситы – У 23. Для исключения неизбежной доли субъективизма в оценке этого явления предпринята попытка изучения заболеваемости по листкам нетрудоспособности и картам диспансерного наблюдения. Проанализированы больничные листы за 5 лет в различных отделениях крупных многопрофильных стационаров [10].
Установлено, что болевшие хотя бы однократно в течение года составляли до 71,5 % всех работающих, ущерб от временной утраты трудоспособности составил 90 % всех потерь рабочего времени. По поводу хронических заболеваний: состояли на диспансерном учете 33,4 % медицинских работника, но регулярно наблюдались лишь 40 % из них.
Заболеваемость медицинского персонала в изучаемых стационарах составляла от 32,0 до 62,8 на 100 работающих. Ведущими нозологическими формами во всех стационарах были ОРЗ и грипп, составившие в среднем 19,5 на 100 работающих и не имевшие существенных изменений в многолетней динамике. Грипп и ОРЗ регистрировались преимущественно среди медиков молодого возраста [10].
Анализ структуры хронической патологии в различных стационарах показал, что ведущими формами явились заболевания желудочно-кишечного тракта, сердечно-сосудистая патология, заболевания гинекологической сферы и осложнения беременности, что в принципе не отличается от данных, полученных при анализе субъективной оценки медиками состояния своего здоровья. Причем существенных различий в уровнях и структуре заболеваемости в различных стационарах не отмечается [10].
Закономерным явился тот факт, что более высокая заболеваемость сердечно-сосудистой системы имела место в стационарах, где среди медицинских работников преобладали лица пожилого возраста, а осложнения беременности – там, где основную часть работающих составляли молодые женщины [10].
Выявлен высокий уровень заболеваемости сотрудников отделения лейкозов одного из крупных лечебных учреждений. Среди них достоверно чаще по сравнению с другими категориями медицинских работников регистрировались заболевания органов дыхания [10].
Но даже эти цифры не полностью отражают сложившуюся ситуацию, так как около 80 % медиков занимаются самолечением или пользуются неформальными консультациями у своих коллег, часто не обращаясь к врачу. Особенно это касается медицинских работников с высшим образованием, которые обращались за получением больничных листков только при тяжелой длительной болезни. Таким образом, анализ заболеваемости по больничным листкам не является достаточно информативным [7].
Для наиболее объективной оценки состояния здоровья медицинского персонала на рабочем месте было проведено углубленное обследование – бактериологическое и с помощью прибора-иммуноанализатора «Хелпер», позволяющего выявить отклонения в функции Т-клеточной системы иммунитета. При этом частота выявления иммунодефицитных состояний у медицинского персонала составила от 25 до 54 на 100 работающих в различных отделениях [10].
В госпитальной среде, где постоянно циркулируют различные возбудители, развиваются эпидемические процессы многих инфекций традиционных и вызванных условно-патогенными микроорганизмами. Большинство медиков, не имея полной информации о качестве и количестве циркулирующей флоры, не вполне понимают существующую для их здоровья опасность, обусловленную возможностью инфицирования при контакте с пациентами, биологическими образцами, секретами и экскретами. Иногда хирурги оперируют пациентов с диагнозом гепатита В без специальных защитных приспособлений, а персонал прозектуры работает с зараженными органами без перчаток [10].
Медицинские работники являются группой высокого риска инфицирования вирусным гепатитом В по сравнению с населением. Риск заражения максимален в службах переливания крови и в отделениях гемодиализа. Общая инфицированность их вирусным гепатитом В с парентеральным механизмом по Российской Федерации составляет 32,6 % [11, 14].
Инфицированность врачей и медсестер вирусом гепатита В составила 20,5 % в одном и 37,4 % в другом крупном ЛПУ Санкт-Петербурга. Регистрируемая заболеваемость колебалась от 0,7 до 1,2 на 100 обследованных в различных подразделениях. Установлено наличие связи между уровнем выявления антиНВс-антител и длительностью работы, независимо от профиля отделения (г=0,45). При этом уровень антител к HBs- и НВс-антигенам у них определялся в 2,5 раза выше, чем у лиц других немедицинских специальностей [10].
Помимо возбудителей традиционных инфекций, существенное значение в формировании микроэкологической среды ЛПУ имеют широко циркулирующие условно-патогенные микроорганизмы. Активная вовлеченность медицинского персонала в развитие эпидемического процесса не может не отразиться на состоянии его здоровья [5].
Риск передачи инфекции между больными и персоналом больниц, возможность формировать категории источников инфекции различны, зависят от нозологической формы и профиля стационара [8, 15].
Длительность нахождения в госпитальной среде у медицинских работников, несравненно большая, чем у пациентов, приводит к формированию клинически выраженных форм заболеваний (пневмонии, панариции, кандидозы полости рта и др.), глубокого (кишечного, приводящего к дисбактериозу) и поверхностного носительства (на коже и наружных слизистых, приводящего к изменению соотношений нормальной микрофлоры). С увеличением профессионального стажа повышаются показатели глубокой аутофлоры кожи, снижается бактерицидность слюны, то есть отмечаются свойства, характерные для изменения общей реактивности организма и снижения его защитных свойств [10].
Исследования, посвященные состоянию здоровья медицинских работников (МР), проводились неоднократно. Благодаря им, были получены данные, свидетельствующие о том, что по риску развития профессиональных заболеваний (ПЗ), некоторые отрасли здравоохранения могут сравниться с ведущими отраслями промышленности [3]. Выборочными исследованиями было установлено, что структура профессиональной заболеваемости у МР формируется главным образом за счет аллергозов от действия антибиотиков и других лекарственных средств, в меньшей степени – за счет инфекционных заболеваний. Возможны заболевания рук от перенапряжения и лучевая болезнь. Категориями с наиболее высоким риском возникновения ПЗ являются медсестры, а из врачей – патологоанатомы, инфекционисты и стоматологи [4]. Однако данные официальной регистрации случаев ПЗ среди МР, особенно в абсолютных цифрах по отношению к численности МР, в открытой печати публиковались в весьма ограниченном количестве. С 1988 г. публиковались в основном данные о регистрации случаев ПЗ в производственных отраслях [5].
Было проведено специальное исследование, основанное на материалах о регистрировавшихся в Ленинграде-Санкт-Петербурге случаях ПЗ [9]. Из 2914 больных с ПЗ, зарегистрированных за 1984-1995 гг. в городе, были выбраны 123 работника здравоохранения, медицинской и фармацевтической промышленности, а также транспортных и строительных организаций, подчинявшихся Министерству здравоохранения. Большинство заболевших (104 человека) работали в лечебно-профилактических и научных медицинских учреждениях [24]. В городе отмечалось в год от 3 (в 1991 и 1992 гг.) до 16 (в 1985 г.) случаев ПЗ среди МР, что составляло от 1,66 до 4,63 % по отношению ко всем случаям ПЗ, отмеченным в эти же годы.
Относительный уровень ПЗ среди медсестер в Санкт-Петербурге оказался равным 1,0 случаю ПЗ на 10000 работающих, среди врачей в целом – 0,5 случая на 10000. Однако среди стоматологов он составлял 2,0, а среди фтизиатров 3,9 случая ПЗ на 10000 работающих [9].
Наибольшее количество ПЗ среди МР вызвано воздействием вредного биологического производственного фактора (ВПФ), в первую очередь антибиотиков (52 случая ПЗ – 41 %), и в меньшей степени (17 случаев ПЗ – 15 %) возбудителями инфекционных заболеваний. Из 52 случаев аллергозов, вызванных антибиотиками, в 43 случаях была определена сенсибилизация к ампициллину, в 5 случаях – к бензилпенициллину, в одном случае – к канамицину, в 3 случаях – выявлена полиаллергия к антибиотикам. В 7 случаях выявлена сенсибилизация к резине, из которой изготовлялись медицинские перчатки, и к продуктам ее деполимеризации (тиурам), в 2 случаях – к стоматологическим материалам (эндодент, акриламид), в 2 – к анестетикам (новокаин, дикаин) и в 5 – к антисептикам (хлорамин, хлоргексидин). Среди изготовителей очковых линз зафиксировано 6 случаев аллергического дерматита при контакте с оксидом циркония, использовавшимся при обработке стекла.
Большинство случаев легочного туберкулеза было отмечено среди работников НИИ фтизиопульмонологии и противотуберкулезных диспансеров. Более редкие случаи зафиксированных инфекционных ПЗ: клещевой энцефалит у эпидемиолога, хронический вирусный гепатит В у медсестры и нейросенсорная тугоухость после перенесенного гриппа [9].
Что касается профессиональной патологии дыхательной системы, то она представлена четырьмя случаями бронхиальной астмы и одним случаем хронического бронхита [9].
Распределение заболевших по стажу: 53,8 % приходится на группу со стажем до 5 лет, 19,2 % – на группу со стажем 5-10 лет, 7,7 % – на группу со стажем 10-15 лет, 6,7 % – на группу со стажем 15-20 лет и т.д. Таким образом, подавляющее большинство ПЗ (73 %) регистрируется при стаже работы от 1 до 10 лет. Указанная особенность обусловлена спецификой действующих в здравоохранении ВПФ: большинство случаев аллергических дерматитов наблюдается при относительно небольшом стаже работы. В то же время в промышленности для развития ПЗ от действия вибрации и физических перегрузок нередко требуется существенно больший срок, порядка 10-20 лет [9].
Эффективность периодических медосмотров медицинских работников катастрофически низка. Если в различных отраслях промышленности у 50-80 % больных с ПЗ признаки профпатологии выявляются на медосмотрах, то среди 104 МР, получивших ПЗ, лишь у 10 человек (
Источник