Глобальная проблема здоровья людей
Здоровье каждого отдельного человека – это огромное достояние, утратив которое, очень трудно или вообще невозможно восполнить утрату. Но эта ценность не является сугубо личной для каждого. Здоровье индивидуумов определяет и множество социальных аспектов и проблем, которые отражают благополучие общества в целом. Таким образом, глобальная проблема здоровья людей не может касаться только самого человека и даже отдельной страны, поэтому ею занимается множество международных организаций и фондов, создаются специальные программы и курсы восстановления здоровья.
Здоровье индивидуума – здоровье социума
В глобальной проблеме здоровья людей важны все составляющие: физическая полноценность, психическая вменяемость, душевное равновесие и социальное благополучие. Нарушения любой из перечисленных компонент или даже простой дисбаланс между ними приводят к утрате здоровья. Без здорового организма человеку трудно выжить и самостоятельно адаптироваться в социуме. Душевнобольные просто не способны выжить в естественной среде. Люди с низкой социальной защищенностью или вообще без нее лишены возможности адекватно заботиться о своем здоровье.
Кроме того, факторами, позволяющими сохранить полноценное здоровье, являются питание, среда обитания и эмоциональный комфорт. Эти составляющие требуют огромной инфраструктуры. Эмоциональный комфорт невозможен без признания членами сообщества данного индивидуума, без реализации им основных функций (продолжения рода, самовыражения в ремесле или творчестве). Здоровое питание может быть обеспечено только взаимодействием определенного числа людей. Экологичная среда обитания включает температурный и атмосферный комфорт, обладание личным временем, свободу передвижения.
Проблема здоровья людей, глобальный аспект
Обобщая значимость здоровья каждого члена человеческого сообщества, нельзя упускать из виду и финансовый аспект. Высокая заболеваемость, инвалидизация, утрата трудоспособности, снижение продолжительности жизни, – все это следствия недостаточной охраны здоровья, которые снижают экономический потенциал стран и народов.
Эффективность государства, в конечном итоге, определяется тем, как оно относится к проблеме здоровья людей. Глобальный аспект проблемы отражает, как минимум, полное игнорирование здоровья общества на данный момент. Поэтому на сегодня спасение утопающих в руках самих утопающих.
Что делать?
Оставаясь один на один с проблемой сохранения собственного здоровья, человек не может чувствовать себя защищенным. Помочь в решении проблемы готов Центр М. С. Норбекова, который предлагает пройти курсы восстановления здоровья, основанные на методике раскрытия потенциала организма к самосохранению и оздоровлению.
Методика М. С. Норбекова основана на различных профильных гимнастиках в сочетании с психологическими тренингами, помогающими пациентам обрести волю к победе над недугами.
Источник
ЗДОРОВЬЕ
Глобальная проблема здоровья и долголетия во многом является производной от других глобальных проблем, вызывающих заболевания, способствующих их распространению, сокращающих трудоспособный и репродуктивный возраст человека и продолжительность его жизни. К таковым можно отнести:
- ухудшение экологической ситуации, истощение ресурсов и ухудшение их качества;
- демографический взрыв и перенаселение в ряде развивающихся стран;
- недостаток продовольствия и его низкое качестве, голод и недоедание;
- урбанизация и растущий уровень факторов стресса.
Глобальная проблема состояния здоровья сегодня конкретизируется по ряду следующих аспектов:
- высокая детская смертность и небольшая продолжительность жизни (до 60 лет) в развивающихся странах и странах бывшего социалистического лагеря (Евразия);
- высокая детская смертность от недоедания и болезней, которые могут быть предотвращены;
- растущая динамика смертности от так называемых «болезней цивилизации» (сердечно-сосудистые заболевания, хронические заболевания легких и т.д.) и заболеваний с неинфекционной этиологией (рак, диабет и т.д.): более 36 млн человек ежегодно;
- зависимость смертности от сердечно-сосудистых заболеваний, признанной самой частой причиной смертности людей за Земле, от уровня доходов населения: свыше 80% смертей от сердечно-сосудистых заболеваний приходится на страны со средним и низким уровнем дохода на душу населения;
- растущая смертность от инфекционных заболеваний;
- быстрое распространение СПИДа;
- высокая смертность от эпидемии инфекционных заболеваний, которые считались уже побежденными (оспа, малярия, корь, менингит, чума, холера);
- увеличение числа психических заболеваний (например, шизофрении);
- рост числа суицидов (особенно, в развитых странах и странах с переходной экономикой);
- появление новых смертоносных инфекций (лихорадка Эбола, MERS).
Среди причин глобальной проблемы здоровья и продолжительности жизни людей на планете, помимо уже названных выше, стоит отметить:
- недоступность национальных систем здравоохранения для 1 млрд жителей Земли;
- низкий уровень развития медицины и фармацевтики в развивающихся странах;
- проблемы в сфере социально-экономических факторов и условий, определяющих жизненный уровень и состояние здоровья людей (условия жизни, труда и быта; реальная заработная плата; продолжительность рабочего дня; степень интенсивности труда; степень занятости; уровень и характер питания; жилищные условия; состояние и доступность медицинских услуг);
- высокие цены на лекарственные препараты и лечение в ряде стран;
- коммерческая, а не гуманистическая ориентация фармацевтических компаний;
- слабая социальная политика и политика в области здравоохранения в ряде стран;
- табакокурение, алкоголизм и наркомания;
- ожирение в результате питания дешевыми высококалорийными продуктами (фаст-фуд) и влияния вредных пищевых добавок (ингредиенты с индексом «Е»);
- распространение гиподинамии;
- низкий уровень культуры отношения человека к себе и своему здоровью, гигиены и общих знаний (грамотности).
Соответственно, возможные и результативные решения в сфере глобальных проблем здоровья, продолжительности жизни и ее качества, а также здравоохранения, должны лежать в плоскости работы с причинами распространения заболеваний, снижения качества жизни и ухудшения экологии, неэффективных систем охраны здоровья и социальной политики и т.д.
Источник
Обзор глобальных тенденций в развитии здравоохранения. Часть 1. Проблемы глобального здравоохранения
В докладе я расскажу, как вы можете совершенствовать свою систему. Начнем с базовой информации (рис. 1, 2).
Рисунок 1. Общие положения
- Увеличение расходов на здравоохранение в абсолютном выражении и по отношению к валовому внутреннему продукту (ВВП), приводящее к значительному дефициту бюджета вследствие:
• старения населения;
• распространения хронических заболеваний;
• фрагментации оказания медицинской и социальной помощи. - Лишь небольшая доля расходов подлежит строгой оценке (лекарственные препараты, устройства и другие технологии, от 15 до 30% от общего объема расходов).
• Необходимо выявить и исправить зоны неэффективности во всех аспектах здравоохранения и избавиться от излишних трат.
• Перераспределение ресурсов и введение более эффективных услуг может привести к повышению качества и, возможно, стоимости.
Рисунок 2. Здравоохранение в мире: серьезные проблемы
- Прогнозируемый дефицит: 18 млн работников здравоохранения
- Почти 40% всех расходов на здравоохранение в мире тратится впустую из-за неэффективности
- В Северной и Южной Америке только 22% поставщиков неотложной медицинской помощи оценивают предоставляемые специализированные услуги как хорошие или очень хорошие.
- Из 421 млн ежегодных госпитализаций по всему миру 1 из 10 случаев наносит вред пациенту.
Старение населения – одна из серьезных мировых проблем. Политики весьма обеспокоены тем, что доля пожилых людей во всех странах растет, и на сохранение их здоровья приходится тратить больше финансов. Представляю вашему вниманию данные, которые подтверждают, что проблемы связаны не столько с престарелыми людьми, сколько с работающим населением трудоспособного возраста.
Следующая серьезная проблема – это разрозненность при оказании медицинской и социальной помощи. Стационарная и социальная помощь задействованы в своих секторах. К сожалению, все вышеназванные системы не координируют свои усилия, кроме того, доля выделяемых средств подлежит строгой оценке. В большинстве стран на фарминдустрию и изделия медицинского назначения приходится 15–20% от общих расходов на здравоохранение. Но нельзя оценить все, поэтому нам нужно оценить организацию и эффективность медицинской помощи; нужно выявлять узкие места – то, что работает недостаточно эффективно; постараться уменьшить малоэффективные расходы – те, которые не дают отдачи; выявить недоработки, перераспределить высвободившиеся деньги и тратить их так, чтобы получать конкретные результаты.
Еще одна не менее актуальная проблема – кадровые ресурсы. По прогнозам, в ближайшие 20 лет будет ощущаться дефицит 18 млн медицинских работников. В вашей стране дефицит медперсонала уже ощущается: в ближайшие 20 лет потребуется дополнительно подготовить 2 млн врачей.
Правительство Китая очень много делает для повышения квалификации врачебного сообщества, в частности там внедрена подготовка врачей по ускоренным схемам – проходят fasttrack-тренинги. Не менее важная часть – непроизводительные/непредвиденные расходы, например, сбои маршрутизации при направлении в специализированные учреждения.
Мировые расходы на здравоохранение
Американцы тратят примерно 20% своего благосостояния на здравоохранение, и все же американская система здравоохранения недостаточно эффективна. Ожидаемая продолжительность жизни (ОПЖ) в этой стране приближается к 78 годам. Это аналогично ОПЖ на соседней Кубе, где расходы на здравоохранение намного меньше. Если вы хотите пересмотреть систему здравоохранения, надо обращаться к опыту стран, преуспевших в этом, даже если они не дотягивают до международных стандартов. Так, 1 из 10 случаев стационарного лечения приводит к нежелательным последствиям. Я имею в виду нозокомиальные инфекции, а также врачебные ошибки. Во многих развивающихся странах проблем более чем достаточно, и связаны они не только с врачами, сама система дает сбой – она недостаточно четко отлажена и не работает должным образом.
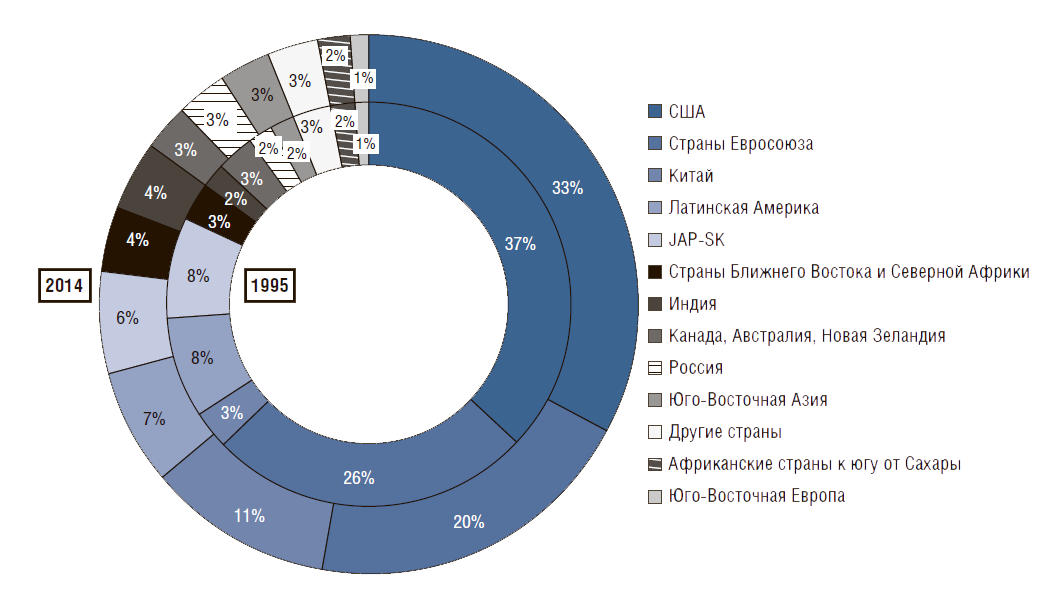
Рисунок 3. Региональные расходы на здравоохранение в процентах от общих расходов на здравоохранение во всем мире
Если оценивать глобальное перераспределение расходов на здравоохранение (рис. 3), мы увидим, что треть от мировых затрат на здравоохранение приходится на американцев, т.е. 5% мирового населения потребляет 33% общемировых расходов на здравоохранение. В то же время ОПЖ в США меньше, чем в большинстве развитых стран. Страна, которая находится на подъеме, – это Китай. В 1995 г. они тратили 3%, теперь – 11% от глобальных расходов. В ближайшие 20 лет, я думаю, эта цифра дойдет до 20%. Страна большая, и они очень много делают для совершенствования своей системы здравоохранения.
И еще один вывод, который вызывает озабоченность. Обратите внимание на соотношение частных и государственных расходов на здравоохранение. В США – это 50% госбюджет и 50% деньги из кармана граждан. Поэтому американская система не очень справедлива. Для богатых людей проблем нет, но для людей с низкими доходами это всегда сложно.
За последние 10–20 лет госбюджетное финансирование увеличилось в странах Ближнего Востока, Канаде, Новой Зеландии и в Южной Корее, но не в Европе и не в России. В России растет доля расходов граждан на здравоохранение – многие вынуждены платить за медобслуживание из собственного кармана. Эту тенденцию нужно обратить вспять. Поэтому приоритетами для вашего правительства должны стать увеличение доли государственных расходов на здравоохранение и улучшение доступности медицинских услуг (рис. 4).
Рисунок 4. Государственные и частные (личные) расходы на медицинскую помощь в процентах от общих расходов на здравоохранение
Полиморбидность
На рис. 5–8 показано, как по мере старения у человека проявляется все больше патологий. Как правило, к 50 годам каждый второй страдает от какого-то хронического заболевания: от гипертензии, сахарного диабета, сердечно-сосудистой патологии. Если представить эти данные министру финансов, порадует ли его это? Получается, что больше денег тратится на престарелую часть населения, и если так будет продолжаться, ресурсов для развития экономики не хватит: пожилые люди будут жить дольше, нужно больше тратить на пенсионное обеспечение. Конечно, министра финансов не обрадуют эти выкладки, но Министерство здравоохранения может выступить с инициативой к Минфину.
Рисунок 5. Мультиморбидность наиболее распространена среди пожилых людей (данные по Шотландии)
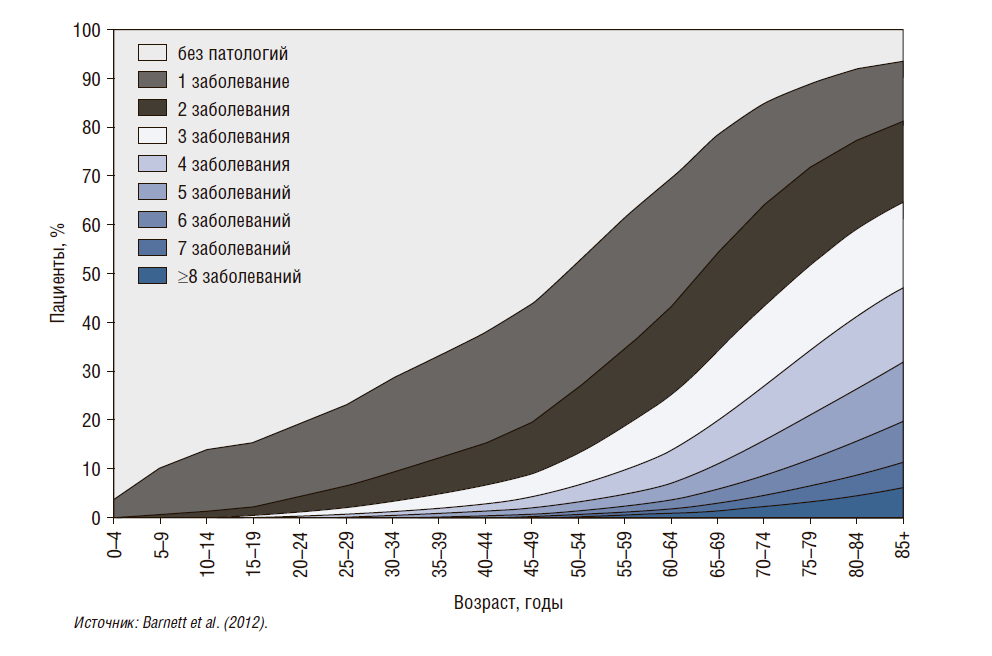
Обратимся к истории Канады, здесь приведены данные 2003 и 2009 гг. (рис. 6). Выяснилось, что большинство мультиморбидных пациентов — это люди среднего возраста, т.е. трудоспособного – 30–65 лет. И только за 6 лет (с 2003 по 2009 г.) их доля увеличилась, потому что по мере старения возникает больше патологий.
Рисунок 6. Фактическое число людей с мультиморбидностью выше в более молодом возрасте
Рисунок 7. Проблемы
Остронуждающиеся /высокозатратные пациенты:
в развитых странах 2/3 всех расходов на здравоохранение идет на обслуживание 5–10% пациентов, группы остронуждающихся и высокозатратных пациентов, характеризующейся высокой распространенностью хронических заболеваний, мультиморбидностью и осложнениями.
Приведу данные по Германии (рис. 8): 5% немцев потребляют 53% от суммарных расходов на здравоохранение, 10% немцев – порядка 70%.
Рисунок 8. «Для экономии иди туда, где деньги» (Германия)
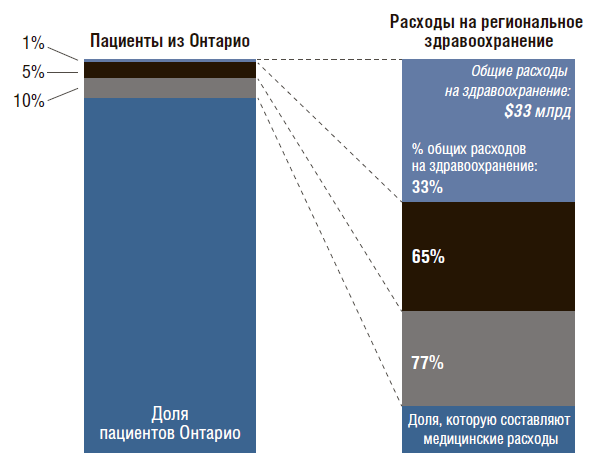
Германия может себе это позволить. А вот данные по Канаде (рис. 9). Провинция Онтарио – самая крупная по численности населения. Только 1% населения провинции потребляет 33% от суммарных расходов на здравоохранение, а 5% и 10% населения этой провинции – 75% от общих ассигнований на здравоохранение.
Рисунок 9. Онтарио, Канада, 2012 г.
В Онтарио признали необходимость в лучшей координации процессов оказания медицинской помощи сложным пациентам для улучшения показателей здоровья и повышения эффективности системы здравоохранения.
Health Links изначально ориентировались на сложных, высокозатратных пациентов, которые получали лечение в различных секторах здравоохранения и/или находились в стационаре продолжительное время.
75% сложных пациентов обращаются к 6 врачам и более, и 25% из них – более чем к 16 врачам.
Скоординированная и интегрированная медицинская помощь – основа деятельности Health Links. С декабря 2012 г. Health Links объединяет медицинские организации на добровольной основе для предоставления медицинской помощи пациентам
Но люди, которые верят в рыночную стихию, а также в приватизацию систем медобслуживания, ратуют за частное страхование. Конечно, не врачам определять глобальные подходы к способам возмещения затрат на медицинскую помощь. Более того, врачи могут быть аффилированы с частными страховыми компаниями, и тогда они не будут заинтересованы, чтобы застраховать эти 10%, потребляющие 77%. Им выгоднее работать с 90%, которые потребляют только 23% от общих расходов на здравоохранение.
Распределение расходов
10% приходится на уязвимую часть населения. Эти люди серьезно больны: рак, инсульты, сердечно-сосудистые заболевания… Может быть, лучше страховать население, подверженное низкому риску, из средств госбюджета или социального страхования – в этом случае мы можем совместить все эти риски, потому что можем страховать тех, кто не отвлекает на себя большие расходы, для того чтобы субсидировать неблагоприятные риски остальных людей.
Мы хотим, чтобы молодые субсидировали более возрастных, а здоровые – не совсем здоровых. Нам нужно убрать плохие риски, необходимо перераспределить средства благодаря глобальной системе. Кроме того, нужно учитывать, что 5% населения потребляет бо́льшую часть затрат на здравоохранение (рис. 10). Люди с тяжелыми заболеваниями потребляют порядка 70% всех бюджетов, 5% пациентов с онкологией – более 87%, т.е. меньшая часть пациентов потребляет бо́льшую часть бюджетов здравоохранения.
Рисунок 10. Доля расходов на основные 5 заболеваний среди 5% населения, получающих самые дорогостоящие медицинские услуги, от всех расходов на эти заболевания, 2012 г.
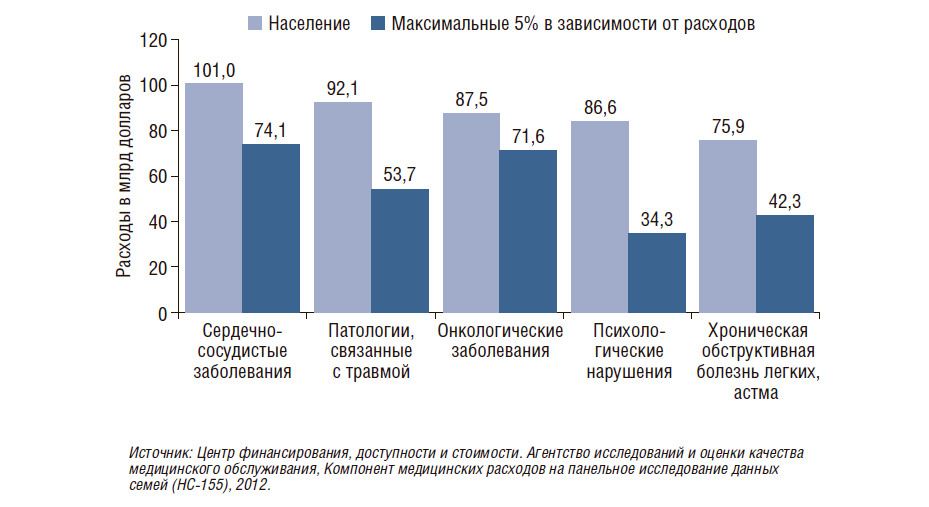
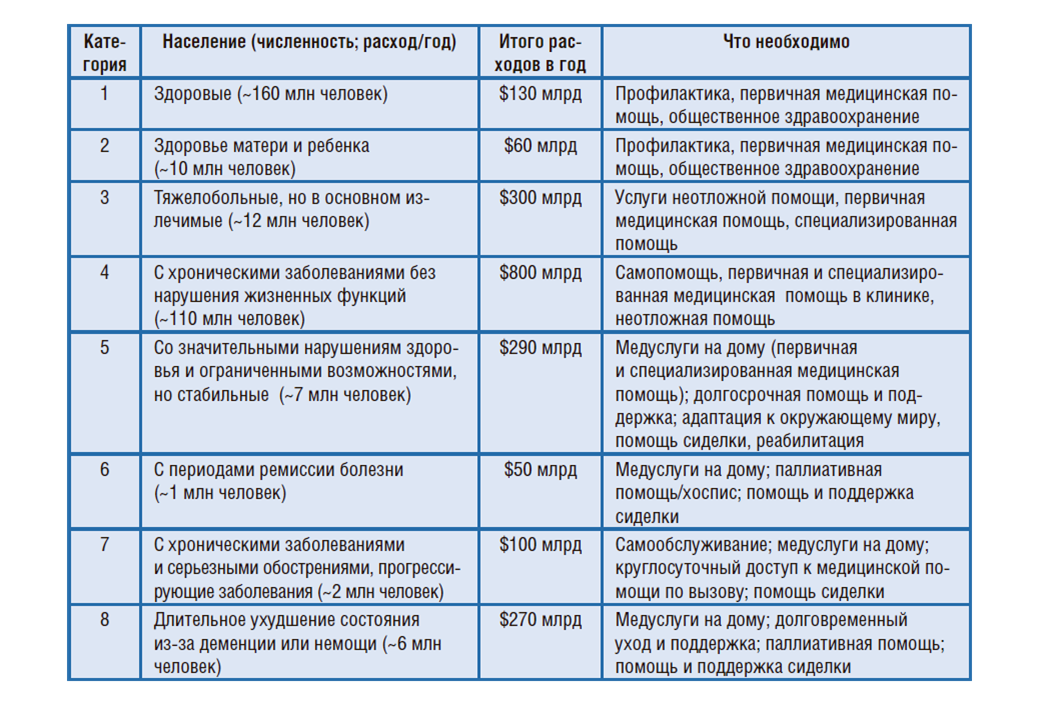
Если мы можем их идентифицировать в бюджете системы здравоохранения, мы сможем оптимизировать процесс, потому что многие пациенты перетекают от врача к врачу, достаточно много посещают разных специалистов — до 16 разных медицинских организаций в год, при этом лечение становится дороже и оно сопряжено с большими временными потерями. Мы видим, что это зависит не только от бюджета страны, но и от категории людей. Смотрите, как тратятся средства на категории 5–8 (рис. 11): 60 млн американцев потребляют столько же, сколько самые активные потребители бюджетных средств.
Рисунок 11. Кто они – остронуждающиеся и высокозатратные пациенты?
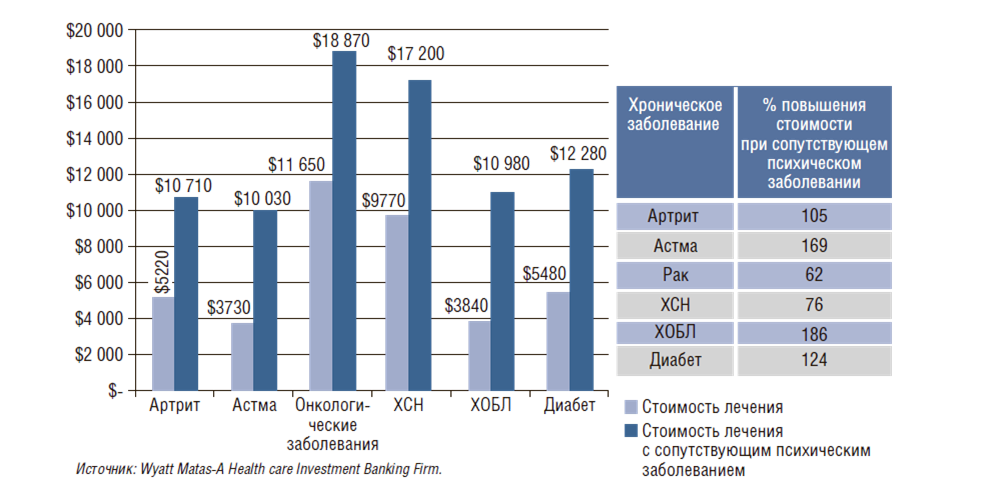
Как организовать процесс здравоохранения таким образом, чтобы экономить финансы в бюджетной системе? Есть еще один вопрос, от которого отмахиваются в нашей системе здравоохранения. При хронических заболеваниях возникают и ментальные проблемы, которые сочетаются с другими серьезными заболеваниями. В этом случае расходы увеличиваются многократно, иногда в 2 раза (рис. 12). И это очень важно.
Рисунок 12. Увеличение стоимости лечения хронического заболевания с сопутствующим психическим заболеванием
ХСН – хроническая сердечная недостаточность; ХОБЛ – хроническое обструктивное заболевание легких.
Нужны перемены
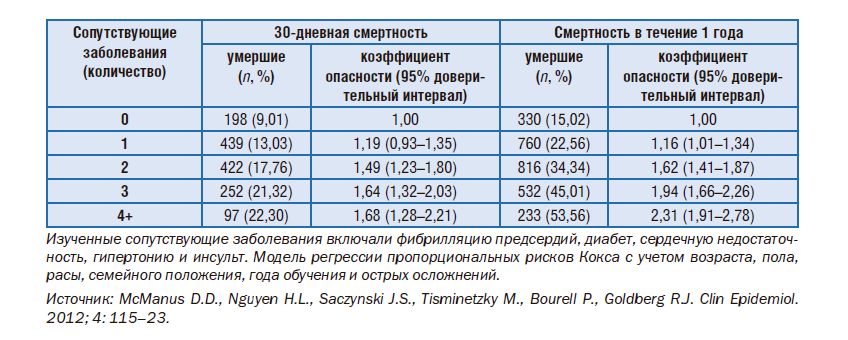
Поговорим об опыте одного из лучших американских лечебных заведений (рис. 13, 14). Предположим, пациента госпитализировали с сердечным приступом. 9% умрут через 30 дней после сердечного приступа, 15% – через год. Если сердечный приступ сочетается с сопутствующими заболеваниями, 22% умрут в американской больнице примерно через 30 дней и 53% спустя год после госпитализации.
Рисунок 13. Смертность после инфаркта миокарда с диабетом и без него
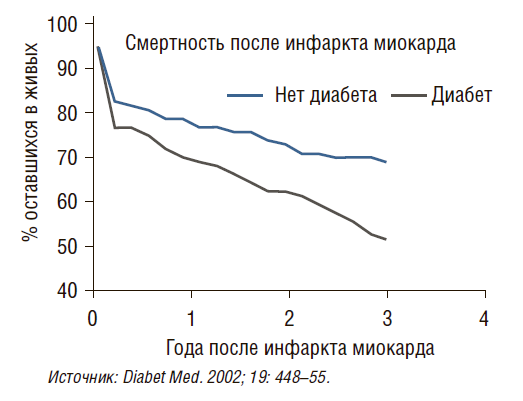
Почему я акцентирую ваше внимание именно на этом. Чем больше сочетанных заболеваний имеют люди, тем больше шансов, что спустя год они могут умереть. Поскольку больница не координирует преемственность оказания медицинской помощи, зачастую никого не заботит, что произойдет после того, как человека выписали из больницы, какие лекарства он должен принимать, консультацию у каких врачей ему надо пройти. 50% людей, которые после сердечных состояний выписываются из госпиталя, не принимают медикаменты, и после второго приступа могут умереть.
Рисунок 14. Летальность в течение 30 дней и в течение 1 года с учетом сопутствующих заболеваний у пациентов с острым инфарктом миокарда
Мы слишком поздно начинаем лечить людей (рис. 15). Когда они попадают в больницу, их заболевание уже нельзя контролировать. Медицинские ошибки тоже часто не фиксируются в нашей системе здравоохранения, и это существенная проблема, о которой мы поговорим чуть ниже. Допустим, человека с диабетом необходимо направить не только к диабетологу-эндокринологу, но и к ревматологу, который расскажет ему про артрит. Иногда люди игнорируют советы врачей: 50% людей с высоким давлением не обращают на это внимания и не принимают медикаменты. 30% пациентов с астмой перестают принимать препараты, выписанные врачом, что в дальнейшем может отразиться на их здоровье.
Рисунок 15. Разрывы (несоответствия), приводящие к неэффективности медицинской помощи
,%20%D0%BF%D1%80%D0%B8%D0%B2%D0%BE%D0%B4%D1%8F%D1%89%D0%B8%D0%B5%20%D0%BA%20%D0%BD%D0%B5%D1%8D%D1%84%D1%84%D0%B5%D0%BA%D1%82%D0%B8%D0%B2%D0%BD%D0%BE%D1%81%D1%82%D0%B8%20%D0%BC%D0%B5%D0%B4%D0%B8%D1%86%D0%B8%D0%BD%D1%81%D0%BA%D0%BE%D0%B9%20%D0%BF%D0%BE%D0%BC%D0%BE%D1%89%D0%B8.png)
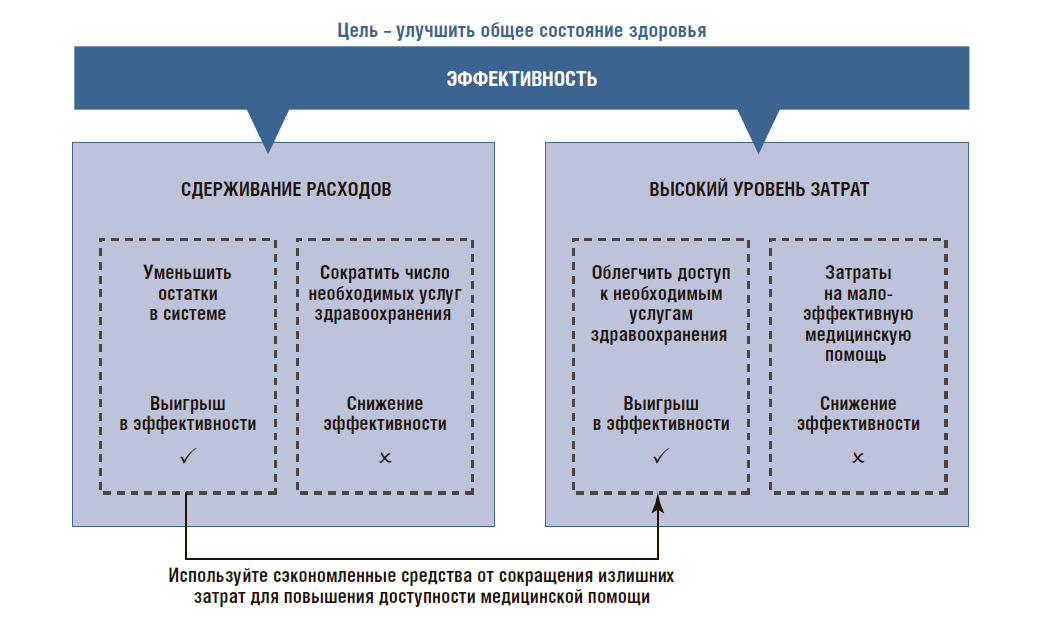
Нам необходимо понимать, что работает в системе здравоохранения, а что нет. Чтобы этот процесс был более персонифицированным, мы должны понимать, как решать конкретные проблемы. Врачам необходимы компьютерные системы, которые помогут им интегрировать системы ухода за больными, чтобы пациента можно было обучить в соответствии с тем состояниям, в котором он находится. А для этого нужно попытаться сократить расходы на ненужные действия, которые не приносят положительного результата, не убирая полезные и необходимые сервисы (рис. 16).
Рисунок 16. Эффективность
В отчете, опубликованном Организацией экономического сотрудничества и развития (ОЭСР) (рис. 17), указано, что на 1 из 10 госпитализаций приходятся серьезные побочные действия. Их можно предотвратить, потому что цены на различные операции (например, по замене коленного сустава) варьируют в 5 раз в разных регионах. До 50% антимикробных препаратов, выписываемых пациентам, не нужны. Высоки административные расходы. Во многих европейских странах порядка 5–6% всех затрат на здравоохранение теряются из-за мошенничества и всевозможных ошибок.
Рисунок 17. Пятая часть расходов на здравоохранение теряется
- Неблагоприятный исход в 1 из 10 случаев госпитализации, добавьте от 13 до 17% к больничным расходам и можно избежать до 70% расходов.
- Географические различия в показателях замещения коленного сустава (в 5 раз) в основном не обоснованы.
- До 50% рецептов на противомикробные препараты не нужны.
- От 12 до 56% случаев посещения отделений неотложной помощи нецелесообразны.
- Доля дженериков варьируется от 10 до 80%.
- Административные расходы очень сильно варьируются.
- Убытки в результате мошенничества и ошибок составляет 6% от объема платежей.
Источник: OECD Tackling Wasteful Spending on Health. Jan 2017.
Что касается разницы цен по регионам (рис. 18): в кардиологии в одной и той же стране число процедур в разных областях может отличаться до 6 раз. Конечно, нам нужны базы данных, которые фиксируют реальную деятельность системы здравоохранения, желательно онлайн, – необходимо уходить от устаревшей модели здравоохранения.
Рисунок 18. Географические различия в уровне кардиологических вмешательств
- Уровень кардиологических процедур варьируется более чем в 3 раза между странами ОЭСР и до 7 раз внутри этих стран. Cложно представить, что это обоснованно.
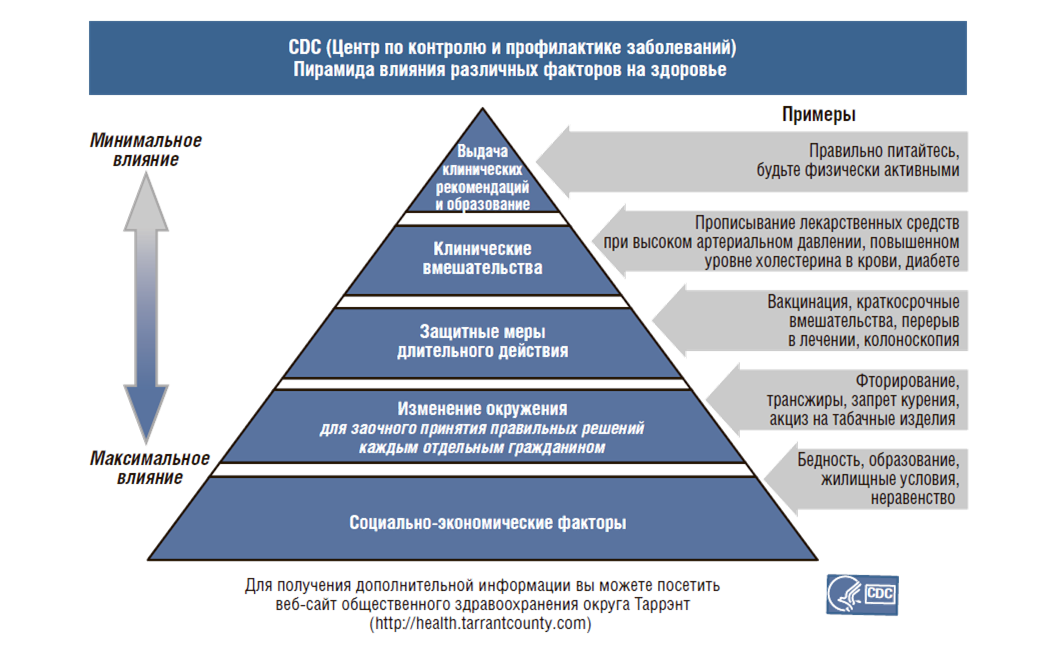
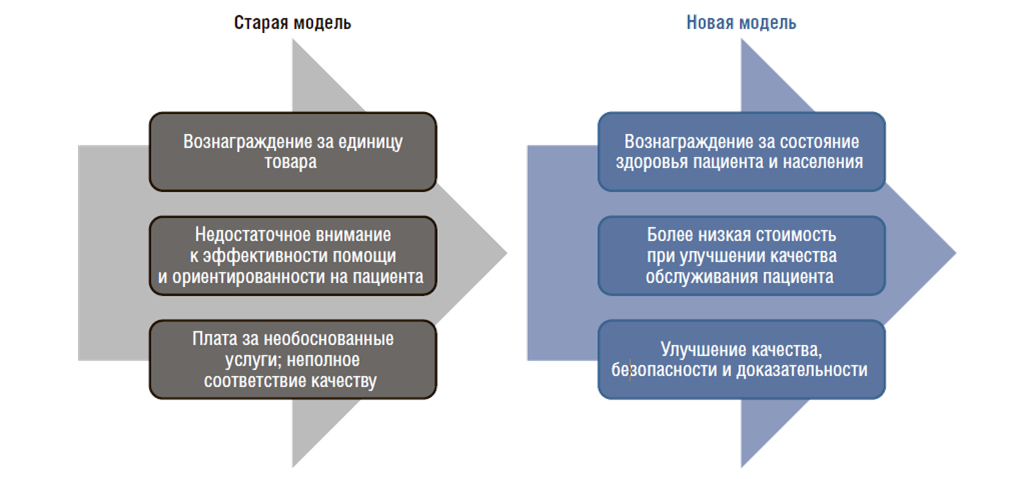
Необходима такая система, которая позволит улучшить здоровье населения, жизненный статус, ОПЖ, заменить подходы более продуктивными (рис. 19). Врачи получают одинаковые зарплаты независимо от достижений, которых они добились. Необходимо иметь стратегию общественного здравоохранения: классифицировать людей на здоровых и тех, кто попадает в группы риска, людей с большим риском, например, курильщики или имеющих высокий уровень холестерина. Мы должны знать, что делать, если заболевание уже началось, как нам его остановить, как не позволить ему развиться.
Рисунок 19. Инновации в оплате медицинской помощи: повышение ценности и доступности
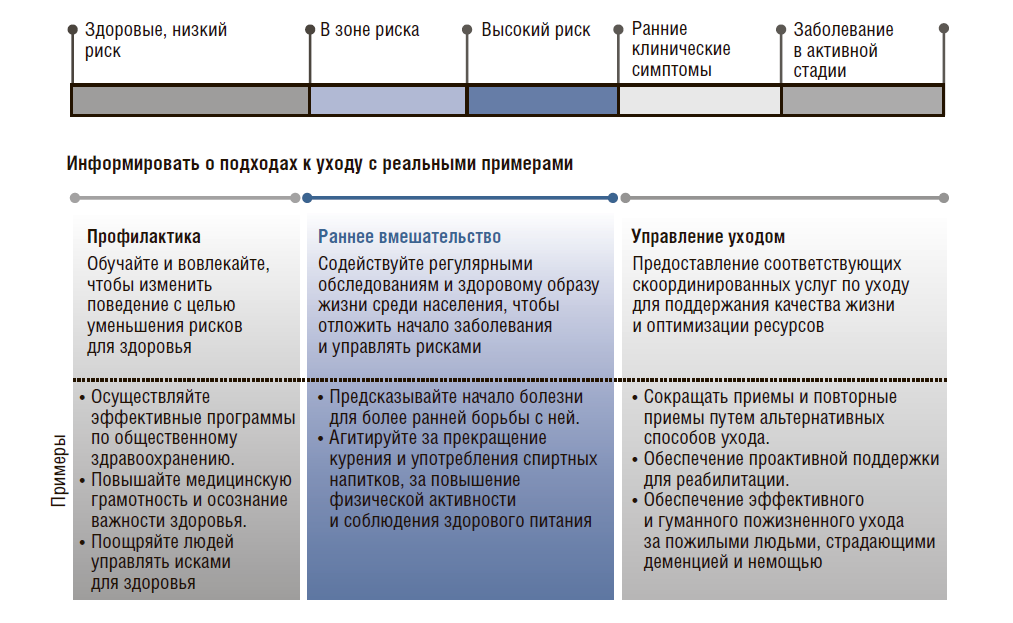
Население можно разделить на 5 групп по состоянию здоровья: от здоровых с низким риском до пациентов с заболеваниями в активной стадии (рис. 20). Большинство людей относится к первым трем категориям, но мы же не хотим, чтобы эти люди перешли в следующую категорию (рис. 21). Чем больше людей мы будем информировать, тем дольше они будут оставаться в своей группе. Для этого нужны программы здравоохранения, доступные каждому россиянину, – это будет самым серьезным достижением для улучшения социально-экономической ситуации в стране в целом.
Рисунок 20. Управление здоровьем населения
Рисунок 21. Пирамида факторов воздействия на здоровье
Почему важно улучшить социально-экономическую ситуацию в стране? Приведу пример из Великобритании (рис. 22).
Рисунок 22. Результат английской перераспределительной системы
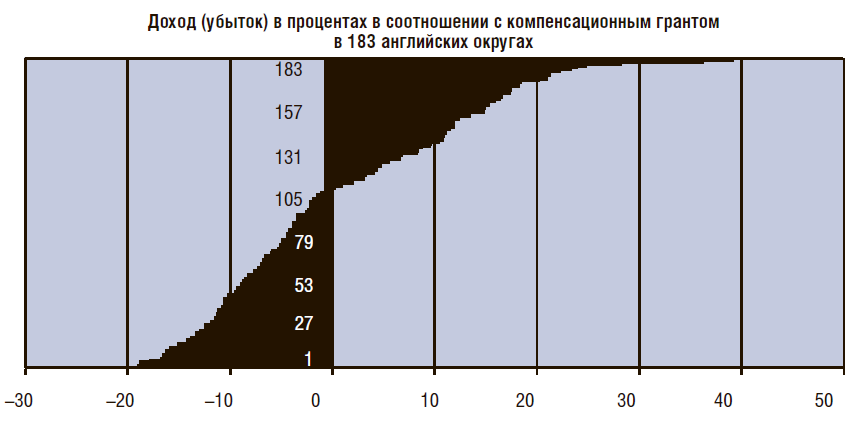
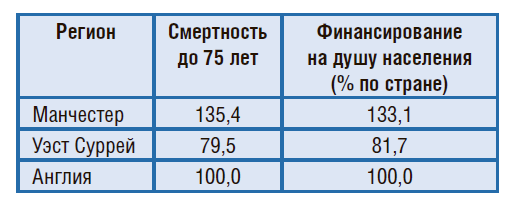
За последние 50 лет мы пытались перераспределить часть ресурсов из Лондона в другие части страны. Мы измеряли потребности населения в разных странах, а затем перенаправляли средства в регионы с более высоким уровнем заболеваемости. Некоторые регионы потребляли довольно высокий объем бюджетов, в то время как другие области с большими проблемами – меньше средств. Наверное, все вы знаете английский клуб Манчестер Юнайтед (рис. 23).
Рисунок 23. Насколько большим должен быть дефицит финансирования
Мы сравнили здравоохранение в богатом Манчестере и в бедном Уэст Суррей. Выяснилось, что, согласно среднему показателю по Англии, в Манчестере смертность людей до 75 лет оказалась выше при более высоком финансировании. При этом система обеспечения в Уэст Суррей была лучше. Иначе говоря, мы должны анализировать и регулировать эти вопросы, в том числе публично озвучивать общественные проблемы, такие как курение и алкоголизм.
Источник


%20%D1%80%D0%B0%D1%81%D1%85%D0%BE%D0%B4%D1%8B%20%D0%BD%D0%B0%20%D0%BC%D0%B5%D0%B4%D0%B8%D1%86%D0%B8%D0%BD%D1%81%D0%BA%D1%83%D1%8E%20%D0%BF%D0%BE%D0%BC%D0%BE%D1%89%D1%8C%20%D0%B2%20%D0%BF%D1%80%D0%BE%D1%86%D0%B5%D0%BD%D1%82%D0%B0%D1%85%20%D0%BE%D1%82%20%D0%BE%D0%B1%D1%89%D0%B8%D1%85.png)
.png)