Витамины и микроэлементы, влияющие на состояние костной системы (K, Ca, Mg, Si, S, P, Fe, Cu, Zn, витамины K, D, B9, B12)
Комплексный анализ основных витаминов и микроэлементов, необходимых для поддержания здоровья костной ткани.
Микронутриенты для здоровья костной ткани.
Синонимы английские
Vitamins and trace elements for bone health.
Высокоэффективная жидкостная хроматография.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 8 часов до исследования, можно пить чистую негазированную воду.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Костная ткань состоит из кристаллов гидроксиапатита ((Ca)10(PO4)6(OH)2), других ионов и коллагеновых волокон, заключенных в основное вещество из гликопротеинов и протеогликанов. Для нормального формирования кости требуется энергия, аминокислоты, микроэлементы и витамины. Дефицит этих компонентов приводит к замедлению роста кости, деформациям, остеопорозу и переломам.
Основная роль в поддержании здоровья костной системы принадлежит кальцию, фосфору и витамину D. Кальций Ca – это основной минерал кости. Скелет взрослого человека включает около 1 кг кальция. Во многих исследованиях было доказано, что именно кальций определяет, каким будет пик костной массы в молодости и как быстро будет происходить резорбция костной ткани в процессе старения. Также известно, что назначение препаратов кальция в постменопаузе улучшает состояние костей и позволяет снизить риск патологических переломов.
Фосфор P в виде фосфата необходим для формирования гидроксиапатита, а его дефицит может приводить к торможению роста и минерализации кости. С другой стороны, избыток фосфора, особенно в сочетании с дефицитом кальция, может вызывать вторичный гиперпаратиреоз и таким образом усиливать резорбцию кости.
Главная роль в регуляции уровня кальция и фосфора принадлежит витамину D. Этот жирорастворимый витамин усиливает всасывание кальция и фосфата в кишечнике и реабсорбцию этих ионов в почечных канальцах. Дефицит витамина Dв детстве приводит к развитию рахита, а во взрослом состоянии – остеомаляции. Назначение витамина Dвместе с кальцием является стандартной мерой профилактики остеопороза.
Кроме кальция, фосфора и витамина D, в поддержании здоровья костной системы также участвуют:
Калий. Калий регулирует реабсорбцию кальция в почечных канальцах. Диета с низким содержанием калия увеличивает потерю кальция с мочой, и наоборот. Потребление калия в высокой дозе связано с повышенной минеральной плотностью костной ткани (МПКТ).
Магний. В нескольких исследованиях показано, что потребление магния в высокой дозе связано с повышенной МПКТ у пожилых женщин и мужчин.
Кремний. Кремний участвует в регуляции синтеза и/или стабилизации коллагена. Было показано, что назначение препаратов кремния связано с повышенной МПКТ.
Цинк. Дефицит цинка сопровождается задержкой роста скелета. Характерным симптомом редкого наследственного нарушения метаболизма цинка – энтеропатического акродерматита – является остановка роста.
Медь – это кофактор лизилоксидазы, участвующей в синтезе коллагена. Тяжелый дефицит меди оказывает отрицательный эффект на процесс формирования кости.
Железо. В нескольких исследованиях было показано, что назначение препаратов железа в повышенной дозе связано с повышенной МПКТ.
Витамин К – это жирорастворимый витамин, выступающий в роли кофактора ферментов, обеспечивающих синтез факторов свертывания крови, и, по-видимому, также необходимый для синтеза некоторых белков скелета. Считается, что витамин К способствует γ-карбоксилированию остеокальцина и препятствует экскреции кальция с мочой. В некоторых исследованиях показано, что уровень витамина К в крови коррелирует с МПКТ.
Несмотря на то что диетологами разработаны оптимальные значения витаминов и микроэлементов для разных возрастных групп и полов, следует помнить, что индивидуальные потребности организма могут несколько отклоняться от общепринятых норм. В связи с этим результат этого комплексного анализа, а также последующие диетологические рекомендации следует оценивать комплексе с анамнестическими, клиническими и другими лабораторными данными.
Полный состав исследования:
Для чего используется исследование?
- Для оценки баланса витаминов и микроэлементов, необходимых для здоровья костной системы.
Когда назначается исследование?
- При профилактическом осмотре пациентов, особенно в возрасте 65 лет и старше.
- При наличии патологических переломов и/или существенного уменьшения роста.
- При обследовании пациентов с факторами риска дефицита витаминов и микроэлементов, необходимых для здоровья костной системы: заболевания пищеварительного тракта (хронический панкреатит, воспалительные заболевания кишечника), прием некоторых лекарственных средств (холестирамин, варфарин), особенности диеты, заболевания почек.
Что означают результаты?
Витамин D, 25-гидрокси (кальциферол): 3 — 49,6 нг/мл.
Витамин К (филлохинон): 0,1 — 2,2 нг/мл.
Витамин B9 (фолиевая кислота): 2,5 — 15 нг/мл.
Витамин В12 (цианокобаламин): 189 — 833 пг/мл.
Магний в сыворотке: 12,15 — 31,59 мг/л.
Железо в сыворотке: 270 — 2930 мкг/л.
Кальций в сыворотке: 86 — 102 мг/л.
Кремний в сыворотке: 0 — 500 мкг/л.
Калий в сыворотке: 132,6 — 195 мг/л.
Сера в крови: 100 — 500 мкг/мл.
Фосфор в сыворотке: 22 — 517,1 мг/л.
Медь в сыворотке: 575 — 1725 мкг/л.
Цинк в сыворотке: 650 — 2910 мкг/л.
- алиментарный дефицит (вегетарианские и веганские диеты, голодание);
- период активного роста (подростки), беременность, лактация;
- заболевания кишечника, препятствующие нормальному всасыванию витаминов/микроэлементов (целиакия, болезнь Крона);
- хронический алкоголизм;
- аутоиммунный гастрит;
- прием некоторых лекарственных препаратов (фенитоин, пероральные контрацептивы, метотрексат, варфарин и другие);
- наследственные нарушения метаболизма (например, энтеропатический акродерматит).
Причины повышения клинического значения не имеют, за исключением:
- гемохроматоз (избыток железа);
- гепатолентикулярная дегенерация (болезнь Вильсона – Коновалова – избыток меди);
- гипервитаминоз витаминов D и K;
- хроническая почечная недостаточность (гиперфосфатемия);
- первичный гиперпаратиреоз, саркоидоз, злокачественные опухоли, метастазы в кость (гиперкальциемия).
Что может влиять на результат?
- Возраст;
- пол;
- характер питания;
- физиологическое состояние организма (беременность, лактация, реконвалесценция, интенсивные физические нагрузки);
- прием лекарственных препаратов;
- наличие сопутствующих заболеваний, в том числе заболеваний почек.
- Результат комплексного исследования следует интерпретировать с учетом всех необходимых анамнестических, клинических и дополнительных лабораторных данных;
- для получения точного результата необходимо следовать рекомендациям по подготовке к тесту.
Кто назначает исследование?
Терапевт, врач общей практики, педиатр, гинеколог-эндокринолог, травматолог.
Литература
- Nieves JW. Osteoporosis: the role of micronutrients. Am J Clin Nutr. 2005 May;81(5):1232S-1239S. Review.
- Cashman KD. Diet, nutrition, and bone health. J Nutr. 2007 Nov;137(11 Suppl):2507S-2512S.
- Jugdaohsingh R. Silicon and bone health. J Nutr Health Aging. 2007 Mar-Apr;11(2):99-110.
Источник
Остеотропные минералы: роль в восстановлении и поддержании костной ткани. Интервью с клиническим фармакологом высшей категории О.А. Громовой
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
В интервью с профессором О.А. Громовой освещены вопросы лечения и профилактики остеопороза
Для цитирования. Остеотропные минералы: роль в восстановлении и поддержании костной ткани. Интервью с О.А. Громовой // РМЖ. 2015. No 25. С. 1496–1498.
– Ольга Алексеевна, чем объясняется постоянно возрастающий интерес к процессам фосфорно-кальциевого обмена и эффектам витамина D в организме?
– Общепризнанно, что адекватная обеспеченность организма кальцием, фосфором и витамином D является важным условием целостности костной ткани. Однако терапия кальцием и витамином D не всегда успешна, так как не компенсирует всех нутрициальных потребностей костной ткани. Терапия с использованием только препаратов кальция малоэффективна, что и обусловливает постоянно возрастающий интерес к процессам фосфорно-кальциевого обмена.
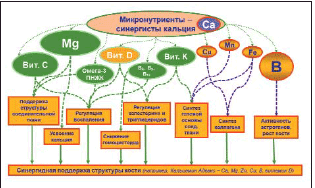
Для поддержания структуры костной ткани также необходимы витамины A, C, D, E, K и микроэлементы медь, марганец, цинк, стронций, магний, железо и бор. Дефицит этих микронутриентов замедляет набор костной массы в детстве и подростковом возрасте, поддержание и восстановление костной массы во взрослом возрасте и способствует ускоренной потере костной массы в пожилом возрасте.
Кроме того, состояние фосфорно-кальциевого обмена важно еще и потому, что поддержание структуры костей является хотя и основной, но далеко не единственной физиологической ролью кальция. Дело в том, что среди 23 500 белков протеома человека, функции 2145 белков (9%!) в той или иной мере зависят от уровней кальция. Внекостные физиологические эффекты воздействия гипокальциемии на организм человека обусловлены нарушениями активности этих белков, необходимых для формирования структуры соединительной ткани, регуляции процессов воспаления, синтеза нейромедиаторов, передачи сигналов по нервным окончаниям, переработки углеводов и липидов, гомеостаза крови, поддержания артериального давления. Показано, что глубокий дефицит кальция способствует формированию глюкозотолерантности, гиперпаратиреоза и гипертонии уже в течение 2–3 недель. Все эти эффекты кальция и обусловливают чрезвычайный исследовательский интерес: по данной тематике к концу 2015 года во всем мире было опубликовано более 500 000 статей в реферируемых научных журналах.
Что касается эффектов витамина D в организме, то этот вопрос также активно исследуется. Обеспеченность витамином D имеет важное значение для поддержания здоровья организма в любом возрасте. Помимо важных ролей, которые витамин D играет в фосфорно-кальциевом обмене, воздействие этого витамина на организм связано с комплексом иммуномодулирующих, нейропротекторных, противоопухолевых свойств, поддержанием баланса между жировой и мышечной тканями, поддержанием стабильности генома, эпигенетическим наследованием, энергетическим метаболизмом всех типов клеток.
– Расскажите, пожалуйста, об основных причинах развития остеопороза.
– Остеопороз является одной из современных «болезней цивилизации», связанных с повсеместно распространенными изменениями в структуре питания, гиподинамией, хроническим стрессом, нарастающим грузом вредных привычек (курение, алкоголь), ухудшением экологической обстановки (особенно в мегаполисах). Эти факторы приводят к нарушениям усвоения нутриентов, которые необходимы для построения костной ткани (не только кальция, но и магния, цинка, меди, бора и других). Например, гиподинамия снижает усвоение кальция и магния в кости почти в 2 раза, пересоленная пища способствует выведению магния, избыток углеводов в питании (прежде всего в виде рафинированного сахара) резко увеличивает потери магния, кальция, меди и цинка костной тканью. Употребление высокоградусного алкоголя (водка, ром и тому подобное) способствует резкому снижению абсорбции практически всех эссенциальных микронутриентов, а высокое содержание фосфорной кислоты в некоторых популярных газированных напитках напрямую приводит к резорбции кости. Пищевые красители, стабилизаторы и другие искусственные добавки также деформируют минеральный обмен.
– Какие лабораторные и инструментальные методы используются для диагностики остеопороза?
– Важно определять минеральную плотность кости (МПК), оценивать Т-критерий. Нормальными показателями МПК считаются показатели Т-критерия от +2,5 до −1. Значения Т-критерия от −1 до −2,5 стандартного отклонения соответствуют остеопении, −2,5 стандартного отклонения и ниже – остеопорозу. О тяжелом остеопорозе свидетельствуют −2,5 стандартного отклонения и ниже и наличие в анамнезе одного и более переломов.
Положительная динамика устанавливается при выявлении прироста МПК более чем 2–3% за год при отсутствии новых переломов.
Стабильным можно считать состояние, когда нет новых переломов костей, не выявляется прирост МПК или ее снижение (±2%).
Прогрессирование остеопороза (отрицательная динамика) определяется при возникновении новых переломов за период лечения и/или при снижении МПК более чем на 3% за год.
На обычной рентгенограмме важным признаком остеопоротических изменений является особая геометрия проксимального отдела бедренной кости – он имеет больший шеечно-диафизарный угол, более длинную ось шейки бедра.
Важно определить в крови уровень паратгормона (ПТГ) – одного из основных регуляторов кальциевого обмена в организме (диапазон нормы очень широкий – 0,127–530 пмоль/л). Следует помнить, что ПТГ характеризуется циркадным ритмом с максимальными значениями в 14–16 часов и снижением до базального уровня в 8 часов. Необходимо определить и уровень остеокальцина, особенно для диагностики менопаузального остеопороза. Норма для женщин старше 50 лет составляет 14–46 нг/мл. При остеопорозе этот показатель повышается. Для оценки степени разрушения сшивок коллагена используют тест на дезоксипиридинолин в моче. Диапазон нормы составляет 7–2400 нмоль/л. Поскольку конечный результат мочи выдается в пересчете на 1 ммоль креатинина мочи, предел указания точных цифровых значений расчетного показателя может варьировать в зависимости от уровня креатинина в пробе. Если у пациента клиренс креатинина менее 65 мл/мин, а клубочковая фильтрация менее 29 мл/мин/1,73 м2, это очень важные для врача данные, свидетельствующие в пользу диагноза остеопороза.
Следует оценить в крови уровни кальция (общий кальций в крови: до 60 лет норма – 2,1–2,55 ммоль/л, старше 60 лет – 2,2–2,55 ммоль/л), фосфора (для женщин старше 60 лет норма – 0,90–1,32 ммоль/л, мужчин старше 60 лет – 0,74–1,2 ммоль/л, магния (при этом в пользу повышения риска диагноза «остеопороз» свидетельствуют значения магния в плазме крови менее 0,82 ммоль/л (норма – 0,81–1,26 ммоль/л), а в эритроцитах – менее 1,65 ммоль/л (норма – 1,65–2,65 ммоль/л).
Очень важно оценить уровень фолатов и гомоцистеина в плазме крови. Если уровень фолатов понижен (норма – 5,3–14,4 нг/мл), а гомоцистеин выше 15 мкмоль/л, это неблагоприятный показатель, свидетельствующий об увеличении и риска, и тяжести остеопороза. Необходимо проводить тест на аномалии рецептора к витамину D, например, 7014A-VDR.
– Каковы современные направления терапии остеопороза?
– Это коррекция дефицита витамина D, кальция, магния, фосфора, достаточная двигательная активность (плавание, ходьба), изменение диеты (обилие растительных волокон, свежих овощей, нежирного качественного молока, твердого сыра и, конечно же, рыбы!). Создание безопасной среды проживания (исключающей падения).
Лекарственное направление лечения представлено препаратами с уровнем доказательности класса А: бисфосфонаты (алендронат, ризедронат, ибандронат), золедроновая кислота. Их применение всегда требует дотации макро- и микроэлементов (кальция, фосфора, магния, цинка, марганца, меди, бора), необходимых для строения коллагена кости и насыщения потребностей в реконструкции кости остеобластами.
– Какие минералы относятся к остеотропным (остеогенным) и почему?
– Важность кальция, фосфора и витамина D для целостности костей неоспорима. Рецептор витамина D, подобно эстрогеновым рецепторам, является фактором транскрипции, который, в частности, регулирует экспрессию белков, вовлеченных в гомеостаз кальция и фосфора. В то же время проводимые в течение последнего десятилетия исследования показали, как уже упоминалось, что для поддержания структуры костной ткани также необходимы витамины A, C, E, K и микроэлементы медь, марганец, цинк, стронций, магний, железо и бор.
«Остеогенность» или «остеотропность» микронутриента подразумевает его участие в механизмах роста / репарации костной ткани. Центральным механизмом ее репарации является формирование костного матрикса – структурной основы соединительной ткани, состоящей из «гелеобразного» вещества на основе гиалуронана, коллагеновых и эластиновых волокон и, собственно, самих клеток – остеоцитов. Костный матрикс, который является основой для усвоения кальция скелетом, на 90% состоит из коллагена 1-го типа. В активную фазу репарации кости отмечается повышение синтеза коллагена 3-го типа. Поскольку синтез одного только коллагена (не говоря о других типах биополимеров в составе кости) зависит от обеспеченности организма рядом остеогенных микронутриентов (витамина D3, кальция, цинка, марганца, бора, меди, магния, железа), то и время репаративного остеогистогенеза после повреждений также существенно зависит от этих и других остеогенных микронутриентов. Под «остеогенностью» микронутриента в данном случае понимается невозможность протекания нормального процесса восстановления костной ткани на фоне дефицита этого микронутриента. Каждый из таких «остеогенных» микронутриентов характеризуется уникальными механизмами воздействия на рост костной ткани: у магния – одни механизмы, у бора – совершенно другие.
Поэтому при профилактике и лечении остеопороза, остеопении и рахита следует учитывать не только обеспеченность кальцием и витамином D, но и другие факторы питания. Например, современные исследования указали на взаимосвязь между нервной анорексией, потерей костной массы и повышением риска переломов вследствие остеопороза. Обеспеченность такими питательными веществами, как магний, калий, витамины B12 и К также способствует уменьшению риска переломов за счет улучшения костной микроархитектуры и увеличения минеральной плотности костной ткани.
– В чем опасность нарушения соотношения Mg:Ca для минерального обмена костной ткани?
– При хроническом дефиците магния нарушается важнейший аспект минерального обмена костной ткани – соотношение Mg:Ca. При снижении соотношения Mg:Ca обменные процессы в кости замедленны, быстрее депонируются токсичные металлы (прежде всего кадмий и свинец), постепенно ухудшается функция сустава, уменьшается объем движений, происходит деформация суставов и позвоночника. Эпидемиологические исследования частоты остеопороза в различных странах показали: чем более высокое значение соотношения Mg:Ca в питании, тем ниже встречаемость остеопороза.
Две трети магния нашего организма накоплено в костной ткани. Дефицит магния способствует потере костной массы. Недостаток магния в экспериментальной диете в течение всего двух недель приводил к снижению объема кости, степени и скорости минерализации костной поверхности даже на фоне потребления достаточного количества кальция. Магний регулирует распределение кальция, воздействуя на стимулируемую веществом P выработку провоспалительных цитокинов, секрецию паратгормона и уровней активной формы витамина D. Значение дефицита магния в нарушении структуры продолжает уточняться. Некоторые эффекты магниевого дефицита в настоящее время широко признаны – например, угнетение магнием секреции ПТГ. Другие, такие как воздействие магния на сигнальные каскады ростовых факторов, остаются практически вне зоны внимания исследователей.
– Как давно ведется подробное изучение роли бора в метаболизме костной ткани? Какие основные последствия дефицита бора были описаны?
– Ультрамикроэлемент бор играет важную роль в метаболизме костной ткани. Ежедневное потребление бора в разных странах колеблется от 0,3 до 41 мг/сут; источником бора являются фрукты, овощи, орехи и бобовые. При дефиците бора, даже при достаточном содержании кальция в пище, отмечается снижение прочности кости. И наоборот, добавление бора в пищу способствовало повышению прочности костной ткани. Обнаружена жизненная необходимость микродоз бора на примере влияния на обмен кальция, фосфора и особенно магния. Бор регулирует активность ПТГ. С фармакологической точки зрения, препараты бора характеризуются гиполипидемическим, противовоспалительным, антионкологическим эффектами. Дефицит бора стимулирует развитие таких состояний, как анемия, остео-, ревматоидный артрит, когнитивная дисфункция, остеопороз, мочекаменная болезнь и нарушение обмена половых гормонов.
– Расскажите, пожалуйста, подробнее о роли марганца, железа и меди в процессах восстановления костной ткани.
– Помимо того, что железо необходимо для поддержания достаточной обеспеченности тканей кислородом, этот микроэлемент также участвует в метаболизме коллагена – основного структурного белка всех видов соединительной ткани, в том числе костной ткани. Хронический дефицит железа в эксперименте приводит к задержке созревания коллагена в бедренной кости и к нарушениям фосфорно-кальциевого метаболизма. Железодефицитная анемия способствует нарушению минерализации и увеличению резорбции кости, значительному повышению риска остеопороза и переломов.
Медь, как и железо, участвует в модификации определенных лизиновых остатков коллагена и эластина, что имеет важное значение для формирования коллагеновых и эластиновых фибрилл. Одним из факторов, способствующих потере костной массы, являются субклинические дефициты цинка и меди, возникающие вследствие уменьшенного потребления или нарушений всасывания этих микроэлементов в организме. Цинк и медь – принципиально важные кофакторы ферментов, участвующих в синтезе различных молекулярных компонентов матрикса костной ткани. В частности, медь, являясь кофактором фермента лизилоксидазы, имеет важное значение для формирования внутри- и межмолекулярных поперечных «сшивок» между нитями коллагена. Недостаток меди у человека и животных связан с нарушениями роста, остеогенеза и хрупкостью костей, что во многом обусловлено недостаточным количеством этих поперечных «сшивок».
Марганец (Mn) – эссенциальный микроэлемент и кофактор более 200 белков, участвующих в таких разнообразных процессах, как кроветворение, иммунитет, энергетический метаболизм и метаболизм соединительной ткани. Исследования влияния марганца на развитие и структуру соединительной ткани проводятся с первой половины ХХ века; последствия дефицита марганца включают нарушения образования хрящевой ткани, аномалии развития скелета. Долгосрочный дефицит марганца и меди в диете снижает минерализацию в сочетании с увеличением резорбции кости. Этот эффект осуществляется за счет падения активности Mn-зависимых ферментов, принимающих участие в синтезе глюкозаминогликанов и других углеводных компонентов протеогликанов. Хронический сочетанный дефицит марганца и меди также приводит к снижению активности строящих кость остеобластов, увеличению резорбции костного матрикса и, следовательно, уменьшению плотности и массы костей.
– Восполнение запаса каких витаминов следует отслеживать в комплексной терапии остеопороза?
– Витамин D является одним из основных регуляторов кальций-фосфорного метаболизма. Поэтому для своевременной диагностики и оценки динамики лечения важно определять концентрацию 25-гидроксивитамина D (25-(ОН)-D) в плазме крови. Уровни витамина 25-(ОН)-D в плазме крови менее 10 нг/мл соответствуют глубокому дефициту и авитаминозу, 10–20 нг/мл – дефициту витамина D, 20–30 нг/мл – недостаточности витамина D, более 30 нг/мл – нормальному содержанию витамина D. В отличие от указанной нижней границы нормы (30 нг/мл) верхняя граница нормы четко не установлена, так что за верхнюю границу диапазона нормы условно принимаются значения в диапазоне 80–100 нг/мл. Опубликованные ранее результаты клинических исследований позволяют предполагать, что до появления каких-либо токсических эффектов (например, гиперкальциемии) уровни 25-(ОН)-D в крови должны превысить 150 нг/мл. Более точное определение верхней границы диапазона нормы требует дополнительного накопления соответствующих клинических данных.
Для поддержания структуры костной ткани также необходимы витамины A, C, E, K, витамины группы В. Витамины В6 (пиридоксин), В9 (фолаты) и В12 (цианокобаламин) способствуют нормализации фолатного метаболизма и снижению уровней гомоцистеина плазмы крови (ведь более высокие уровни гомоцистеина ассоциированы с повышенными хрупкостью костей и частотой переломов, в том числе переломов бедра у пожилых). Риск остеопороза также повышается на фоне дефицита витамина В12. Фолат- и витамин-В12-зависимая пернициозная анемия также является значимым фактором риска развития остеопороза.
Более низкое потребление витамина С связано с более быстрыми темпами потери костной массы, а более высокое потребление витамина С – с меньшим количеством переломов. Высокое потребление витамина С в пожилом возрасте (более 300 мг/сут) ассоциировано со значительно меньшей потерей костной массы по сравнению с более низким потреблением витамина.
– Давайте подведем итог: почему для полноценного восстановления костной ткани важно одномоментное назначение не только кальция и витамина D, но и остеотропных минералов?
– Возможности полного восполнения дефицитов микроэлементов, необходимых для функционирования костной ткани, существенно расширяются при использовании специальных микронутриентных препаратов. Поддержанию здоровья костной системы способствуют такие микроэлементы, как магний, железо, медь, марганец, кремний, стронций, бор и ряд других микронутриентов: витамины В6, В9 (фолаты), В12, С, К, каротиноиды, флавоноиды, омега-3-полиненасыщенные жирные кислоты (рис. 1).
Источник