Каковы последствия ЭКО для здоровья женщины
Экстракорпоральное оплодотворение или ЭКО является опасной процедурой для здоровья женщины. Последствия ЭКО могут быть следующими: болезни щитовидной железы, печени, почек, половых органов, сердца. Восстановить здоровье очень сложно, так как нагрузка на органы и системы довольно большая.
Понятие ЭКО
Экстракорпоральное оплодотворение основано на мощной гормональной стимуляции яичников с целью увеличения количества яйцеклеток. Концентрация гормонов чаще рассчитывается в слепую, так как сложно определить возможности репродукции женского организма. Иногда концентрация гормонов настольно большая, что подрывается репродуктивная функция и работа других органов.
Гормональная терапия проводится для того, чтобы получить достаточное количество яйцеклеток для осуществления искусственного оплодотворения. Количество необходимых женских половых клеток для процедуры составляет около 20. Все они оплодотворяются в пробирке, а затем подсаживается 3–5 яйцеклеток в слизистую матки.
После того как все или несколько женских оплодотворенных клеток прижилось, лишние эмбрионы убирают.
Чтобы уничтожить ненужных зародышей, в сердце вводится препарат, останавливающий его работу. После умирания эмбриона он выводится из полости матки самостоятельно. Остальные 1–2 зародыша остаются.
Иногда погибшие эмбрионы провоцируют усиленные сокращения матки, что приводит к выкидышу. Это явление предупредить невозможно, остановить сложно, поэтому ЭКО проводят по несколько раз. Есть случаи, когда у женщин насчитывается по 5 и более протоколов ЭКО.
Чем опасно ЭКО в будущем
ЭКО — опасная для организма женщины процедура, так как впоследствии часто развиваются различные заболевания органов и систем:
- патологии щитовидной железы;
- кардиомиопатия;
- онкопатология, хотя ее возникновение не доказано;
- болезни печени;
- патологии почек.
Эти заболевания появляются после первого протокола ЭКО или после нескольких попыток. Все зависит от здоровья пациентки и способа ЭКО.
Болезни щитовидной железы
Щитовидная железа или тимус в норме выделяет тиреоидные гормоны, которые регулируют синтезирование эстрогенов. При ЭКО в организм женщины вводят гормональные препараты, стимулирующие овуляцию. Избыток этих веществ провоцирует повышение тиреотропного гормона или ТТГ. В результате у женщины развивается аутоиммунный тиреойодит, гипотиреоз, узловой зоб.
При нескольких протоколах ЭКО у пациентки развиваются диффузные поражения щитовидной железы, а именно множественные узлы по всей площади тимуса. Это состояние требует пожизненного приема лекарственных препаратов.
Патологии сердца
После агрессивной гормонотерапии у пациенток отмечается кардиомиопатия. Это состояние характеризуется поражением мышцы сердца. Гормональные препараты ухудшают обмен белков, снижают проникновение электролитов в ткани сердца. Миокард начинает сокращаться хуже.
Также на гормонотерапии повышается свертывающая способность крови, что затрудняет нормальное сокращение сердца, уменьшает объем выбрасываемой крови. При такой нагрузке миокард быстро изнашивается.
Патологии печени
Тяжелым осложнением при нескольких протоколах ЭКО является биллиарный цирроз печени. При нем большая ткань органа замещается соединительной тканью и некрозом. Восстановить печень не возможно.
У пациенток на гормонотерапии развиваются симптомы холестаза из-за сгущения желчи. Поток желчного секрета снижается. Часто образуются камни в желчных путях. После ЭКО во 2 и 3 триместрах велик риск внутрипеченочного холестаза.
Болезни почек
Большая дозировка гормонов приводит к сгущению крови. Кровообращение почек ухудшается, что провоцирует печеночную недостаточность. Плохая функция почек затрудняет вынашивание плода.
Во время состоявшейся беременности после ЭКО почки получают еще большую нагрузку и не выдерживают. Такое состояние очень опасно для женщины и для ребенка. Здесь уже стоит вопрос о прерывании беременности или срочном родоразрешении по медицинским показаниям для спасения пациентки.
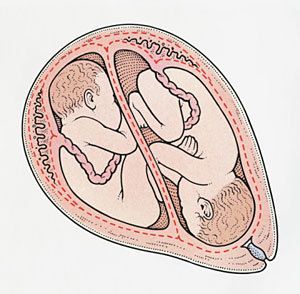
Многоплодная беременность
Во время ЭКО стараются оставить только одного эмбриона, но по желанию женщины несколько оплодотворенных яйцеклеток сохраняют. В результате развивается многоплодная беременность.
Роды при многоплодной беременности начинаются раньше срока. Дети рождаются маловесные и требуют реанимационных мероприятий на протяжении месяца и более. Особенно тяжело проходит беременность, когда вынашивается больше двух плодов.
Патологии половых органов
Гормонотерапия во время протокола ЭКО повышает нагрузку на яичники. Это приводит к недостаточной их функции. Количество функционирующих фолликулов значительно снижается. При 2–5 и более попыток у пациенток наступает ранняя менопауза. При этом состоянии забеременеть уже невозможно даже с ЭКО.
После искусственного оплодотворения у пациенток появляются кисты на яичниках, а также миоматозные узлы. Наличие узловых доброкачественных образований ухудшают течение беременности. Также есть высокий риск выкидыша и преждевременных родов.
Онкология
У женщин возможно развитие рака яичников, рака шейки матки, рака груди. Но эти данные не доказаны научно. Возникновение онкопатологий не связывают с проведением ЭКО, так как события сильно разнесены во времени. Онкологические заболевания появляется редко и через 10 лет после проведения протокола.
ЭКО не дает гарантий на успех в наступлении беременности. Всего 30 % женщин беременеют после проведения процедуры. Пациенткам с хроническими заболеваниями и в возрасте после 35–40 лет стоит задуматься о целесообразности терапии. Последствия ЭКО для здоровья женщины могут быть достаточно серьезными.
В дополнение к статье:
“Антон Макарский и его жена Виктория прожили в бездетном браке 13 лет. Только в 2012 году они стали родителями. Сначала у них родилась дочь Маша, а через три года после нее — сын Ваня.
Виктория рассказала, что в своем желании стать матерью даже соглашалась на ЭКО, что едва не стоило ей жизни.
«Я не представляла, что это может быть до смерти. На меня попал тот самый случай, когда мне неправильно дали дозу. Дома я поняла, что умираю», — поделилась откровениями 47-летняя артистка.
«У меня постоянно были жуткие боли — сильно болел живот. Врачи говорили, что мне яичники довели до размеров яблок. Мне категорически нельзя было делать ЭКО — это рак. Я организм почти уничтожила», — рассказала она.
У супругов даже созрело желание усыновить ребенка и даже найти кандидата на роль своего приемного сына. Мальчик остался без родителей, погибших в катастрофе.
«Но там выступил дедушка мальчика, который был категорически против, чтобы малыш жил в чужой семье», — поделилась Макарская.
Позже священник сказал им, что у них будут свои дети, нужно только верить и молиться. Молитвы действительно принесли ожидаемый результат.
Источник
ЭКО: опасности реальные и мнимые
Мы попросили специалистов прокомментировать самые распространенные опасения, связанные с последствиями ЭКО.
«Дети из пробирки», зачатые с помощью ЭКО, перестали восприниматься как экзотика. Более того: сейчас экстракорпоральное оплодотворение во всем мире – основной способ решить проблему бесплодия. Тем не менее ЭКО — относительно новый метод, с которым связаны различные мифы и сомнения.
Этапы большого пути
Процесс ЭКО состоит из нескольких этапов.
Комплексное обследование пары. Перед тем как начинать лечение, стоит выяснить, в чем причины проблемы. Некоторые виды бесплодия не нуждаются в проведении ЭКО, достаточно лекарственного или хирургического лечения, случается также, что зачатие невозможно в принципе, как ни старайся.
Если проведение ЭКО целесообразно, женщине назначают гормональные препараты для стимуляции роста и созревания в яичниках сразу нескольких фолликулов, содержащих яйцеклетки (обычно за один месячный цикл созревает 1—2 яйцеклетки). Стимуляция яичников нужна, чтобы получить запас эмбрионов для переноса в матку.
После созревания фолликулов из них под наркозом специальной иглой под контролем УЗИ извлекают яйцеклетки. Мужчине к этому моменту нужно сдать сперму. Если ее выработка нарушена, сперматозоиды получают путем пункции или биопсии яичка.
В эмбриологической лаборатории готовится суспензия сперматозоидов, которой оплодотворяют яйцеклетки, находящиеся в специальной питательной среде. На случай, если сперматозоиды не могут проникнуть в яйцеклетку, снова предусмотрено решение: ИКСИ (интрацитоплазматическая инъекция сперматозоидов). С помощью стеклянной микроиглы под микроскопом в яйцеклетку вводится единственный сперматозоид.
Оплодотворенные яйцеклетки помещают в инкубатор, где начинается развитие зародышей. На третий день, когда эмбрионы состоят всего из восьми клеток, их с помощью катетера переносят в полость матки женщины для вынашивания. Обычно в матку помещают несколько эмбрионов (по российским законам – не более трех), чтобы увеличить вероятность наступления беременности.
Благодаря ЭКО родилось уже больше 3 миллионов детей во всем мире. Но отсутствие исчерпывающей информации о последствиях этого метода дает скептикам пищу для сомнений. Одни предполагают, что вмешательство в естественный процесс зачатия приводит к появлению «дефектных» детей, другие – что ЭКО угрожает генофонду человечества, не говоря уже о влиянии на здоровье матери и ребенка.
Мы попросили специалистов прокомментировать самые распространенные опасения.
Первое: синдром гиперстимуляции яичников
34-летняя Надежда М. из Москвы обратилась в клинику ЭКО около полутора лет назад – спаечный процесс после нескольких абортов в молодости не позволял забеременеть. У мужа с детородной функцией тоже оказалось не все гладко. После сдачи необходимых анализов и детального обследования женщину включили в протокол ЭКО и начали проводить гормональную стимуляцию яичников. Все шло нормально, но после переноса эмбрионов и наступления беременности начались боли в низу живота, ухудшилось общее самочувствие, появилась тошнота.
Наблюдавший Надежду акушер-гинеколог сказал, что развился синдром гиперстимуляции яичников, и в брюшной полости начала скапливаться жидкость. «Было очень страшно, — рассказывает Надежда, — неужели долгожданная беременность прервется? Ведь пришлось даже прокалывать живот, чтобы спустить жидкость… Но, спасибо врачам, все обошлось, и я уже три месяца как мама».
Комментирует доктор медицинских наук, профессор кафедры акушерства и гинекологии РГМУ, директор клиники ЭКО «Лера» Валерий Мстиславович Здановский:
«При ЭКО необходимо получить одновременно несколько зародышей. Но в обычных условиях в организме женщины за один менструальный цикл образуется лишь одна яйцеклетка. Чтобы преодолеть это противоречие, женщинам проводят гормональную стимуляцию яичников – и тогда за один цикл в яичнике созревает несколько фолликулов, содержащих полноценные яйцеклетки. При этом собственную гормональную активность женского организма подавляют соответствующими препаратами, поскольку спонтанное созревание фолликулов во время стимуляции недопустимо.
Но гормональный баланс – вещь тонкая и довольно индивидуальная, и примерно в 5% случаев стандартные дозы стимулирующих препаратов оказываются чрезмерными. Тогда развивается синдром гиперстимуляции яичников: состояние чрезмерной активации этих органов, при котором начинает страдать весь организм. Яичники становятся болезненными и увеличиваются в объеме, повышается проницаемость кровеносных сосудов, изменяются свойства крови (происходит ее «сгущение»). Как следствие, снижается выведение мочи, накапливается жидкость в брюшной полости, нарушается работа дыхательной и пищеварительной систем, может подняться температура, а там уже недалеко и до более опасных осложнений.
В легких случаях дело ограничивается тянущей болью в низу живота (как в первый день месячных), снижением аппетита, тошнотой, поносом и повышенной утомляемостью. Такое состояние требует лишь постельного режима и наблюдения врача. В тяжелых же случаях (которые, к счастью, встречаются очень редко) может дойти до кровоизлияния в яичник, заворота придатка, почечной недостаточности, тромбоэмболии (закупорки сосудов кровяными сгустками) и других серьезных осложнений, опасных для жизни. Поэтому если синдром протекает тяжело, женщину госпитализируют и проводят интенсивную терапию, а при необходимости – хирургическое лечение.
Чаще всего приходится иметь дело с поздней формой синдрома гиперстимуляции, когда его проявления возникают не во время стимуляции, а после начала развития плода, как это произошло у Надежды. Правда, в большинстве случаев все нежелательные проявления проходят до конца первого триместра беременности.
Для того чтобы свести риск синдрома гиперстимуляции яичников к минимуму, многие клиники сейчас пытаются обходиться минимальной стимуляцией, или производить забор яйцеклеток совсем без нее, «на естественном цикле». Конечно, такая тактика применима не ко всем женщинам, да и яйцеклеток получается меньше, что уменьшает вероятность наступления беременности. Зато риск для здоровья женщины значительно снижается.
Оптимизм внушает то, что с увеличением количества проведенных в мире ЭКО накапливается необходимый опыт. Поэтому вполне вероятно, что вскоре будет обнаружена «золотая середина», то есть минимальная стимуляция яичников, при которой созревает достаточное количество яйцеклеток».
Второе: возможные пороки развития ребенка
Недавно были опубликованы результаты американского статистического исследования, обнаружившего повышенный риск возникновения некоторых пороков развития у детей «из пробирки». Например, у них в несколько раз чаще наблюдаются «заячья губа» (щель, разделяющая верхнюю губу), дефекты межпредсердной или межжелудочковой перегородки сердца и недоразвитие пищевода или прямой кишки.
Комментирует кандидат медицинских наук, научный специалист по медицинской генетике Минздравсоцразвития Виктория Юрьевна Воинова :
«Да, действительно, некоторые пороки развития у детей, рожденных с помощью ЭКО, встречаются чаще. Причины этого явления пока не выяснены, нужны дополнительные исследования, чтобы разобраться в его механизмах. Возможно, таким образом на будущего ребенка влияет сама процедура ЭКО, но нельзя исключить, что причина кроется в препаратах, которые принимает женщина, или в каком-либо компоненте питательной среды, на которой выращивают эмбрион перед переносом в матку.
Но повышенный риск отдельных пороков вряд ли удержит мечтающих о ребенке супругов от обращения за ЭКО. Ведь возможность рождения ребенка с каким-либо врожденным дефектом существует всегда, но люди от этого размножаться не перестают.
К тому же все перечисленные пороки развития в наше время не опасны для жизни ребенка – они поддаются хирургической коррекции, после чего на дальнейшую жизнь практически не влияют. Да и по наследству они не передаются.
Что касается более серьезных аномалий, таких как синдром Дауна и другие хромосомные и генетические мутации – при их повышенном риске у конкретной пары проводится предымплантационная генетическая диагностика. Перед переносом в матку у эмбриона берут одну клетку и подвергают ее исследованию на наиболее распространенные генетические заболевания. На дальнейшее развитие зародыша такая процедура не влияет.
Кроме того, на определенных стадиях беременности проводится мониторинг для выявления аномалий развития: УЗИ плода, анализ крови матери на маркеры генетических заболеваний, при необходимости – исследование клеток амниотической жидкости и другие. Не говоря уже о том, что если у эмбриона имеются серьезные генетические дефекты, то беременность, скорее всего, перестанет развиваться на ранних сроках или вообще не наступит.
Кстати, первые «дети из пробирки» – Луиз Браун и Елена Донцова сами недавно стали мамами. Их дети появились на свет совершенно здоровыми, при этом зачатие в обоих случаях произошло естественным путем, без всяких вспомогательных манипуляций. Лучшего доказательства того, что люди, рожденные с помощью ЭКО, ничем не отличаются от всех остальных, и придумать невозможно».
Третье: многоплодие
32-летняя Анна М. из Нижнего Новгорода впервые обратилась в московскую клинику ЭКО три года назад – за 5 лет брака им с мужем не удалость стать родителями. Первая попытка закончилась неудачей – несмотря на то, что женщине перенесли в матку два эмбриона, беременность так и не наступила. После полуторагодичного перерыва процедуру повторили с тремя зародышами, и на этот раз начали нормально развиваться все трое. Однако из-за миниатюрного телосложения и недостаточных размеров таза вынашивание тройни было признано чрезмерно рискованным, и пришлось сделать редукцию – удаление одного из эмбрионов для нормального развития остальных двух. «Это было очень морально тяжело, — вспоминает Анна, — но теперь, когда у меня подрастают здоровые близняшки, я понимаю, что все было сделано правильно».
Комментирует гинеколог-эндокринолог клиники ЭКО «Цветы Жизни», член российской ассоциации гинекологов-эндокринологов Оксана Валентиновна Старкова :
«Истоки проблемы многоплодия кроются в самой технологии проведения ЭКО. При переносе в полость матки только одного эмбриона «из пробирки» успех процедуры невелик – зачастую беременность не развивается. Даже учитывая то, что в большинстве случаев в матку помещают несколько зародышей, беременностью заканчивается не более 30—35%, а рождением здорового ребенка – около 25% всех проведенных ЭКО – слишком много факторов влияет на нормальное течение процесса.
Но нередко возникает ситуация, когда развиваться начинает несколько перенесенных зародышей. Если все идет нормально, беременность ведут как обычную многоплодную, однако, как в случае Анны, вынашивание всех эмбрионов сопряжено с высоким риском для плодов и для здоровья матери. В такой ситуации приходится прибегать к редукции – удалению одного из зародышей. Разумеется, само это вмешательство несет определенный риск, однако он несопоставимо меньше риска, связанного с развитием многоплодной беременности у не готовой к этому анатомически женщины.
Процедура ЭКО постоянно совершенствуется, и в последнее время необходимость в редукции возникает очень редко. Сейчас, как правило, женщине переносится не более двух эмбрионов, гормональных препаратов назначается необходимый минимум, так что проблема «лишнего» плода практически не встает».
Источник