Чем укрепить здоровье после пневмонии
Как известно, воспаление легких (пневмония) это достаточно тяжелое инфекционное заболевание, которое характеризуется высокой температурой, уменьшением дыхательной площади легких, общей интоксикацией организма продуктами жизнедеятельности микроорганизмов, вызвавших заболевание, и веществами, которые образуются при распаде тканей легкого. Выделяют две основные формы пневмоний: крупозная, или долевая — в процесс вовлекается доля или даже все легкое, и очаговая или бронхопневмония — в процесс вовлекаются один-два сегмента легкого. Первый вариант более тяжелый из-за большего объема поражения. В связи с этим, полное лечение воспаления легкого довольно длительный (до нескольких месяцев) и сложный процесс. В целом, его можно разделить на два этапа:
— Устранение острого процесса, элиминация возбудителя.
— Восстановление нарушенной функции легочной ткани, профилактика отдаленных осложнений пневмонии, возвращение статуса иммунной системы к состоянию, которое было до заболевания.
Первый период при неосложненной пневмонии длится до двух недель и включает в себя антибиотикотерапию с приемом противовоспалительных средств, контроль состояния больного. Как правило, проходит в условиях стационара. Первый период лечения пневмонии заканчивают при исчезновении у больного температуры, рентгенологически не должно быть признаков пневмонии.
Второй период заключается из назначения и соблюдения специальной диеты, корректировке электролитного и микробиологического баланса, физиотерапевтических процедур (электрофорез, УВЧ-облучение), лечебной и дыхательной гимнастики. Данный этап можно проводить в реабилитационных центрах, санаторно-курортных учреждениях и самостоятельно на дому. Он направлен на устранение последствий воспаления легких (восстановление функции альвеол, жизненной емкости легких), побочных эффектов лечения сильнодействующими препаратами (дисбактериоз и гипокалиемия при лечении антибиотиками). Также правильная реабилитация эффективно препятствует появлению отдаленных осложнений — постпневмонического пневмофиброза (разрастания грубой волокнистой соединительной ткани на месте воспаления, аналога кожного рубца), цирроза легкого, фиброзных спаек плевральных листков.
Таким образом, можно выделить несколько основных направлений восстановления после перенесенного воспаления легких:
— Физиотерапевтические методы (ингаляции, электрофорез с экстрактом алое, УВЧ облучение зоны воспаления);
— Физические методы (лечебная и дыхательная гимнастика);
— Медикаментозные методы (прием пробиотиков при дисбактериозе, препаратов калия при его дефиците);
— Диетические мероприятия — назначение пищи с повышенным содержанием белка, повышение суточного количества принятых калорий.
Из физиотерапевтических методов в домашних условиях достаточно просто делать ингаляции. В первые дни восстановительного периода необходимо вывести остатки мокроты и слизи из альвеол и бронхов — оставаясь там, мокрота стимулирует разрастание соединительной ткани. Для ингаляций подойдут эфирные масла тимьяна, пихты, ладана, также при их отсутствии можно подышать над раствором соды (40 г на литр воды). Но эфирные масла предпочтительней, так как помимо более мягкого отхаркивающего эффекта они обладают еще и противовоспалительным действием. Очень хорошие показатели при действии УВЧ, в наше время такая техника есть почти в каждой поликлинике, стоит туда обратиться.
Лечебная гимнастика играет очень большую роль в процессе восстановления после воспаления легких. Вначале этапа реабилитации показаны только дыхательные упражнения, затем по мере набора сил добавляют физические упражнения. В нашем разделе медицинского видео есть описание огромного количества различных упражнений, поэтому здесь остановимся на общих рекомендациях — не старайтесь делать как можно больше упражнений, два-три дыхательных в начале восстановления и затем добавить столько же физических. Повторять их стоит два раза в день. Хороший эффект дает такой режим лечебной гимнастики: два дыхательных занятия и два физических утром, затем вечером точно также, но сами упражнения уже другие. Так как разные упражнения по разному влияют на бронхолегочную систему, такой подход позволит всесторонне распределять нагрузку. Также, при удовлетворительном состоянии здоровья и хорошей погоде необходимо включить в свой режим дня ежедневные прогулки на свежем воздухе.
Также неотъемлемой часть реабилитации после воспаления легких является устранения последствий проведенного лечения. Как правило, после лечения антибиотиками возникает дисбактериоз, молочница у женщин, появляются симптомы гипокалиемии — тремор (дрожание) рук, слабость мышц конечностей, судороги, передои в работе сердца. Для восстановления нормальной микрофлоры необходимо принимать пробиотики (Линекс), женщинам — вагинальные свечи с пимафуцином при молочнице, для коррекции электролитного баланса — таблетки Аспаркам, Панангин.
Правильное питание можно назвать основой всех методов восстановления функции легких. Так как организм затратил огромное количество материала и энергии для преодоления инфекции, необходимо восстановить его путем употребления большего количества белков (мяса, рыбы, бобовых). Необходимо ограничить жареное и острое — данные блюда вызывают перераспределение крови в организме, что приводит к худшему заживлению легких. Также необходимо обильное питье, например, минеральные воды, травяные чаи с чабрецом, мятой, мелиссой — будет происходить вымывание бактериальных токсинов и продуктов распада тканей, что благотворно отразится на процессах восстановления легких после пневмонии и общем состоянии организма.
Видео-лекция выбора ингалятора (небулайзера) для домашнего использования
— Вернуться в оглавление раздела «Пульмонология.»
Источник
Как восстановить легкие после пневмонии и коронавируса?
К сожалению пневмония не проходит бесследно. Нередко возникают осложнения и болезнь еще больше усугубляется. После себя она оставляет неприятные бонусы – слабость, одышку, хрипы. Как можно быстро восстановить организм, что необходимо для реабилитации и как избежать осложнений в виде, например, фиброза легких читайте в нашей статье.
После пневмонии большинство пациентов испытывают дискомфорт со стороны дыхательной системы:
• одышку при физической нагрузке, которая мешает выполнению привычных видов деятельности, снижает качество жизни.
• упадок сил, общую слабость, астению, вялость, потливость, снижение умственной работоспособности, трудность концентрации, проблемы со сном,
• утомляемость, плохую переносимость ранее выполнимых объемов физической нагрузки, уменьшение силы отдельных мышечных групп
• похудание, потерю аппетита, или наоборот, набор веса за счет жировых отложений после длительного периода вынужденной гиподинамии;
• ухудшение работы пищеварительного тракта: запоры, поносы, подташнивание, повышенное газообразование.
Длительное бездействие ведет к атрофии мышечных клеток, а это способствует ограничению дыхательных движений и усугублению нарушения вентиляции. Так замыкается порочный круг гиповентиляции, происходит хронизация процесса.
Озонотерапия для лечения и профилактики пневмонии и коронавирусной инфекции
Для профилактики ОРЗ, ОРВИ, пневмонии и коронавируса врачи рекомендуют всем пройти профилактический курс озонотерапии. В условиях пандемии это позволит человеку если не избежать инфицирования, то максимально минимизировать последствия болезни. Если у человека крепкая иммунная система, то заболевание может проходить бессимптомно, либо в легкой форме. Поэтому лучшее, что каждый может для себя сделать, — это заранее укрепить иммунитет и соблюдать все профилактические меры (носить маски, мыть руки, использовать антисептики и пр.).
Озон – это благородный газ с вирицидным действием. Молекулы озона окисляют молекулы вируса в организме, тем самым замедляя его распространение. Также озон оказывает благоприятное воздействие на печень, лимфатическую систему, нейроны, где сохраняется большая часть вирусной массы на внутриклеточном уровне. Продолжительность сеансов озонотерапии и их количество определяет врач для каждого пациента в индивидуальном порядке.
Полезные свойства озона:
- Оказывает мощное антисептическое действие (бактерицидное, вирусоцидное, фугницидное);
- Ускоряет метаболизм;
- Обладает мощным противовоспалительным действием, а также устраняет гипоксию и восстанавливает обменные процессы в пораженных тканях;
- Оказывает обезболивающее действие;
- Ускоряет процесс выведения токсинов из организма;
- Нормализует работу иммунной системы;
- Улучшает микроциркуляцию.
Польза озонотерапии при пневмонии и коронавирусе
Как показал зарубежный опыт, применение озонотерапии при коронавирусе и пневмониях позволяет организму скорее восстановиться, бороться с вирусом, укрепить защитные силы организма, улучшить состояние дыхательной и нервной системы. Системная озонотерапия позволяет прекратить развитие вирусной инфекции в организме и ускоряет процессы регенерации в случае осложнений (атипичная пневмония). Лечение озоном повышает эффективность медикаментозной терапии и снимает необходимость интубации пациентов. Сегодня озонотерапия активно применяется во время лечения и реабилитации больных с COVID-19 в Китае, Испании, Италии, Франции, США и др. Кроме того, озон является эффективным средством для дезинфекции кожных покровов человека, а также для дезинфекции помещений и различных поверхностей предметов.
Лечебный эффект озонотерапии
Озонотерапия оказывает многоуровневое действие: улучшает метаболизм и реалогические (разжижающие) свойства крови; положительно влияет на липидный обмен, уменьшает уровень холестерина, замедляя процессы атеросклероза; выводит токсины, «напитывает» ткани кислородом, убирая «синдром хронической усталости», повышает иммунитет. Причем эффект от озонотерапии продолжается еще примерно год после окончания процедур.
Источник
Тренировка легких после пневмонии
Пневмония — серьезное, потенциально смертельное воспаление легких, последствия которого могут сопровождать человека на протяжении долгих лет, даже после успешного излечения. В статье приведены эффективные методы восстановления работы своих легких после пневмонии, чтобы избавиться от любых негативных последствий болезни.
Сколько времени нужно на восстановление?
Проблема в том, что даже скрытая пневмония очень сильно вредит легким. После того, как вы переболели самым обычным воспалением легких, предположим, без серьезных осложнений, организму все равно понадобится много времени на восстановление. Так, после бактериальной пневмонии реабилитационный период может растянуться на 3-6 месяцев. При этом у человека наблюдается остаточная симптоматика: сильный изматывающий кашель, постоянно слабость и быстрая утомляемость, иногда болевые ощущения со стороны, где было воспаление. Одышка и повышенная температура тела привычны для постпневмонического состояния.
Как тренировать свои легкие, чтобы избавиться от последствий пневмонии?
Итак, самый простой и эффективный метод помочь своим легким — начать заниматься дыхательной гимнастикой. Ничего сложного. Для этого подойдут:
- занятия йогой — большинство упражнений там основаны на тренировке дыхания;
- медицинская гимнастика — специальные упражнения, разработанные для реабилитации после пневмонии;
- ежедневные тренировки легких с помощью надувания и сдувания воздушных шариков;
- игра (или неуклюжие попытки) на духовой группе музыкальных инструментов: дудки, саксофон, тромбон, труба и т.п.
Из «домашних» видов дыхательной гимнастики выделяют хорошее упражнение с банкой, которую надо наполнить водой, и обычной питьевой трубочкой. Суть упражнения проста — опустите один конец трубочки в воду и начинайте усиленно дуть. Благодаря естественному сопротивлению, вода будет делать каждый ваш выдох более сложным, что поможет натренировать легкие. Рекомендуется делать такие упражнения около пяти раз в день по 3-5 минут.
Идеальны вариантом при восстановлении работы легких станет пение. Вы будете сразу тренировать и межреберные мышцы, и легкие. Но заниматься пением нельзя, если у вас после пневмонии болит горло. Пользы не будет. Такое бывает, когда пневмония была вызвана ОРВИ. Воспаление уже сошло, а вот простуда все еще осталась. Дождитесь, пока боли в горле, голове и заложенность носа пройдут. При кашле петь можно.
Если вы очень любите спорт, то для восстановления легочной работы вам подойдет плавание. Мышцы легких тренируются значительно быстрее, чем при занятии любым не водным спортом.
И не забывайте, что скорость выздоровления напрямую зависит от вашего психологического состояния. Верьте в себя и в свой организм. Статистика показывает, что среди пациентов, которые упорно занимались и с надеждой смотрели в будущее, были случаи полного выздоровления даже при двусторонней пневмонии, затронувшей более семидесяти процентов легких.
Источник
Восстановление легких после пневмонии
Воспаление легких относится к заболеваниям, которые опасны не только своими проявлениями, но и последствиями. В результате пневмонии могут происходить необратимые изменения в тканях легких, что становится причиной нарушения их основной функции — газообмена. Чтобы избежать серьезных осложнений, важно вовремя установить диагноз, полностью вылечить воспаление и обеспечить правильное восстановление функции дыхания.
Что происходит с организмом после излечения от пневмонии?
Пневмонии — группа заболеваний, которые проявляются воспалительными процессами в легочной ткани. Воспаление приводит к накоплению патологической жидкости в альвеолах — мешочках, которые обеспечивают нормальный процесс обмена газов (рис. 1). Это становится причиной существенного нарушения основных функций легких: орган не может обеспечить нормальное дыхание.
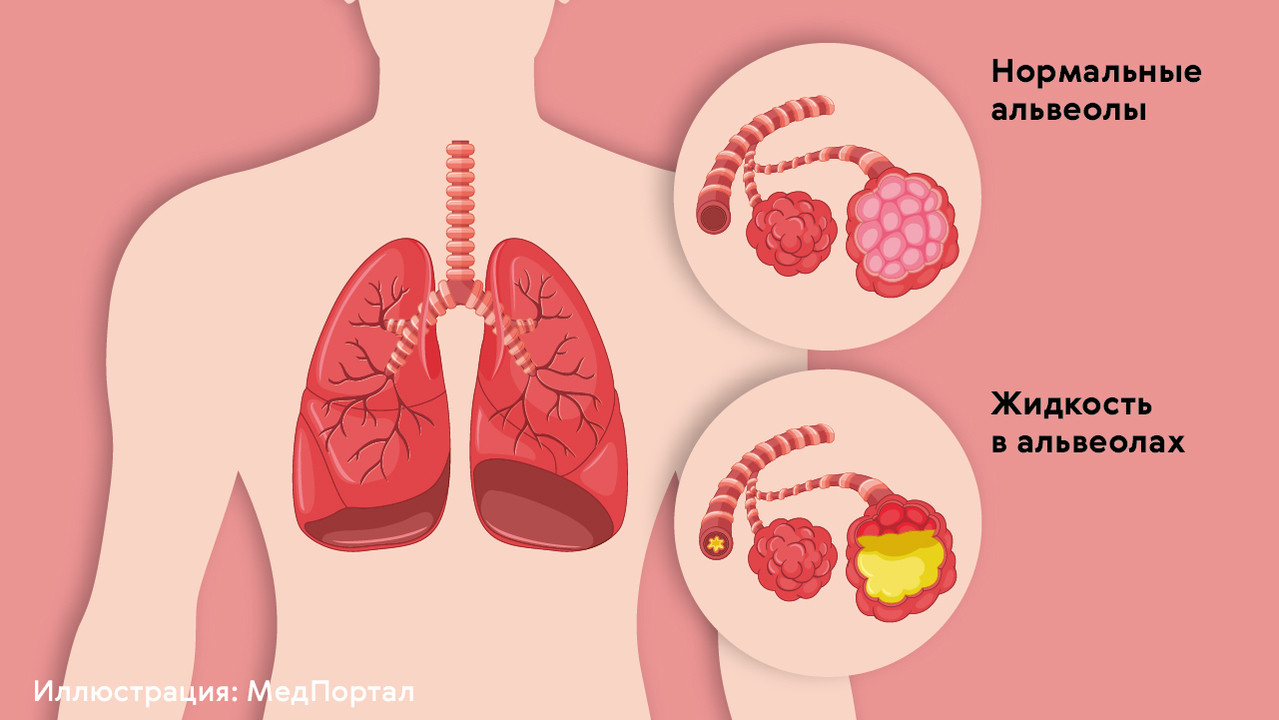
В зависимости от причины, объема поражения легких, возраста пациента и других обстоятельств течение болезни существенно отличается. Пневмония может протекать в скрытой или облегченной форме, а может приводить к тяжелому состоянию с развитием острой дыхательной недостаточности.
Воспаление легких иногда представляет опасность даже после устранения острых проявлений заболевания.
Важно! От последствий пневмонии не может быть застрахован ни один пациент, даже если заболевание было практически бессимптомным.
Среди возможных осложнений у людей с перенесенной пневмонией чаще всего встречается фиброз легких (рис. 2) — замещение нормальной легочной ткани на соединительную (фиброзную).
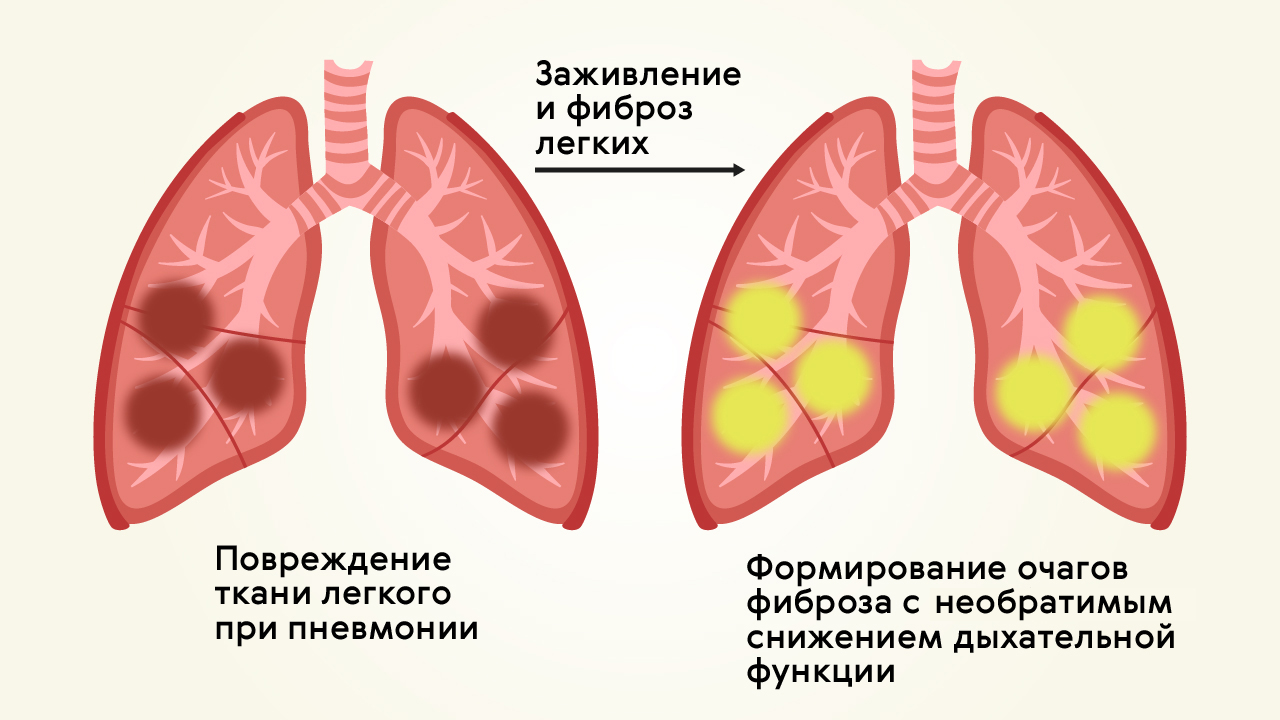
Соединительнотканные структуры не могут обеспечить функции дыхания, поэтому фиброз «выключает» часть легких из работы. Соответственно, даже после излечения от воспаления легкие не смогут выполнять свои функции — именно этим и опасна пневмония.
Фиброзированные участки легкого похожи на рубцы. Они не способны растягиваться во время дыхания, не участвуют в газообмене и не могут снова стать нормальной легочной тканью (рис. 3).
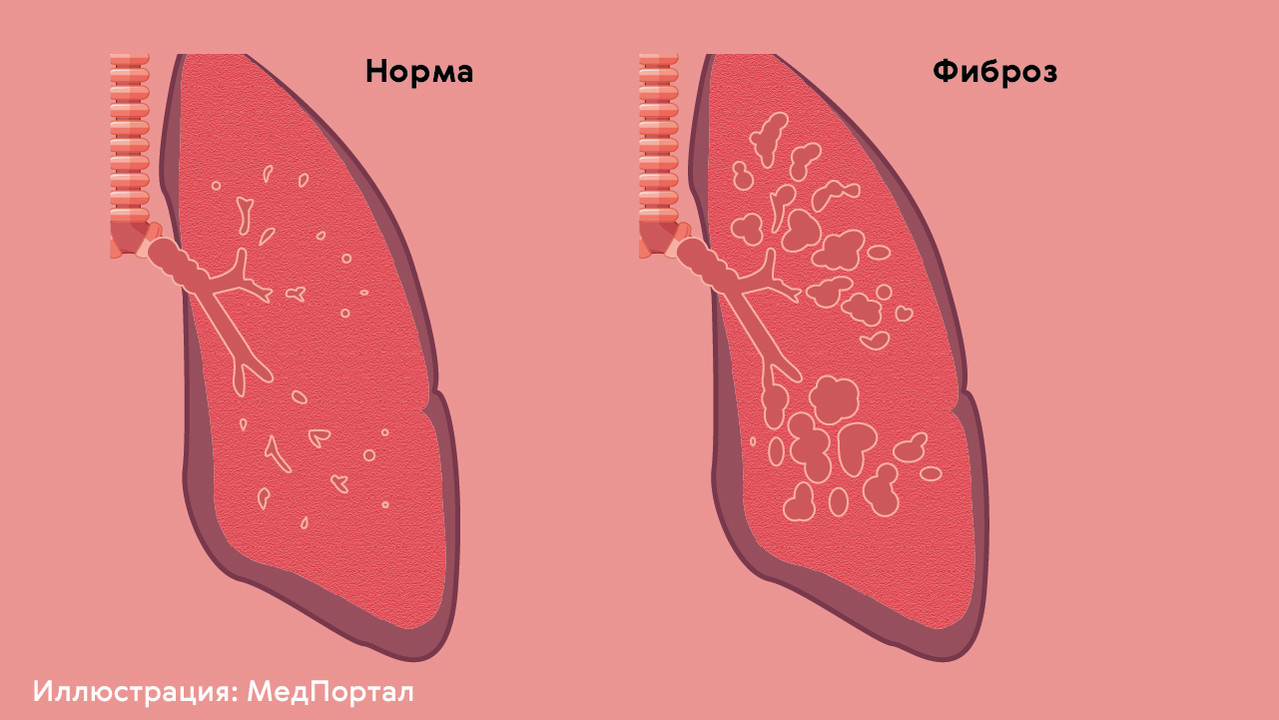
Симптомы фиброза легких зависят от объема повреждений. Обычно у таких пациентов появляется одышка, затруднения при дыхании, хроническое кислородное «голодание» клеток и тканей организма.
Несколько незначительных участков фиброза могут быть абсолютно незаметными для пациента, но более серьезные поражения приводят к постоянной одышке, нарушению функций легких и формированию хронической дыхательной недостаточности.
Вирусные пневмонии приводят к повреждению легких чаще, чем бактериальные, поскольку именно вирусы, как правило, становятся причиной масштабного повреждения легочной ткани. При вирусном воспалении после анализа результатов компьютерной томографии (КТ) врачи часто говорят о симптоме «матового стекла» (рис. 4), когда в легких образуются участки с характерными структурными изменениями, в которых может начать разрастаться фиброзная ткань.
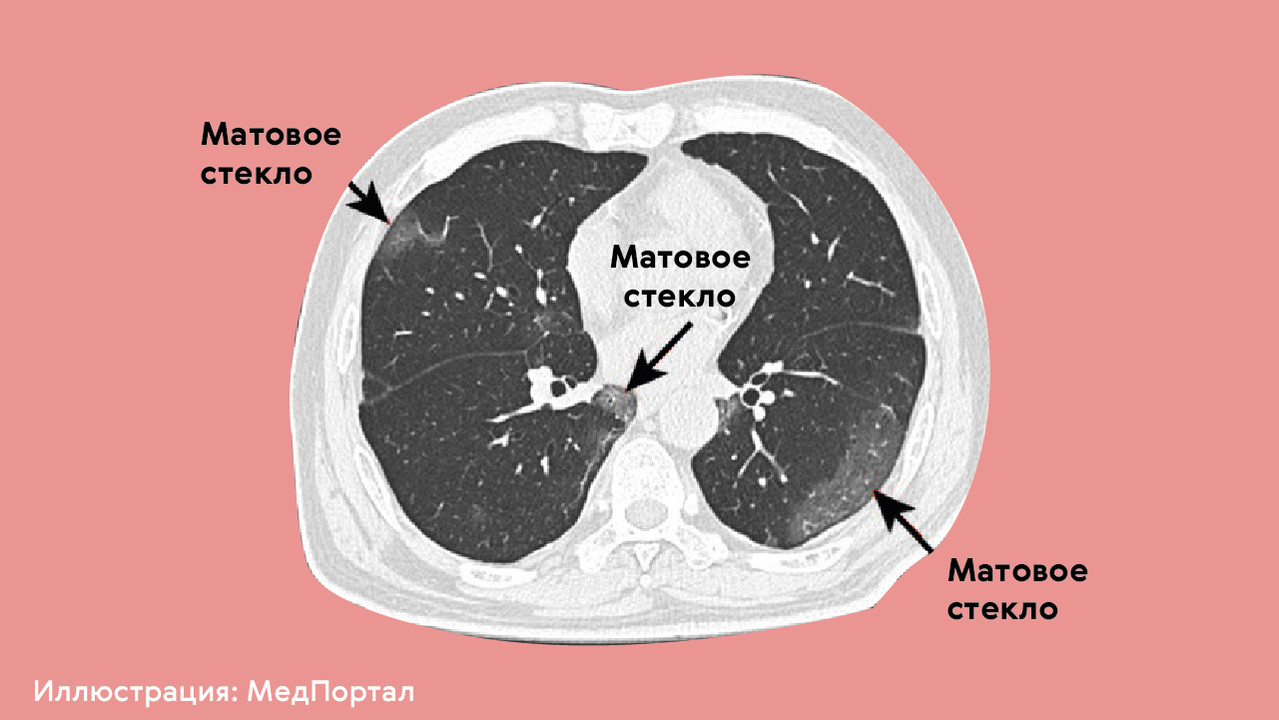
Кроме фиброза в качестве негативных последствий пневмонии у пациентов могут возникать:
- Плеврит. Воспалительный процесс может перейти на плевру — оболочку, которая окружает легкие.
- Дыхательная недостаточность. Неспособность легких обеспечить свою главную функцию — передачу достаточного количества кислорода в кровь для дальнейшей передачи его клеткам.
- Гипоксия. Следствие дыхательной недостаточности — постоянная нехватка кислорода, которая приводит к нарушению работы различных органов.
Остановить формирование соединительной ткани на месте здоровых участков легких, а также не допустить других осложнений поможет реабилитация.
Реабилитационный комплекс нужен, чтобы защитить организм от возможных последствий заболевания и как можно скорее восстановить его функции.
Цели реабилитации
Реабилитация — это не просто период после активной терапии, а обязательный этап лечения воспаления легких любого характера. Только грамотное восстановление функции легких под контролем терапевта, пульмонолога, физиотерапевта и врачей смежных специальностей поможет справиться с последствиями пневмонии.
Специальный комплекс реабилитационных мероприятий нужен для каждого пациента с воспалением легких. Особенно важно позаботиться о грамотном восстановлении в случае, если заболевание протекало в среднетяжелой или тяжелой форме.
Реабилитационный период начинается сразу после устранения возбудителей пневмонии и симптомов активного воспаления.
Основные цели реабилитации:
- восстановить работу органов дыхания;
- дополнительно защитить сердечно-сосудистую, иммунную, нервную, эндокринную системы организма от последствий болезни;
- улучшить общее самочувствие;
- восстановить и поддержать работоспособность;
- вернуть пациента к нормальному образу жизни.
Правильная реабилитация после пневмонии также обеспечивает коррекцию послевирусной астении — общего ослабления организма, утомляемости и сильной усталости, которая сопровождает пациентов даже после устранения воспалительного процесса.
Программу реабилитации разрабатывают для каждого пациента индивидуально. Все зависит от особенностей его физического и психического состояния, симптомов, сопутствующих явлений. Также специалисты следят, чтобы процедуры из курса реабилитации были совместимы между собой.
Важно! Доказано, что раннее начало реабилитационной программы существенно повышает эффективность лечебных мероприятий и закрепляет их терапевтическое действие. Чем раньше после устранения воспалительного очага в легких пациент начнет процедуры по восстановлению, тем меньше у него рисков получить осложнения болезни.
Реабилитация после пневмонии:
- способствует локализации патологического процесса — уменьшению очага изменений в легочной ткани;
- усиливает дренажную функцию бронхиального дерева — облегчает процесс отхождения мокроты;
- устраняет бронхиальную обструкцию — патологическое сужение бронхов;
- избавляет от кашля, одышки, затруднения дыхания и других остаточных явлений пневмонии;
- предотвращает прогрессирование образования фиброзной ткани;
- возвращает легким способность насыщать кровь кислородом и выводить избыток углекислого газа;
- нормализует работу межреберных мышц;
- улучшает обмен веществ;
- восполняет дефициты витаминов, минералов, микроэлементов;
- предотвращает повторное заражение или развитие других болезней легких;
- укрепляет иммунитет.
В комплексной программе реабилитации после пневмонии могут принимать участие также психотерапевты, врачи ЛФК, диетологи. Подбор участников мультидисциплинарной команды происходит индивидуально.
Реабилитация может происходить в условиях отделения физиотерапии, реабилитационного центра или санатория.
Стадии восстановления легочной ткани
Точные механизмы восстановления легочной ткани до сих пор остаются неизвестными. Также открытым остается вопрос, сколько длится реабилитация после воспаления легких.
Выделяют три основные стадии нормализации работы легких после пневмонии:
При этом у некоторых пациентов может не быть четкой стадийности восстановления легких после воспаления.
В процессах выздоровления важную роль играют специфические клетки иммунной системы, ферменты и другие биологически активные вещества. Они способны не только активировать развитие новых клеток легочной ткани, но также устранить фиброзную ткань, которая образовалась на месте очагов пневмонии.
Клинически стадии восстановления после пневмонии у большинства пациентов выглядят таким образом:
- Остаточные явления. Кашель и одышка могут достаточно долго сопровождать человека, который переболел воспалением легких. Врач может выслушивать незначительные хрипы, даже если на рентгене или КТ уже нет признаков пневмонии. В среднем остаточные симптомы после заболевания могут сохраняться около 1–1,5 месяцев.
- Сохранение симптома «матового стекла». При повторном проведении КТ признаки нарушения легочной структуры могут сохраняться около 6 месяцев.
- Постепенная нормализация работы дыхательной системы. Восстановление функций легких занимает в среднем от трех месяцев до года. Правильная реабилитация ускоряет этот процесс, в то время как несоблюдение врачебных рекомендаций, курение и другие негативные воздействия — удлиняют.
Важно! Согласно данным многочисленных исследований, курение крайне негативно влияет на процессы восстановления легочной ткани. В большинстве случаев фиброз у курильщиков остается даже спустя длительное время после заболевания.
Как восстановиться после воспаления легких?
У пациентов часто возникает ошибочное мнение о том, что легкие после болезни в любом случае восстановятся самостоятельно, а реабилитация — это только вопрос времени.
Важно понять, что для правильного и быстрого восстановления функции дыхания организму нужна дополнительная помощь. Поэтому каждому пациенту после устранения острых признаков воспаления необходимо обратиться к врачу для разработки индивидуального комплекса реабилитационных мероприятий.
Они должны быть направлены на восстановление основных функций дыхательной системы и на устранение возможных нарушений других структур организма.
Реабилитация должна восстановить:
- жизненную емкость легких — максимальный объем воздуха, который может находиться в легочной ткани;
- процессы удаления мокроты из бронхов;
- уровень сатурации — содержания кислорода в крови;
- мышечную силу;
- способность переносить физические нагрузки;
- поступление основных питательных веществ с едой;
- нормальное психоэмоциональное состояние, жизненный тонус.
В курсе реабилитации применяют медикаментозные, народные средства, методы физиотерапии и санаторно-курортное лечение.
Восстановительная терапия
Лечение самой пневмонии зависит от вида заболевания и симптомов, которые проявляются у пациента. По такому же принципу назначают препараты и в восстановительном периоде. Перед врачами стоит задача поддержать дыхательную систему, улучшить работу легких и помочь организму справиться с последствиями воспаления.
В реабилитационном периоде врач может назначить:
- Противокашлевые препараты. Если пациента мучают приступы сухого кашля, симптоматическое лечение предусматривает применение препаратов, которые купируют развитие кашлевого рефлекса.
- Отхаркивающие препараты. Скопление патологического секрета в бронхах приводит к частому влажному (продуктивному) кашлю. Муколитики помогают облегчить отхождение мокроты и способствуют выведению патогенов из организма.
- Противовоспалительные средства. В некоторых случаях врачи могут рекомендовать прием препаратов, которые снимают воспаление, даже после выздоровления.
- Иммуномодуляторы. Лекарственные вещества, которые влияют на иммунитет, назначаются строго по показаниям — в случаях нарушения работы защитных механизмов организма.
- Биологически активные добавки. Витаминные комплексы, минералы и другие БАДы нужны для быстрого восстановления и поддержания иммунной защиты.
При необходимости врач может назначить дополнительные препараты. Например, рассасывающие ферменты будут воздействовать на очаги фиброза, «растворяя» патологические рубцы.
Каждая из сопутствующих болезней может затруднять реабилитацию после пневмонии с одной стороны и обостряться после воспаления легких — с другой. Поэтому следует обеспечить терапию всех сопутствующих заболеваний — аллергии, патологий сердечно-сосудистой системы, свертывающей системы крови, почек, печени.
Физиотерапия
Применение физиотерапии — это хорошее дополнение к другим методам реабилитации после пневмонии. Чаще всего в реабилитационном комплексе назначают:
- Механическую физиотерапию. Ручной и аппаратный массаж, мануальная терапия, иглоукалывание и другие варианты механического воздействия возможны только после завершения периода активного воспаления. В реабилитационном периоде они улучшают кровообращение и лимфоток, ускоряют обмен веществ и помогают разрабатывать ткани легких.
- Электролечение. Электрофорез помогает доставить препараты непосредственно в зону действия и повышает их активность. Например, введение гиалуронидазы с электрода способствует ускорению рассасывания рубцов в легких.
- УВЧ-терапию. Лечение с помощью электромагнитного поля высокой частоты оказывает противовоспалительный эффект, способствует ограничению очага воспаления, а также ускоряет процессы заживления тканей.
- Ультразвуковую терапию. Воздействие специальным устройством, которое генерирует УЗ-волны, проводят в направлении трех зон: на уровне грудного отдела позвоночника вдоль позвонков, на уровне 6–8 межреберий по направлению от позвоночника к подмышечной линии, спереди на грудной клетке от ключицы до плечевого сустава. Влияние ультразвука оказывает противовоспалительный и антимикробный эффект. Для усиления действия процедуры применяют препараты гиалуронидазы — проводят ультрафонофорез.
Физические методы реабилитации оказывают комплексное действие на организм:
- улучшают кровообращение в легких;
- способствуют активации иммунных защитных механизмов;
- предупреждают негативное влияние последствий пневмонии на другие органы и системы организма;
- ускоряют процессы адаптации — приспособления организма к постпневмоническим изменениям;
- предупреждают развитие аутоиммунных заболеваний.
Комплекс физиотерапии врачи подбирают индивидуально, и пациенту важно соблюдать схему лечения. Комбинацию методов следует составлять осторожно: одновременное воздействие нескольких способов физиолечения на одну зону может быть опасным.
Ингаляции
Аэрозольтерапия предполагает введение препаратов при активном вдыхании воздуха с высокой концентрацией лекарственного вещества. После пневмонии врачи могут назначить ингаляции с минеральной водой, физраствором, отхаркивающими, противомикробными и антисептическими средствами, а также ферментами, которые способствуют рассасыванию фиброза.
Если у пациента есть риск развития бронхоспазма, ему могут рекомендовать ингаляционный прием специфических препаратов — бронходилататоров.
Для аэрозольтерапии есть специальные устройства, которые применяют в отделениях физиотерапии. Также разработаны компактные аналоги — небулайзеры, которые можно приобрести для личного пользования дома.
Кислородотерапия
В некоторых случаях в качестве дополнения к лечению врачи могут назначить введение концентрированного кислорода с помощью специальной маски или трубки через нос. Главное показание для кислородотерапии — это резкое снижение уровня насыщения крови кислородом. Для этого вида лечения применяют стационарные или портативные кислородные концентраторы.
Восстановление с помощью диеты
После перенесенного воспаления легких организм значительно ослаблен: отсутствие аппетита, ускоренный метаболизм на фоне повышения температуры и нарушение усвоения питательных веществ приводят к энергетическому голоданию. Исправить эту ситуацию можно с помощью специальной лечебной диеты.
Питание должно быть высококалорийным, но при этом легким, чтобы полезные элементы легко усваивались организмом.
Необходимо исключить острые, соленые, жирные и жареные блюда. Они способствуют развитию воспаления, которое после пневмонии важно полностью устранить. Следует избегать продуктов, которые вызывают повышенное газообразование — бобовых, свежего хлеба, капусты. Избыточное употребление сладостей также может приводить к развитию хронических воспалительных процессов. Прием алкогольных напитков категорически запрещен.
Рацион питания должен состоять из белковых блюд, приготовленных на пару, в духовке или в вареном виде, цельнозерновых гарниров, свежих и печеных овощей, нежирных молочных продуктов (рис. 5).

Рекомендуемая калорийность рациона разрабатывается индивидуально и может достигать 3500 ккал/сутки в случае выраженной потери веса во время болезни. Такая диета способствует быстрой адаптации организма и компенсации состояния после воспаления легких, а также усиливает действие других процедур из курса реабилитации.
Дыхательная гимнастика для легких после пневмонии
После пневмонии важно обеспечить регулярную физическую нагрузку. Лечебная физкультура (ЛФК) в виде дыхательной гимнастики — это правильный путь восстановления режима активности, возможность постепенно и бережно восстановить тонус и силу мышц.
Врачи подбирают тренировки индивидуально: в зависимости от состояния здоровья, физических способностей пациента и реакции его организма на нагрузки (рис. 6).
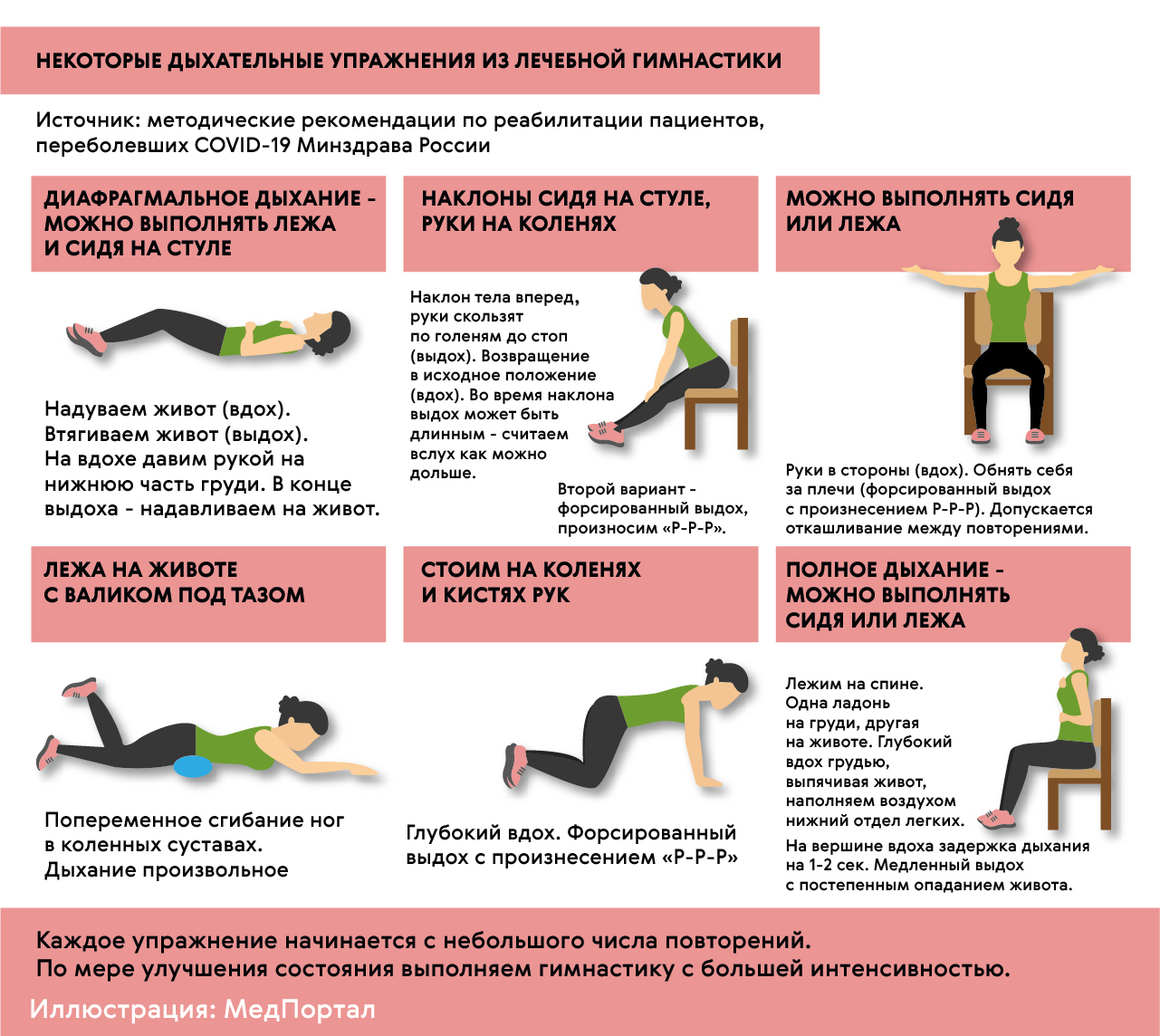
Во время тренировок не должно быть выраженной одышки, резкого ухудшения самочувствия, а частота сердечных сокращений не должна увеличиваться более, чем на 10 ударов в минуту.
Основные задачи дыхательной гимнастики:
- «включить» пораженные ткани легких в процесс дыхания;
- ускорить газообмен;
- усилить кровообращение и лимфоток в пораженных участках легочной ткани;
- постепенно увеличивать жизненный объем легких и восстанавливать их нарушенные функции;
- укрепить дыхательную мускулатуру;
- восстановить физическую форму;
- улучшить общее состояние организма;
- усилить сопротивляемость иммунной системы новым инфекциям.
Важно! Часто пациенты после выздоровления возвращаются домой и практикуют самостоятельную реабилитацию — надувание шариков или другие варианты активных дыхательных движений. Однако интенсивная нагрузка может только усугубить состояние легких. Все упражнения после пневмонии основаны на медленном и спокойном увеличении нагрузки.
Лечение пневмонии народными средствами
В реабилитации после воспаления легких часто применяют рецепты народной медицины. Однако важно с осторожностью применять методики альтернативной терапии: они могут навредить точно так же, как и традиционное лечение.
Большинство народных средств основано на применении лекарственных трав. Способы применения травяных сборов могут включать в себя питье отваров и настоев, ингаляции, компрессы и даже добавление экстрактов растений в лечебные ванны.
Травяные лекарства обладают отхаркивающим действием (солодка, алтей, чабрец, плющ), и они входят в состав таблеток и сиропов от кашля. Необходимо предупредить врача о приеме других средств, иначе может произойти передозировка препаратов.
Широко применяются ингаляции с луком и чесноком, поскольку эти растения богаты фитонцидами — природными антимикробными веществами. Часто в реабилитации после воспаления легких применяют мед — его состав богат витаминами разных групп, что важно при восстановлении (рис. 7).
Важно! Любое воздействие на организм после пневмонии должно быть продуманным, даже если речь идет о рецептах народной медицины.
Психологическая помощь
Еще один важный этап реабилитации — это психологическая поддержка. Страх перед заболеванием, изоляция от близких, нарушения дыхания, слабость, неспособность быстро вернуться к привычному темпу жизни — все это в комплексе может приводить к тяжелым психологическим нарушениям после пневмонии.
Профилактика заражения пневмонией
После перенесенной пневмонии особенно важно предупредить развитие повторного эпизода заболевания. Для этого необходимо устранить все возможные факторы риска воспаления легких:
- вести здоровый образ жизни;
- обеспечить полноценное питание;
- поддерживать вес тела в пределах нормы;
- следить за режимом работы и отдыха;
- ежедневно уделять 7–8 часов полноценному сну;
- добавить в распорядок дня регулярную физическую нагрузку;
- избавиться от вредных привычек (в первую очередь — от курения);
- практиковать методы закаливания;
- работать с реакцией на стресс;
- своевременно лечить респираторные инфекции.
Особый контроль необходим людям с хроническими болезнями дыхательной системы — бронхиальной астмой, хронической обструктивной болезнью легких (ХОБЛ).
Врач может рекомендовать сезонную вакцинацию от гриппа, непривитым следует пройти вакцинацию против пневмококка.
Также необходимо соблюдать все меры профилактики простудных заболеваний, чтобы предупредить инфицирование органов дыхательной системы (рис. 8).
Заключение
Пневмония вызывает не просто временное нарушение дыхательной функции, а стойкое изменение структуры легких. Это требует дополнительной помощи в периоде реабилитации, иначе самостоятельное восстановление легочной ткани может не произойти.
Любое воспаление легких, независимо от области повреждения, влияет на работу иммунной системы, обмен веществ, нервную регуляцию — это тоже требует проведения соответствующих лечебных мероприятий.
Поэтому каждому пациенту, который перенес воспаление легких, нужна индивидуальная программа реабилитации. Это поможет сохранить эффект от лечения и предотвратить опасные последствия болезни.
Источник